2055 - OPTIMIZACIÓN TERAPÉUTICA EN INSUFICIENCIA CARDÍACA CON FRACCIÓN DE EYECCIÓN REDUCIDA: IMPACTO DE LA EDAD EN LA RESPUESTA CLÍNICA Y EVENTOS A MEDIO PLAZO
Medicina Interna, Hospital Universitario Mutua de Terrassa, Terrassa, España.
Objetivos: Analizar posibles diferencias en el perfil basal, la respuesta clínica al tratamiento médico optimizado (TMO) y los eventos clínicos a medio plazo en pacientes con insuficiencia cardiaca con fracción de eyección reducida (IC-FEr), estratificados por edad.
Métodos: Estudio descriptivo y retrospectivo que incluyó a 128 pacientes con IC-FEr atendidos en una unidad especializada de insuficiencia cardiaca. Todos los pacientes fueron sometidos a un protocolo de optimización del tratamiento médico durante el año 2022 y se realizó un seguimiento clínico posterior de 24 meses. La cohorte fue estratificada en dos grupos de edad: < 75 años y ≥ 75 años. Se analizaron variables demográficas, comorbilidades, parámetros funcionales y bioquímicos, tratamiento farmacológico y eventos clínicos durante el seguimiento.
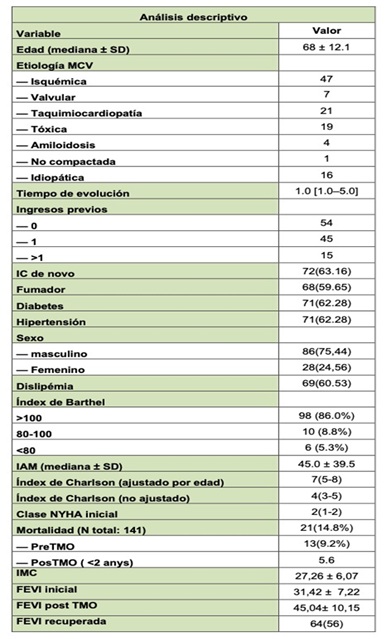
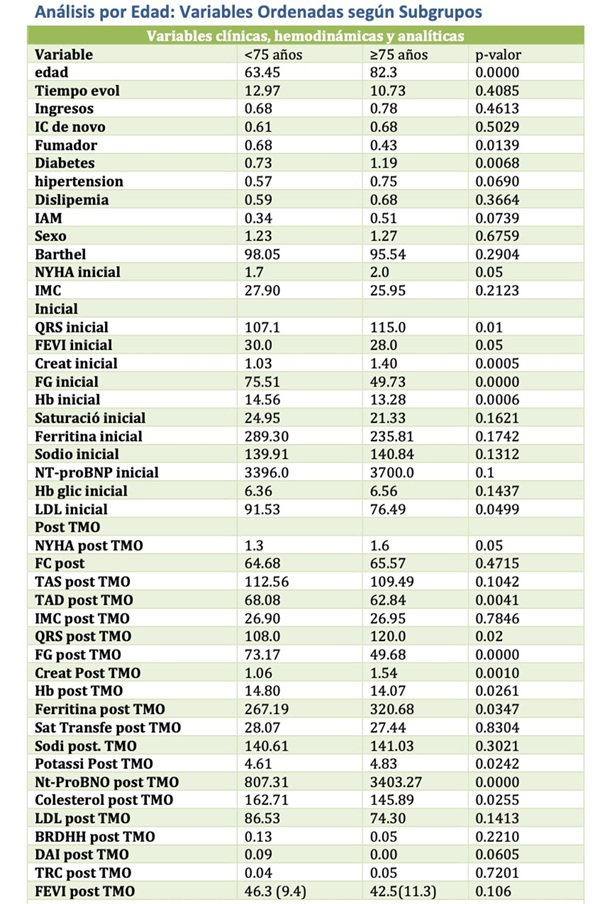
Resultados: La media de edad fue de 68 ± 12,1 años, con predominio masculino (75%). La etiología isquémica fue la más prevalente (41,2%), y las comorbilidades más frecuentes fueron hipertensión arterial (62%) y diabetes mellitus (62%). La fracción de eyección ventricular izquierda (FEVI) inicial fue de 31,4 ± 7,2%. El 5,3% presentó un índice de Barthel < 80 y el índice de comorbilidad de Charlson ajustado por edad fue de 7 (RIC: 5-8). La clase funcional NYHA basal fue de 2 (RIC: 1-2). Los pacientes de edad avanzada (≥ 75 años) presentaron una mayor carga comórbida, con tendencia a un mayor índice de Charlson, peor situación funcional basal con clase funcional de NYHA más elevada y ligera reducción de la FEVI, aunque estas diferencias no siempre alcanzaron significación estadística (tabla 1). La prescripción farmacológica fue similar entre grupos; sin embargo, se observó una tendencia a menor intensidad terapéutica en el grupo ≥ 75 años, reflejada en dosis medias inferiores de betabloqueantes (2,68 vs. 2,99) y antagonistas del receptor mineralocorticoide (2,55 vs. 2,92), probablemente asociada a la presencia de hipotensión, deterioro renal o polifarmacia. No se observaron diferencias relevantes en el uso de ARNI ni de iSGLT2. En cuanto a la respuesta clínica y funcional pos-TMO, se evidenciaron diferencias significativas entre los grupos en parámetros como clase funcional NYHA, niveles de NT-proBNP pos-TMO y duración del QRS, Sin embargo no se observaron diferencia en cuanto a la recuperación de la FEVI ni requerimientos de diuréticos de asa. Durante el seguimiento a medio plazo, los pacientes ≥ 75 años presentaron una mayor tasa de reingresos por insuficiencia cardiaca (0,5 vs. 0,09 ingresos por paciente; p = 0,0039) y una tendencia no significativa hacia mayor mortalidad (12,5 vs. 4,1%; p = 0,15). Los reingresos por cualquier causa también fueron más frecuentes en el grupo de mayor edad, sin alcanzar diferencias estadísticamente significativas.
|
Tabla 1 |
|||
|
Índice de Charlson |
≤ 75 años (media) |
≥ 75 años (media) |
p |
|
Ajustado (con edad) |
6,16 |
9,08 |
0,01 |
|
No ajustado (sin edad) |
4,22 |
5,49 |
0,014 |
|
Tabla 2 |
|||
|
Fármacos |
|||
|
Variable |
< 75 años |
≥ 75 años |
p |
|
Inicial |
|||
|
IECA inicial |
1,27 |
1,27 |
0,6275 |
|
ARA II inicial |
1,31 |
1,38 |
0,8347 |
|
BB inicial |
2,49 |
2,32 |
0,2587 |
|
ARNI inicial |
1,79 |
1,65 |
0,5230 |
|
ARM inicial |
2,13 |
1,89 |
0,1854 |
|
iSGLT2 inicial |
0,53 |
0,59 |
0,5363 |
|
Pos-TMO |
|||
|
IECA pos-MO |
1,19 |
1,03 |
0,1507 |
|
ARA II pos-TMO |
1,20 |
1,08 |
0,2207 |
|
ARNI pos-TMO |
2,68 |
2,68 |
0,9849 |
|
BB pos-TMO |
3,0 |
2,62 |
0,0433 |
|
ARM pos-TMO |
2,95 |
2,46 |
0,0167 |
|
iSGLT2 pos-TMO |
0,96 |
0,95 |
0,7201 |
|
Furosemida pos-TMO |
19,5 |
22,5 |
0,15 |
|
Variables a estudio |
|||
|
Mortalidad a 2 años |
4,1 |
12,5 |
0,15 |
|
Reingresos por IC |
0,09 |
0,5 |
0,0039 |
|
Reingresos por cualquier causa |
0,59 |
0,9 |
0,25 |
Conclusiones: Aunque la respuesta al tratamiento médico optimizado fue clínicamente comparable entre grupos en cuanto a remodelado ventricular, los pacientes de edad avanzada presentaron una evolución clínica menos favorable, con mayor tasa de reingresos y tendencia a mayor mortalidad. Estos hallazgos enfatizan la necesidad de un enfoque integral y multidisciplinar en el manejo de la IC en población geriátrica, priorizando la adherencia terapéutica, la estratificación del riesgo y el seguimiento estrecho para reducir eventos adversos.







