La incidencia y la mortalidad de la sepsis son elevadas en las unidades de cuidados intensivos (UCI). Los leucocitos, la PCR y la PCT se utilizan frecuentemente como herramientas de diagnóstico de sepsis; sin embargo, ninguno de ellos es un marcador específico. El objetivo del presente estudio fue evaluar si la amplitud de distribución de monocitos (MDW) es útil para la detección temprana de sepsis en los pacientes críticamente enfermos.
MétodosEstudio de cohortes prospectivo realizado en pacientes de la UCI. Se evaluaron el MDW, la PCR, la PCT y los leucocitos para el diagnóstico de sepsis en el momento del ingreso en la UCI.
ResultadosSe incluyeron 344 pacientes críticamente enfermos, categorizados en tres grupos: no sepsis (200), sepsis (76) y shock séptico (68). El MDW en los pacientes con sepsis fue notablemente más alto que en el grupo sin sepsis (29,7 [24,7-35,7] vs 20,4 [18,6-22,7]; p<0,001). En comparación con otros parámetros, el MDW fue el mejor para discriminar la sepsis de todas las demás condiciones (área bajo la curva [AUC]: 0,877; IC95%: 0,841-0,914), con una sensibilidad del 80,6 y una especificidad del 84,5 para un punto de corte de 24. El MDW ajustado por edad, sexo y la escala SOFA se asoció con la mortalidad (OR: 1,056; IC95%: 1,004-1,09; p<0,01).
ConclusiónEl MDW es una herramienta que puede ayudar en el diagnóstico temprano de sepsis en la UCI, cuyo valor es un factor asociado con el pronóstico de los pacientes sépticos.
The incidence and mortality of sepsis remain high in the intensive care units (ICU). WBC, CRP and PCT are frequently used as tools for sepsis detection; however, none of them is specific to sepsis. The aim of the current study was to evaluate whether monocyte distribution width (MDW) is useful for early sepsis detection in critically ill patients.
MethodsProspective cohort study was conducted in a critical care unit. MDW, CRP, PCT and WBC were evaluated for sepsis detection at the time of intensive care unit admission.
ResultsThere were 344 critically ill patients enrolled consecutively and categorized as no sepsis (200), sepsis (76) and septic shock (68). MDW in patients with sepsis diagnoses in ICU was notably higher than non-sepsis group (29.7 [24.7-35.7] vs 20.4 [18.6-22.7]; P<.001) under the assumption of no mean difference between the groups. Compared to other parameters, MDW was the best to discriminate sepsis from all other conditions (area under curve [AUC]: 0.877; 95%CI: 0.841 0.914), sensitivity 80.6, specificity 84.5 at a cut-off point of 24. MDW adjusted for age, sex and SOFA score was associated with mortality (OR: 1.056; 95%CI: 1.004-1.09; P<.01).
ConclusionThe measurement of MDW is a tool that can help in the early diagnosis of sepsis in ICU settings and its value is a factor associated with the prognosis of septic patients.
A pesar de los avances terapéuticos en el tratamiento de los pacientes con sepsis, la mortalidad hospitalaria y en las unidades de cuidados intensivos (UCI) sigue siendo elevada (36% y 27% cada una)1. Varios factores están asociados con esto, y uno de los más importantes es el retraso en el diagnóstico. Entre las razones de ello se encuentra la dificultad en el diagnóstico, especialmente en pacientes con comorbilidades (diabetes mellitus, enfermedad pulmonar obstructiva crónica, entre otras), la rápida evolución de pacientes aparentemente sanos a cuadros sépticos y la ausencia de biomarcadores con sensibilidad y especificidad suficientemente altas como para identificar a pacientes con sepsis. Por otro lado, una orientación diagnóstica errónea da lugar a la administración de antibióticos a todos estos pacientes y conlleva problemas de resistencia a los antibióticos, toxicidad farmacológica y consideraciones económicas2.
Los pacientes críticos constituyen un grupo especial de la población, ya que la mayoría de ellos presentan un estado de inflamación generalizada no necesariamente asociado a una infección, lo que dificulta mucho la detección de la sepsis. El valor del ancho de distribución de monocitos (MDW) es un nuevo marcador que se basa en la capacidad de los monocitos de aumentar de tamaño cuando el paciente está atravesando un proceso séptico, y esta variación puede controlarse fácilmente midiendo la diseminación del volumen de monocitos mediante el principio de Coulter. Por consiguiente, puede utilizarse para distinguir entre pacientes sin infección, pacientes con sepsis o pacientes con shock séptico3. Planteamos la hipótesis de que el aumento del volumen de monocitos circulantes cuantificado con MDW, solo o en combinación con otros parámetros, mejoraría la detección de sepsis en las UCI, y que el valor de MDW se asocia a mortalidad en pacientes con sepsis.
MétodosDiseño y población del estudioSe trata de un estudio observacional prospectivo de pacientes ingresados consecutivamente en la UCI del Hospital Universitario Germans Trias i Pujol (HUGTiP) durante el periodo comprendido entre febrero de 2019 y enero de 2020. Se trata de una UCI polivalente en un hospital terciario especializado en patologías de alta complejidad. La UCI tiene aproximadamente 1.000 ingresos anuales, con una incidencia de sepsis del 30% en el momento del ingreso.
Todos los pacientes adultos (mayores de 18años) ingresados en la UCI fueron incluidos consecutivamente en el estudio. Se analizaron el MDW y los biomarcadores séricos (PCR y PCT) cada 72horas para evaluar sus tendencias. El funcionamiento del sistema inmunitario de todos los pacientes incluidos era adecuado. Los criterios de exclusión fueron: pacientes que permanecieron en UCI menos de 24horas, menores de 18años, documento de consentimiento informado incompleto, datos incompletos o pacientes ya incluidos en el estudio. Se excluyó a los pacientes con enfermedades subyacentes potencialmente asociadas a un trastorno de la regulación del sistema inmunitario (sida, trasplante de órganos o médula ósea, neoplasia maligna, enfermedades hemáticas).
Este estudio se llevó a cabo siguiendo los principios éticos básicos recogidos en la Declaración de Helsinki (Fortaleza, octubre de 2013). Fue revisado y aprobado por el Comité de Ético de la Investigación (CEI) del Hospital Universitario Germans Trias i Pujol (PI-18-249). Todos los pacientes incluidos en el estudio cuentan con un documento de consentimiento informado previamente aprobado por el CEI.
Clasificación clínica del paciente en la UCISe clasificó a los pacientes del estudio sobre la base de los criterios de consenso Sepsis-3 (Singer et al.): sin sepsis, con sepsis y con shock séptico durante las primeras 24horas del ingreso. Según las definiciones de «sepsis» y de «shock séptico» del tercer consenso internacional (Sepsis-3), la «sepsis» se definió como una disfunción orgánica que amenaza la vida originada por una respuesta desregulada del huésped frente a una infección, y el «shock séptico» se definió como sepsis con hipotensión persistente que requiere vasopresores para mantener una presión arterial media (PAM) ≥65mmHg y que presenta una concentración sérica de lactato >2mmol/l (18mg/dl) a pesar de una reposición adecuada de la volemia4.
Determinación del MDWSe recogió una muestra de sangre completa en tubos con K3EDTA (BD Vacutainer®) para determinar el HC-DIFF y el MDW en un analizador UniCel DxH 900 (Beckman Coulter, Inc., Brea, CA, EE.UU.) con el programa informático versión 1.1.0.96 en las 2horas siguientes a la extracción de la sangre. El sistema de análisis celular Coulter UniCel DxH 900 utiliza la tecnología VCSn (volumen, conductividad y dispersión), que mide unas 8.000células en su «estado casi natural». El analizador DxH 900 utiliza impedancia de corriente directa para determinar el volumen (V) de las células, la radiofrecuencia para la conductividad (C) y la dispersión de un haz láser en cinco ángulos diferentes para analizar la dispersión de la luz (Sn). El análisis de VCSn proporciona los valores de media y desviación típica de los parámetros de volumen, conductividad y dispersión de la luz en 5ángulos, correspondientes a un total de 14parámetros de población celular para cada subpoblación de leucocitos. El MDW corresponde a la desviación típica del componente de volumen de la población de monocitos derivada del diagrama de datos diferencial de la tecnología VCSn y refleja la variación de la distribución del tamaño de los monocitos circulantes. El parámetro MDW se evaluó a diario mediante diferentes procedimientos de control de calidad (CC) internos. Coulter Latron CP-X, que evalúa la tecnología VCSn mediante partículas de látex y Coulter 6C Plus Cell Control en tres niveles a distintas concentraciones. Además, se utilizó el programa de garantía de calidad interlaboratorio (IQAP) de Beckman Coulter para comparar los resultados de CC del MDW con otros laboratorios de grupos de referencia durante el estudio. El MDW se analizó según el protocolo del estudio los días0, 3, 6, 9 y 12, y el día del alta de la UCI.
Análisis de biomarcadores bioquímicosLa PCR y la PCT se analizaron en muestras de suero tras centrifugación (a 1.500g durante 10min) en las 4horas siguientes a la extracción de la sangre. La concentración de PCR se analizó mediante inmunoturbidimetría en el AU5800 (Beckman Coulter, Inc, Brea, CA, EE.UU.) y la concentración de PCT se midió mediante inmunoanálisis con el analizador Liaison XL (Diasorin, Saluggia, Italia). La PCR y la PCT se analizaron con la misma frecuencia que el MDW. Ambos biomarcadores séricos se midieron los días0, 3, 6, 9 y 12, y el día del alta de la UCI.
Análisis estadísticoLas variables cuantitativas se analizaron para determinar la distribución normal utilizando la prueba de Kolmogorov-Smirnov. Las asociaciones entre el diagnóstico basado en los criterios de Sepsis-3 (clasificados en tres grupos) y un biomarcador se evaluaron mediante la prueba de Kruskall-Wallis. En el estudio de correlación entre las puntuaciones MDW y SOFA/APACHE utilizamos la correlación de Spearman. La capacidad diagnóstica de diferentes biomarcadores se evaluó calculando el área bajo la curva (AUC) característica operativa del receptor, la sensibilidad, la especificidad, el valor predictivo positivo (VPP) y el valor predictivo negativo (VPN) junto con sus intervalos de confianza (IC) del 95% (bilateral) calculados mediante el método de puntuación. Se utilizaron las diferencias en el AUC para demostrar el valor añadido del MDW en comparación con diferentes biomarcadores en solitario y combinados, calculados mediante un modelo logístico de variables de un solo factor predictivo con un biomarcador y un modelo logístico de variables de dos factores predictivos con varios biomarcadores, como factor predictivo, y utilizando el estado de sepsis como respuesta.
Para evaluar la asociación entre el valor del MDW y la mortalidad global se realizó un análisis longitudinal en el que la mortalidad sirvió como variable dependiente. Las variables independientes clave fueron el MDW y el momento en que se realizó la medición del MDW (días0, 3, 6 y 9 tras el ingreso en la UCI). En consecuencia, cada paciente aportó hasta cuatro registros, uno por cada medición del MDW. Dada la correlación entre los puntos de datos, se aplicó un modelo de ecuación de estimación generalizada (EEG) para ajustarlo. A fin de tener en cuenta posibles diferencias entre los dos grupos (fallecidos frente a supervivientes), la edad, el sexo y la puntuación SOFA se incluyeron como covariables en el modelo.
Para todos los análisis y comparaciones se consideró estadísticamente significativo un valor de p<0,05. En todos los análisis estadísticos se utilizaron los programas informáticos SPPS, versión 20, y Medcalc, versión 19.5.3.
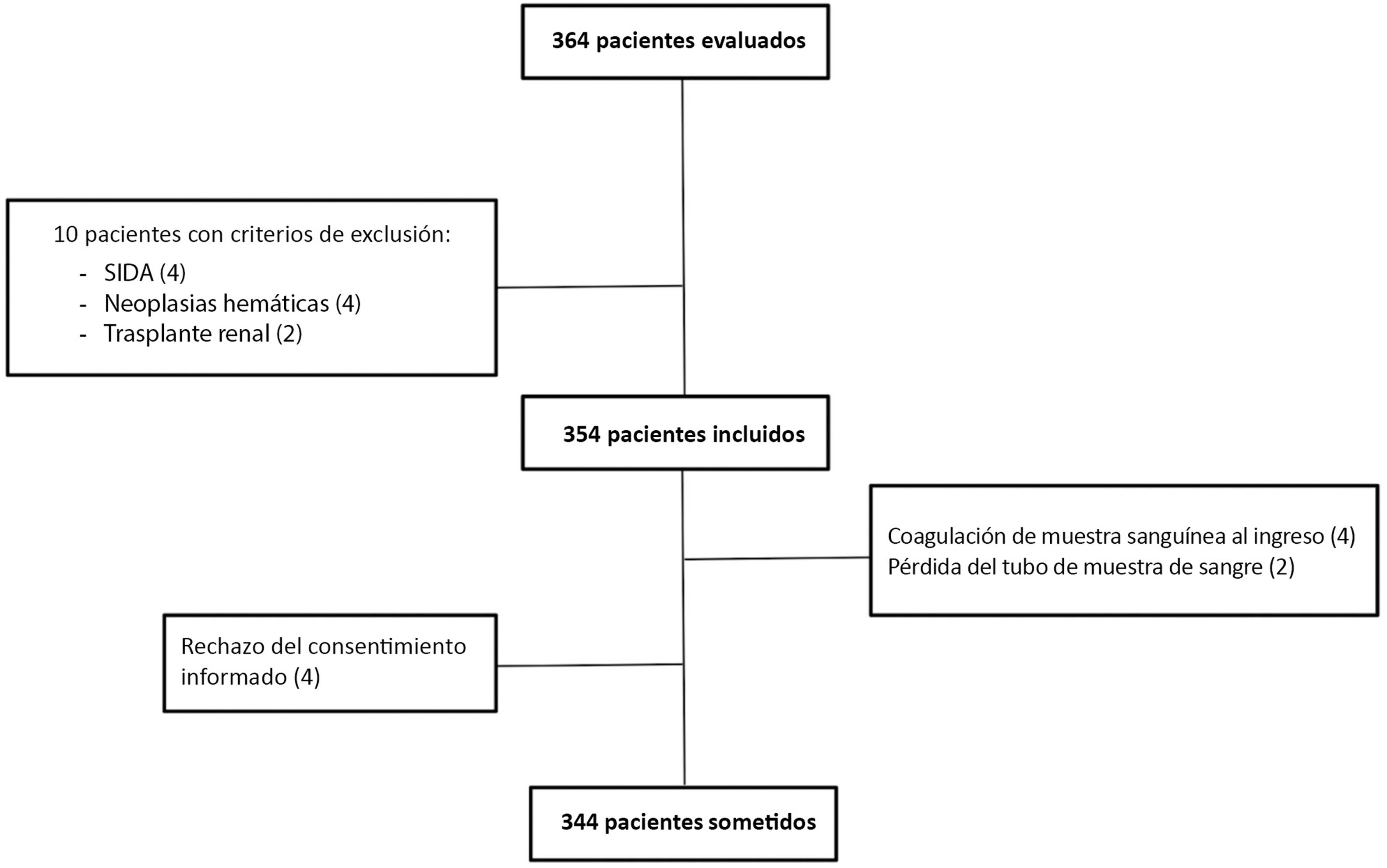
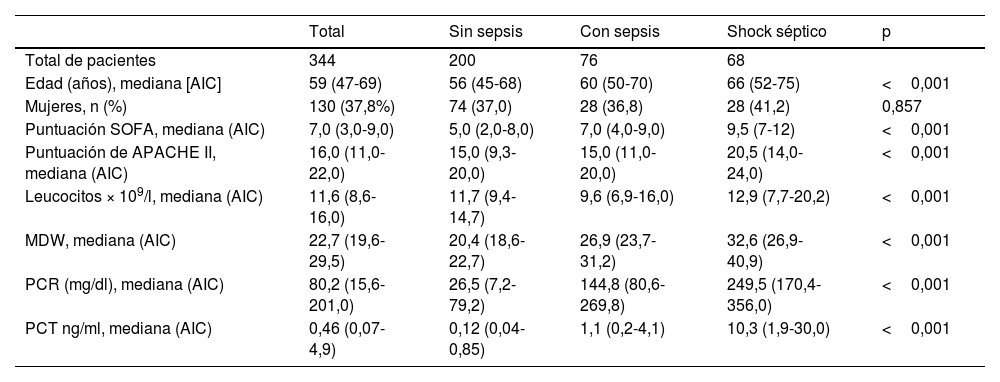
ResultadosPacientesSe incluyó en el estudio a un total de 364 pacientes, de los que 20 fueron excluidos por motivos tales como no cumplir los criterios de inclusión, obtención de muestras insuficientes o resultado de MDW no disponible (fig. 1). El análisis final incluyó a 344pacientes; la mediana de edad era de 59años y las mujeres representaban el 37,8%. Las características demográficas se muestran en la tabla 1. Utilizando los criterios de Sepsis-3, 200pacientes (58,1%) se clasificaron como sin sepsis, 76 (22,1%) con sepsis y 68 (19,8%) con shock séptico. La principal causa de infección al ingreso fue infección respiratoria (50%), seguida de infección abdominal (22%), infección urinaria (18%) e infecciones varias (10%). El tratamiento antibiótico provisional fue adecuado en el 90% de los pacientes.
Datos demográficos y escalas de gravedad
| Total | Sin sepsis | Con sepsis | Shock séptico | p | |
|---|---|---|---|---|---|
| Total de pacientes | 344 | 200 | 76 | 68 | |
| Edad (años), mediana [AIC] | 59 (47-69) | 56 (45-68) | 60 (50-70) | 66 (52-75) | <0,001 |
| Mujeres, n (%) | 130 (37,8%) | 74 (37,0) | 28 (36,8) | 28 (41,2) | 0,857 |
| Puntuación SOFA, mediana (AIC) | 7,0 (3,0-9,0) | 5,0 (2,0-8,0) | 7,0 (4,0-9,0) | 9,5 (7-12) | <0,001 |
| Puntuación de APACHE II, mediana (AIC) | 16,0 (11,0-22,0) | 15,0 (9,3-20,0) | 15,0 (11,0-20,0) | 20,5 (14,0-24,0) | <0,001 |
| Leucocitos × 109/l, mediana (AIC) | 11,6 (8,6-16,0) | 11,7 (9,4-14,7) | 9,6 (6,9-16,0) | 12,9 (7,7-20,2) | <0,001 |
| MDW, mediana (AIC) | 22,7 (19,6-29,5) | 20,4 (18,6-22,7) | 26,9 (23,7-31,2) | 32,6 (26,9-40,9) | <0,001 |
| PCR (mg/dl), mediana (AIC) | 80,2 (15,6-201,0) | 26,5 (7,2-79,2) | 144,8 (80,6-269,8) | 249,5 (170,4-356,0) | <0,001 |
| PCT ng/ml, mediana (AIC) | 0,46 (0,07-4,9) | 0,12 (0,04-0,85) | 1,1 (0,2-4,1) | 10,3 (1,9-30,0) | <0,001 |
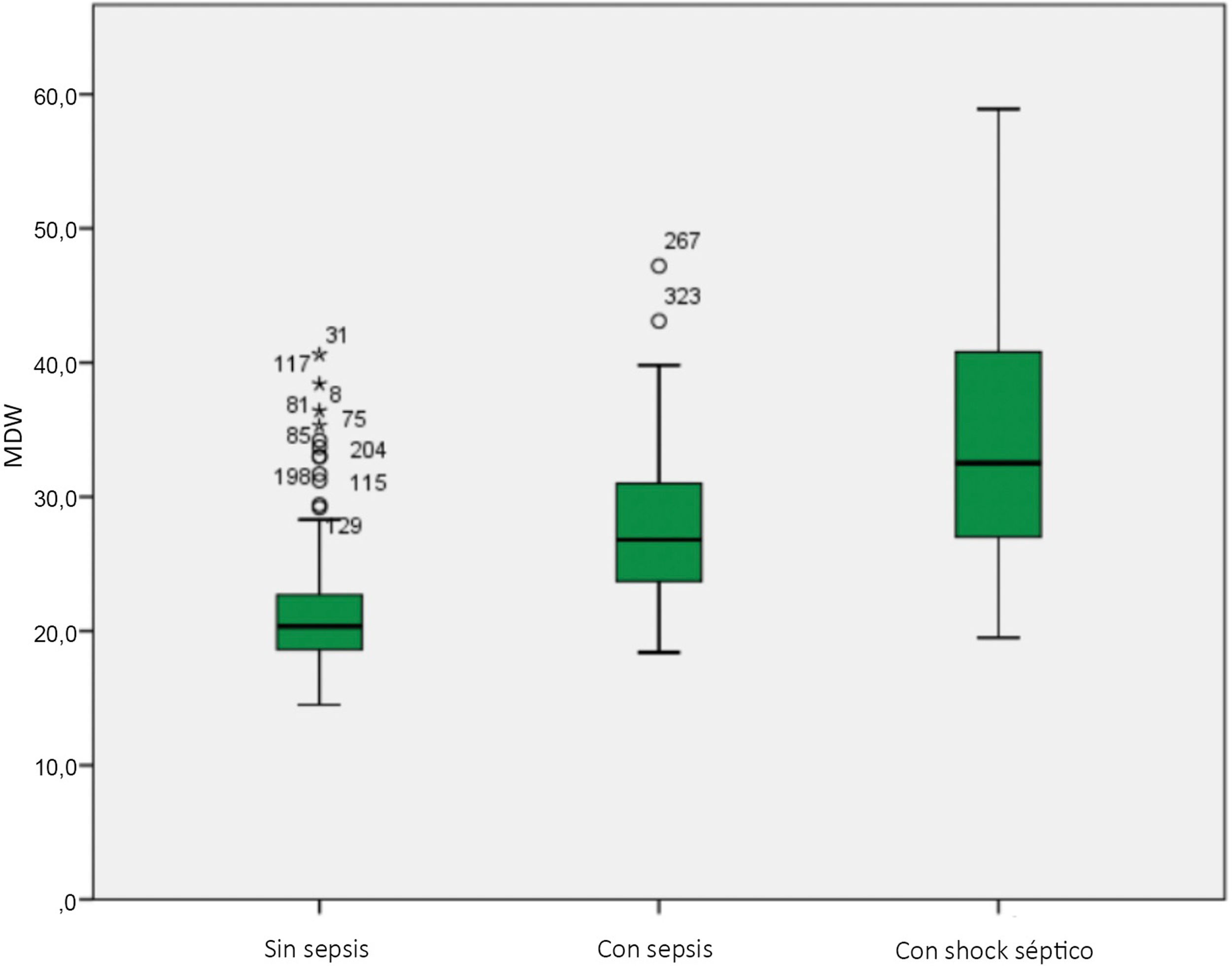
El MDW en los pacientes con diagnóstico de sepsis en la UCI fue notablemente mayor que en el grupo sin sepsis (29,7 [24,7-35,7] frente a 20,4 [18,6-22,7]; p<0,001) bajo la suposición de ausencia de diferencias medias entre los grupos. En relación con los criterios de Sepsis-3, el valor del MDW aumentó progresivamente en los tres grupos estudiados (sin sepsis, con sepsis y con shock séptico) según la gravedad de los pacientes (tabla 1). El MDW al ingreso en la UCI para los pacientes sin sepsis fue de 20,4 (18,6-22,7), para los pacientes con sepsis fue de 6,8 (23,7-31,2) y para los pacientes con shock séptico fue de 32,5 (26,9-40,9) (p<0,001) (fig. 2). El MDW se correlacionó positivamente en el momento del ingreso en la UCI con las puntuaciones de disfunción orgánica (SOFA; r=0,442, p<0,001) y con la gravedad de los pacientes (APACHE; r=0,206, p<0,01).
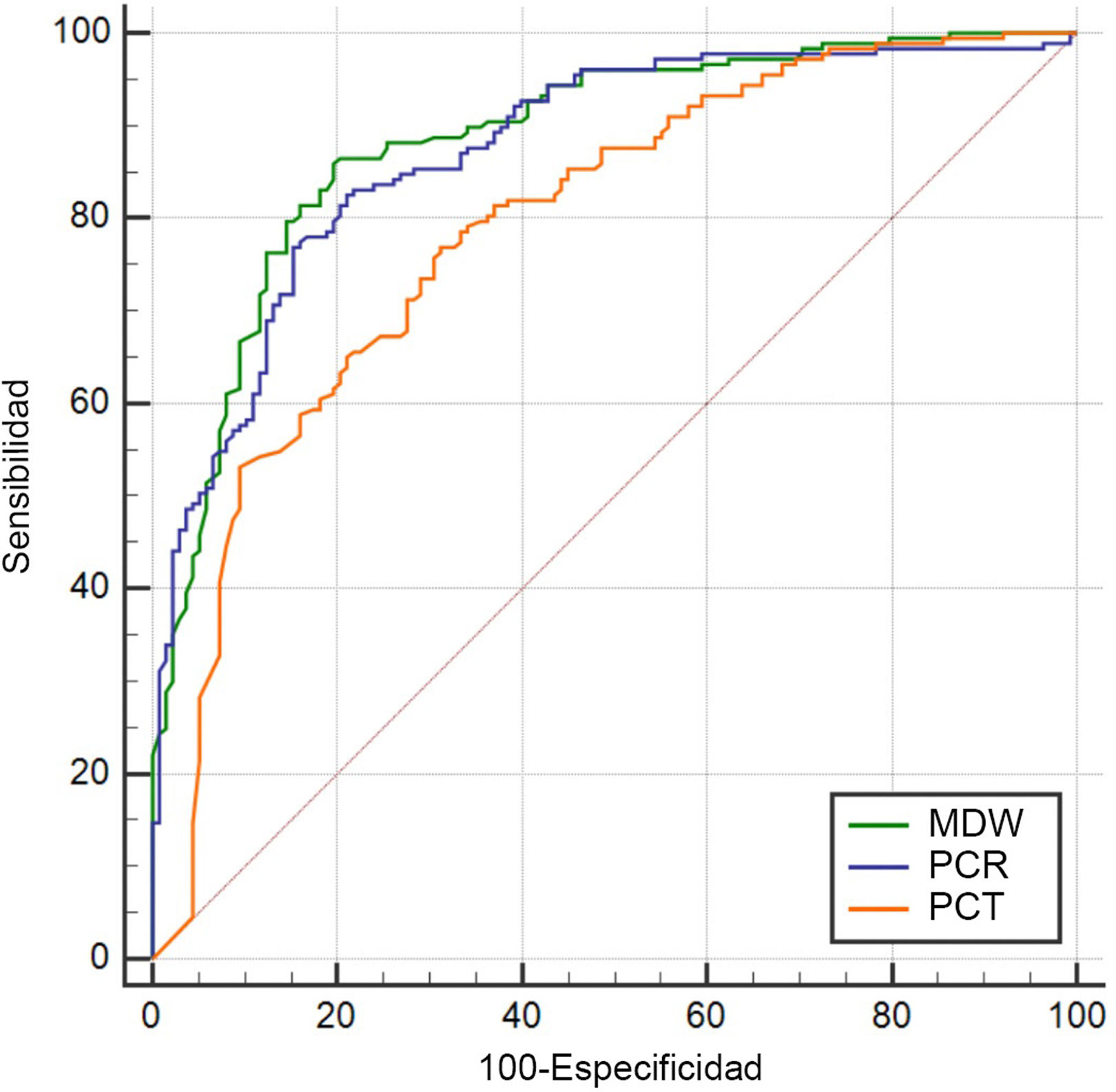
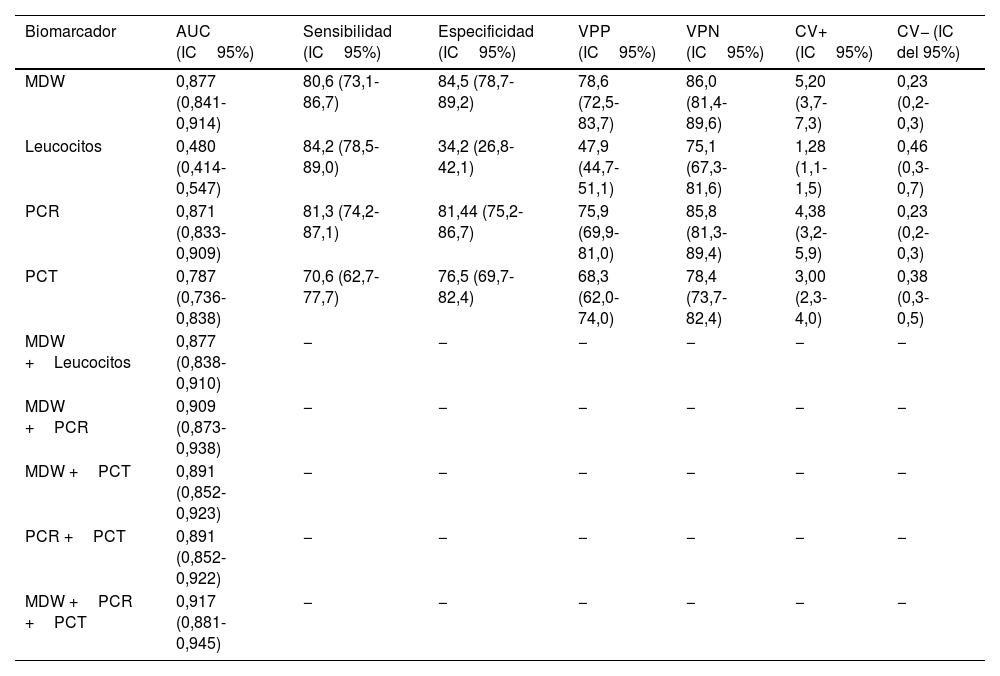
Eficacia del MDW para el diagnóstico de sepsisEl MDW demostró una buena capacidad diagnóstica para identificar a los pacientes con sepsis en la UCI con un AUC de 0,877 (IC95%: 0,841-0,914). El valor de corte del MDW más exacto, calculado mediante el índice de Younden, fue de 24,2, lo que indica una sensibilidad del 80,6% (IC95%: 73,1-86,7) y una especificidad del 84,5% (IC95%: 78,7-89,2). El cociente de verosimilitudes positivo (CV+) fue de 5,20 (IC95%: 3,70-7,30) y el negativo (CV−) fue de 0,23 (IC95%: 0,20-0,30). En cuanto a las curvas ROC para la detección de la sepsis, el MDW mostró una capacidad diagnóstica similar al de la PCR: 0,871 (IC95%: 0,833-0,909) y superior a la PCT: 0,787 (IC95%: 0,736-0,838) (fig. 3). La adición de la determinación de leucocitos (AUC para leucocitos: 0,480; IC95%: 0,414-0,547) a la medición del MDW no mejoró la capacidad diagnóstica (MDW+leucocito: 0,877; IC95%: 0,838-0,910) en pacientes ingresados en la UCI por diagnóstico de Sepsis-3. La combinación de dos biomarcadores con la mejor AUC fue MDW más PCR (MDW+PCR: 0,909; IC95%: 0,873-0,938). Sin embargo, las combinaciones estudiadas entre los diferentes biomarcadores analizados no incrementaron la capacidad diagnóstica en comparación con el MDW en solitario (tabla 2).
Sensibilidad, especificidad, VPP, VPN del MDW, la PCR y la PCT y combinaciones para predecir la sepsis
| Biomarcador | AUC (IC95%) | Sensibilidad (IC95%) | Especificidad (IC95%) | VPP (IC95%) | VPN (IC95%) | CV+ (IC95%) | CV− (IC del 95%) |
|---|---|---|---|---|---|---|---|
| MDW | 0,877 (0,841-0,914) | 80,6 (73,1-86,7) | 84,5 (78,7-89,2) | 78,6 (72,5-83,7) | 86,0 (81,4-89,6) | 5,20 (3,7-7,3) | 0,23 (0,2-0,3) |
| Leucocitos | 0,480 (0,414-0,547) | 84,2 (78,5-89,0) | 34,2 (26,8-42,1) | 47,9 (44,7-51,1) | 75,1 (67,3-81,6) | 1,28 (1,1-1,5) | 0,46 (0,3-0,7) |
| PCR | 0,871 (0,833-0,909) | 81,3 (74,2-87,1) | 81,44 (75,2-86,7) | 75,9 (69,9-81,0) | 85,8 (81,3-89,4) | 4,38 (3,2-5,9) | 0,23 (0,2-0,3) |
| PCT | 0,787 (0,736-0,838) | 70,6 (62,7-77,7) | 76,5 (69,7-82,4) | 68,3 (62,0-74,0) | 78,4 (73,7-82,4) | 3,00 (2,3-4,0) | 0,38 (0,3-0,5) |
| MDW +Leucocitos | 0,877 (0,838-0,910) | − | − | − | − | − | − |
| MDW +PCR | 0,909 (0,873-0,938) | − | − | − | − | − | − |
| MDW +PCT | 0,891 (0,852-0,923) | − | − | − | − | − | − |
| PCR +PCT | 0,891 (0,852-0,922) | − | − | − | − | − | − |
| MDW +PCR +PCT | 0,917 (0,881-0,945) | − | − | − | − | − | − |
El valor de corte del MDW de 21,5, recomendado para los pacientes con DT, mostró una sensibilidad del 89,9% (IC95%: 82,6-93,5) y una especificidad del 66,5% (IC95%: 59,5-73,0). El cociente de verosimilitudes positivo (CV+) fue de 2,65 (IC95%: 2,20-3,30) y el negativo (CV−) fue de 0,17 (IC95%: 0,10-0,30), con un VPN del 91,1%. Nuestro estudio mostró una probabilidad previa a la prueba del 46,4% o diagnóstico de sepsis (prevalencia de sepsis). Un valor normal (inferior a 21,5) del MDW se asoció a un riesgo de sepsis del 10%, mientras que un resultado anormal de MDW aumentó la probabilidad de sepsis hasta el 70%.
MDW y mortalidad hospitalariaEl análisis longitudinal reveló que el MDW, ajustado respecto a edad, sexo y puntuación SOFA, se asoció a mortalidad relacionada con sepsis (OR: 1,06; IC95%: 1,004-1,09; p<0,01). Sin embargo, el análisis ROC demostró que el MDW no era eficaz para identificar la mortalidad hospitalaria relacionada con la sepsis en el momento del ingreso, con un AUC de 0,588 (IC95%: 0,461-0,714).
El valor de corte del MDW más exacto calculado mediante el índice de Younden en el momento del ingreso fue de 27,20, con una sensibilidad del 81,2% (IC95%: 59,7-94,8) y una especificidad del 46,15% (IC95%: 35,64-56,92). El valor del MDW del tercer día mostró una clara tendencia a identificar pacientes con sepsis con baja probabilidad de fallecimiento AUC (0,643; IC95%: 0,523-0,763). El valor de corte del MDW calculado mediante el índice de Younden el tercer día fue inferior a 25,1 y mostró una sensibilidad del 83,33% (IC95%: 58,58-96,42) y una especificidad del 48,28% (IC95%: 37,42-59,25) para identificar a los pacientes que sobrevivirán.
Estados hiperinflamatorios no sépticos asociados a valores del MDW anormalesEn nuestra cohorte, 5 pacientes tenían un diagnóstico de pancreatitis aguda y otros 7 necesitaron oxigenación por membrana extracorpórea (OMEC). Todos los pacientes con pancreatitis eran varones, y la mediana de edad era de 63años. La mediana de los valores medidos en el momento del ingreso para los parámetros más importantes fue APACHEII: 15 (7-16) puntos, PCR: 318 (55-434) mg/l, MDW: 36,4 (29-48) y PCT: 5,5 (4,3-7) ng/ml. Tres pacientes en tratamiento con OMEC eran varones, y la mediana de edad era de 54años. Las medianas de los valores más importantes medidos en el momento del ingreso fueron: APACHEII: 16 (12-26) ng/ml, PCR: 30 (2-431) mg/l, MDW: 24 (20-36) y PCT: 1,5 (0,03-3,99) ng/ml.
DiscusiónEn nuestro estudio prospectivo el valor del MDW mostró diferencias notables entre los pacientes sin sepsis, los pacientes con sepsis y los pacientes con shock séptico el primer día después del ingreso en la UCI. También observamos que el punto de corte para el valor del MDW a partir del cual los pacientes críticos tienen una alta probabilidad de sepsis era 24,2. Por otro lado, un valor del MDW inferior a 21,5 (es un valor de corte validado en pacientes ingresados en urgencias)4 tiene una probabilidad muy baja de sepsis. Además, la gravedad de la sepsis fue compatible con un mayor valor del MDW y se asoció a mortalidad hospitalaria.
Las variaciones de la morfología de los monocitos circulantes son un signo precoz bien conocido de infección5. Se ha propuesto que estos cambios son la expresión de la activación de los monocitos o la aparición de formas jóvenes de monocitos causadas por microorganismos patógenos3. Crouser et al. demostraron que las variaciones del tamaño volumétrico de los monocitos que intervienen en la respuesta precoz a las infecciones bacterianas se correlacionaban con los pacientes con sepsis en un servicio de urgencias. Al igual que en nuestro estudio, observaron que el valor del MDW se correlaciona con la gravedad de la sepsis2. Polilli et al. demostraron que un valor de MDW a partir de 22 se correlacionaba con la sepsis en un contexto hospitalario6. Crouser, en un estudio de pacientes con DE, demostró que un aumento del MDW identifica eficazmente a los pacientes con sepsis y a los pacientes con infección que tienen un mayor riesgo de evolución a sepsis. El valor del MDW superior a 20 fue eficaz para la detección de la sepsis7,8. Como puede observarse, los puntos de corte de la población de pacientes de los servicios de urgencias son inferiores a nuestros resultados en los pacientes críticos. En este sentido, dos estudios realizados en poblaciones críticamente enfermas mostraron resultados similares a los nuestros. El primero es un estudio prospectivo de 505pacientes ingresados en la UCI; el análisis ROC demostró que el AUC era de 0,785, con una sensibilidad del 66,88% y una especificidad del 77,79% en un punto de corte de 24,63 para el MDW9. En el segundo, realizado por Polilli et al., participaron 211pacientes ingresados en la unidad de cuidados intensivos en los que un valor del MDW superior a 23 se asoció a sepsis10.
La diferencia entre el valor del MDW en los pacientes atendidos en un servicio de urgencias y los ingresados en una UCI puede explicarse de varias formas. El escenario del paciente crítico es muy particular debido a que presenta fallo orgánico y un proceso inflamatorio no necesariamente causado por la infección11. En este contexto, los pacientes tratados con OMEC y pancreatitis son ejemplos claros de este estado hiperinflamatorio. Como podemos observar en nuestros resultados, la mediana en ambos grupos de pacientes fue elevada (24 y 36, respectivamente), a pesar de no presentar infección en el momento del ingreso. Esto refleja que el valor del MDW se ve afectado por la hiperinflamación sistémica.
Aunque la PCT y la PCR son biomarcadores muy utilizados para facilitar el diagnóstico de la infección aguda, su especificidad y su sensibilidad no son suficientes por sí solas para establecer el diagnóstico de sepsis12-16. Las directrices actuales posicionan la PCT para orientar la duración del tratamiento con antibióticos en los pacientes con sepsis o suspender el tratamiento con antibióticos provisional con una infección clínica limitada, en lugar de como una utilidad diagnóstica17,18. Por consiguiente, es necesaria la búsqueda de nuevos biomarcadores. En tres metaanálisis recientes19-21 se ha comparado la capacidad diagnóstica de la PCT y la PCR con la del MDW, con resultados comparables. Huang et al.19 reportaron que el MDW es un biomarcador diagnóstico fiable de sepsis, con mayor sensibilidad pero menor especificidad en comparación con la PCT. Eisinger et al.21 observaron un alto VPN para el MDW, estimado en 0,94. Su comparación entre el MDW y la PCT también mostró una mayor sensibilidad, pero una menor especificidad, para el MDW, coherente con el patrón descrito por Huang et al.19. En nuestro estudio, sin embargo, el MDW fue superior en términos de sensibilidad y especificidad para distinguir a los pacientes con sepsis en comparación con la PCT y la PCR. A diferencia del estudio de Polilli et al., no observamos un aumento de la capacidad diagnóstica con la combinación de MDW+PCT.
Respecto a la sensibilidad y especificidad del MDW según los criterios de Sepsis-2 y Sepsis-3, Eisinger et al. comunicaron una mayor sensibilidad y una menor especificidad al utilizar los criterios de Sepsis-3 en comparación con los criterios de Sepsis-2. Esto podría explicarse por el hecho de que el objetivo de Sepsis-3 es mejorar la identificación de los pacientes con un mayor riesgo de resultados desfavorables asociados a la sepsis.
El estudio de Polilli en pacientes ingresados en la UCI reveló que un valor del MDW inferior o igual a 20 era compatible con un riesgo bajo de sepsis (VPN: 86,4; IC95%: 65,1-97,1)10. Nuestro estudio reveló que un valor del MDW inferior a 21,5 se asoció a una probabilidad baja de sepsis (VPN: 89,9%; IC95%: 82,6-93,5). Aunque la diferencia es pequeña, podría explicarse por los diferentes tipos de patologías que se ingresan en ambos centros y, por tanto, por el diferente grado de inflamación al que pueden estar expuestos.
Liu et al.22 estudiaron el valor pronóstico del MDW en pacientes con sepsis en un grupo de 252pacientes sépticos en estado crítico. El valor del MDW 26,2 medido en el tercer día de ingreso distinguió a supervivientes y fallecidos a los 28días. En nuestro estudio, el MDW se asoció a mortalidad intrahospitalaria, pero no pudimos encontrar un valor de corte estadísticamente específico y una sola tendencia clara. En nuestro estudio, el valor del MDW de 25,5 el tercer día fue capaz de distinguir entre fallecidos y supervivientes. Como podemos ver, son valores similares, y la pequeña diferencia podría explicarse por el tipo de anticoagulante utilizado (en el estudio de Liu se utilizó K2 EDTA). Por otro lado, la ausencia de significación en nuestro punto de corte podría explicarse por el hecho de que nuestro tamaño muestral (144 frente a 252pacientes) era menor que el del estudio de Liu. Las diferencias observadas en los valores del MDW —más altos en los tubos con K3-EDTA que en los tubos con K2-EDTA— también se describieron en el metaanálisis de Eisinger et al.21. El MDW pareció tener una capacidad diagnóstica ligeramente mejor en los tubos K3, debido probablemente a una mayor especificidad, lo que podría atribuirse a los valores de corte más altos utilizados en los estudios basados en K3-EDTA. Por tanto, los valores del MDW deben interpretarse en función del tipo de tubo con EDTA utilizado para el análisis.
Cabe destacar que el MDW se integra en la cifra de células sanguíneas que se realiza normalmente en un análisis de sangre rutinario y que puede medirse automáticamente en unos minutos sin necesidad de obtener muestras adicionales. Por tanto, no aumenta el coste23. Estas propiedades positivas hacen que el MDW sea un parámetro adecuado para el análisis de rutina en muestras de sangre diarias. La discriminación del estado séptico resulta relevante y, en ese sentido, la medición del MDW puede ser valiosa, integrándolo en los protocolos de sepsis para mejorar la detección precoz y, con ella, la mortalidad. Además, se evitan gastos innecesarios.
El estudio adolece de varias limitaciones. En primer lugar, nuestro estudio incluyó diferentes etiologías: bacterias, virus y hongos. En segundo lugar, dado que se trata de un estudio unicéntrico, se precisarán más estudios clínicos prospectivos para validar la capacidad del MDW para la detección precoz de la sepsis en otras poblaciones de cuidados críticos y en regiones con diferentes características de sepsis. En tercer lugar, la exclusión de pacientes con disfunción del sistema inmunitario puede introducir un sesgo de selección. En cuarto lugar, existe un retraso entre la ejecución del estudio y su publicación actual debido a la pandemia de COVID-19. Sin embargo, las características de los pacientes con sepsis antes y después de la pandemia son comparables, lo que hace totalmente válida la utilidad del MDW. Por último, dado que no empleamos un proceso de selección aleatoria, las medidas estadísticas que proporcionamos pueden ser poco fiables y es probable que la incertidumbre global sea mayor que el nivel de error cuantificado mediante métodos estadísticos aleatorios.
ConclusionesEn conclusión, el MDW refleja un cambio en el volumen de monocitos circulantes en respuesta a la sepsis. En este estudio añadimos evidencias a favor del uso rutinario del MDW para la detección precoz de la sepsis en pacientes críticos y como factor asociado al pronóstico del paciente séptico.
FinanciaciónLa investigación actual se llevó a cabo sin utilizar ninguna financiación externa.
Consideraciones éticasEste estudio se llevó a cabo siguiendo los principios éticos básicos recogidos en la Declaración de Helsinki (Fortaleza, octubre de 2013). Fue revisado y aprobado por el Comité de Ético de la Investigación (CEI) del Hospital Universitario Germans Trias i Pujol (PI-18-249). Todos los pacientes incluidos en el estudio cuentan con un documento de consentimiento informado previamente aprobado por el CEI.
Disponibilidad de datos y materialesLos datos que respaldan los resultados de este estudio no están públicamente disponibles por motivos de sensibilidad, pero sí están disponibles, previa solicitud razonable, a través del autor para el envío de correspondencia. Los datos se encuentran almacenados en régimen de acceso controlado en el Hospital Universitario Germans Trias i Pujol.
Conflicto de interesesCristian Morales Indiano, Alba Herraiz Ruiz, Fernando Arméstar Rodríguez y Beatriz Catalán Eraso han recibido apoyo institucional a la investigación de Beckman Coulter desde 2018.
Manifestamos nuestro agradecimiento a los pacientes, sus familias y cuidadores por participar en este estudio, junto con todos los investigadores y el personal del centro. Manifestamos nuestro agradecimiento al Dr. Josep Roca por su análisis estadístico y su experiencia.