1974 - EVALUACIÓN RETROSPECTIVA DEL TRATAMIENTO INTENSIVO CON PULSOS Y DESCENSO RÁPIDO DE CORTICOIDES EN INMUNOTOXICIDAD SECUNDARIA A INMUNOTERAPIA EN PACIENTES ONCOLÓGICOS: EXPERIENCIA EN LA PRÁCTICA CLÍNICA REAL
1Medicina Interna, Hospital Universitario Morales Meseguer, Murcia, España. 2Oncología Médica, Hospital Universitario Morales Meseguer, Murcia, España.
Objetivos: Evaluar el impacto clínico de una pauta de tratamiento con pulsos de metilprednisolona, seguidos de una dosis inicial baja de prednisona y un descenso rápido, en comparación con el manejo convencional con corticoides según las guías clínicas, en pacientes con inmunotoxicidad secundaria a inmunoterapia (ITOX), en la práctica clínica real.
Métodos: Estudio retrospectivo observacional, basado en una cohorte de pacientes con tumores sólidos diagnosticados de ITOX, atendidos en un hospital con servicio de Oncología Médica de referencia, entre 2019 y 2025. Fue aprobado por el Comité de Evaluación de Trabajos de Investigación. Se incluyeron pacientes tratados con corticoides sistémicos. Se compararon dos estrategias terapéuticas: Pauta alternativa (ALT): pulsos de metilprednisolona intravenosa (entre 125-500 mg/día durante 3 días) (MPD), seguidos de prednisona ≤ 30 mg/día (PD-30) y descenso rápido hasta ≤ 5 mg/día (PD-5) en ≤ 6 semanas (DES-6S). Pauta convencional (CONV): corticoides a dosis estándar inicial de 0,5-1 mg/kg/día y descenso progresivo no estandarizado. Se recogieron variables clínicas, comorbilidades, características oncológicas, tipo y grado de ITOX, evolución hospitalaria, eventos adversos, escaladas de esteroides y mortalidad. Se compararon ambos grupos mediante análisis bivariado y curvas de Kaplan-Meier para la supervivencia a 6 y 12 meses desde el inicio del tratamiento con corticoides. Se hizo análisis por intención de tratar (MPD + PD-30), por protocolo (MPD + PD-30 + PD-5) y por protocolo estricto (MPD + PD-30 + PD-5 + DES-6S).
Resultados: Se analizaron 116 pacientes. En el análisis por intención de tratar (ALT 87 vs. CONV 29 pacientes), fueron comparables en edad, comorbilidad, tipo de neoplasia; ALT presentó más toxicidad grado 3-4 (82 vs. 52% p = 0,01), inició prednisona a menor dosis (-25 mg; IC95% (-33 a -16); p < 0,001), presentó menor estancia hospitalaria (-4,9 días; IC95% (-9,1 a -0,5); p = 0,027), requirió menos reescaladas de corticoides (24 vs. 56%; p = 0,003) y presentó menos mortalidad atribuible a ITOX (3 vs. 23%; p = 0,046). El análisis por protocolo (62 vs. 54 pacientes) confirmó estos hallazgos: menor dosis inicial (-13 mg; p < 0,001), menor estancia (-6,1 días; p = 0,003), mayor proporción de pacientes que alcanzaron ≤ 5 mg en ≤ 6 semanas (90 vs. 35%; p < 0,001) y mayor suspensión de corticoides (71 vs. 26%; p < 0,001). El análisis más estricto (40 vs. 76 pacientes) mostró resultados consistentes: menor estancia (-3,7 días; p = 0,025) y menos reescaladas (16 vs. 41%; p = 0,008). En ninguno de los análisis se observaron diferencias en los efectos adversos atribuibles a corticoides. La mortalidad global a 6 y 12 meses fue comparable entre grupos (log-rank p = 0,94 y 0,80, respectivamente).
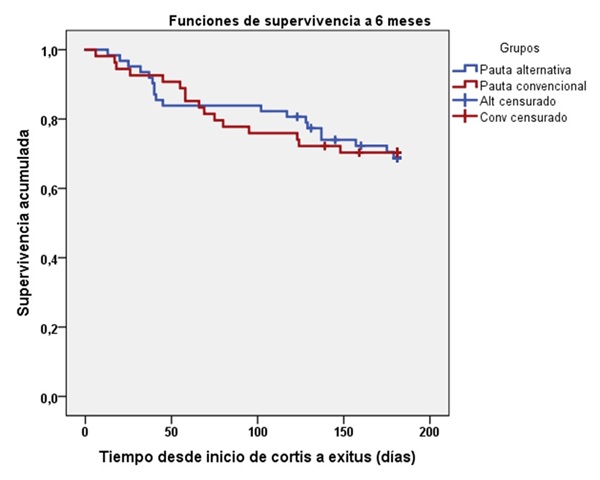
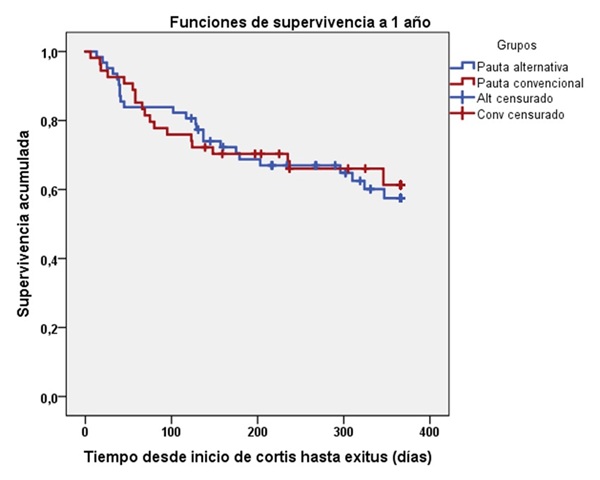
Conclusiones: La pauta intensiva y de corta duración, con pulsos de MTP seguidos de PD-30 y descenso rápido, se asoció a menor exposición esteroidea, reducción en la estancia hospitalaria y menor necesidad de reescalada, sin aumento de eventos adversos ni impacto negativo sobre la supervivencia. Estos beneficios se observaron incluso en toxicidades más graves, lo que indica que podría ser una estrategia segura, eficaz y eficiente frente al manejo convencional. No obstante, son necesarios estudios prospectivos y multicéntricos para confirmar estos hallazgos y definir mejor los perfiles clínicos más beneficiados por este enfoque.





