734 - OPORTUNIDADES PERDIDAS PARA DEPRESCRIBIR EN PACIENTES PLURIPATOLÓGICOS CRÓNICOS: EXPERIENCIA EN UNA PLANTA DE MEDICINA INTERNA
Medicina Interna, Hospital Universitario de Salamanca, Salamanca, España.
Objetivos: Analizar si se realiza deprescripción en pacientes pluripatológicos crónicos (PPC) ingresados en una planta de Medicina Interna, valorar si se ajusta a los criterios STOPP/START (versión 3) y comprobar qué grupos terapéuticos son más frecuentemente deprescritos.
Métodos: Se realizó un estudio observacional, descriptivo y retrospectivo en el que se seleccionó una muestra intencionada de 40 pacientes pluripatológicos ingresados en la planta de Medicina Interna de nuestro hospital, representativa de los perfiles clínicos habituales en dicha unidad, entre julio de 2024 y abril de 2025. Se recogieron variables sociodemográficas y funcionales, lugar de residencia, historia de ingresos previos, número total de fármacos al ingreso y al alta, así como la aplicación de los criterios STOPP/START para la identificación de medicamentos potencialmente inapropiados (MPI). Se analizó la deprescripción efectiva y su distribución por grupos terapéuticos. Los datos se procesaron con Excel® y SPSS Statistics 29®.
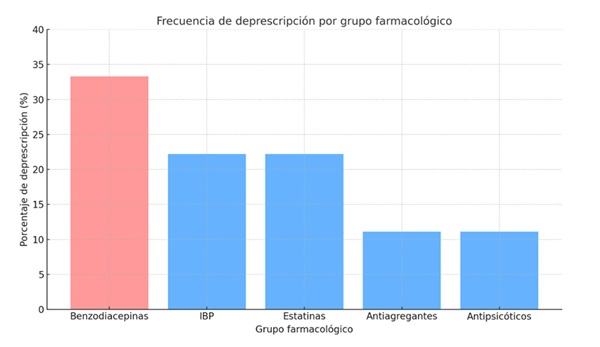
Resultados: Fueron reclutados un total de 40 pacientes pluripatológicos con una edad media de 88,6 (± 5,41) años, de los cuales, el 52,5% eran varones y el 47,5%, mujeres, con una estancia hospitalaria de 6,41 (± 3,23) días. La historia farmacológica fue recogida al ingreso en el 80% de los pacientes, con una media de 11,7 (± 4,1) fármacos por paciente y 10,2 (± 4,3) al alta, objetivando una reducción (-1,5 fármacos), con una diferencia estadísticamente significativa (p-valor < 0,001). El 100% de los pacientes incluidos en el estudio recibían, al menos, un tratamiento potencialmente inapropiado, de los elegidos en el estudio (tabla). En el 22,5% se procedió a la deprescripción de uno o más fármacos, conforme a los criterios STOPP/START. Las benzodiacepinas constituyeron el grupo terapéutico con mayor tasa de deprescripción (33,3%), seguidas por los inhibidores de la bomba de protones (IBP) y las estatinas (ambos con un 22,2%). Los grupos menos deprescritos fueron los antiagregantes plaquetarios y los antipsicóticos, con una frecuencia del 11,1% cada uno (fig.).
|
Grupo farmacológico |
Prescripción potencialmente inapropiada en mayores de 65 años |
|
Digoxina |
Insuficiencia cardíaca con FEVI conservada; FA como primera línea de control crónico. |
|
Diuréticos de asa |
Hipertensión sin insuficiencia cardíaca concomitante. |
|
Estatinas |
Prevención primaria en mayores de 85 años con esperanza de vida < 3 años. |
|
AAS (antiagregantes) |
Dosis > 100 mg/día; prevención primaria; combinación con anticoagulantes sin indicación clara. |
|
Antidepresivos tricíclicos |
Presencia de demencia, caídas, retención urinaria, etc.; uso como primera línea. |
|
Benzodiacepinas |
Tratamientos ≥ 4 semanas; en demencia o insomnio prolongado. |
|
Hipnóticos Z (zolpidem, zopiclona) |
Uso ≥ 2 semanas; riesgo aumentado de caídas y fracturas. |
|
Neurolépticos |
En parkinsonismo o demencia por cuerpos de Lewy (excepto clozapina/quetiapina). |
|
IBP (inhibidores de la bomba de protones) |
Tratamientos > 8 semanas sin indicación clara; enfermedad ulcerosa péptica no complicada. |
Discusión: Sorprende que, en nuestra serie, solo en el 80% de los casos se registró la historia farmacoterapéutica al ingreso, un dato insuficiente en Medicina Interna, donde la conciliación y adecuación del tratamiento deberían ser sistemáticas. Esto limita la aplicación efectiva de criterios de deprescripción. A pesar de esta limitación, solo una minoría de los pacientes (22,5%) fue objeto de deprescripción estructurada según criterios STOPP/START.
Conclusiones: Este estudio evidencia que, aunque se logra una reducción significativa del número de fármacos durante la hospitalización, la aplicación estructurada de los criterios STOPP/START continúa siendo limitada. La ausencia de una historia farmacológica completa en el 20% de los pacientes limita la conciliación efectiva y compromete la seguridad de la deprescripción. Es imprescindible reforzar la formación en adecuación farmacoterapéutica, potenciar el papel del servicio de Farmacia Clínica y asegurar la disponibilidad de información farmacológica desde el ingreso. Solo con una estrategia institucional clara y multidisciplinar será posible integrar la deprescripción como práctica habitual y mejorar la calidad y seguridad asistencial del paciente pluripatológico.







