844 - ¿TIENEN RELACIÓN LAS PREFERENCIAS AL FINAL DE LA VIDA DE LOS PACIENTES INGRESADOS POR INSUFICIENCIA CARDÍACA CON SU PRONÓSTICO A LOS 6 MESES?
1Medicina Interna, Hospital Universitario Virgen Macarena, Sevilla, España. 2Medicina Interna, Hospital Universitario 12 de Octubre, Madrid, España. 3Medicina Interna, Hospital Público de Monforte de Lemos, Lugo, España. 4Medicina Interna, Hospital da Barbanza, A Coruña, España. 5Medicina Interna, Hospital San Agustín, Oviedo, España. 6Medicina Interna, Hospital Royo Villanova, Zaragoza, España. 7Medicina Interna, Hospital Parc Sanitari Sant Joan de Déu. Sant Boi de Llobregat, Barcelona, España. 8Medicina Interna, Hospital Universitario de Bellvitge, Barcelona, España. 9Medicina Interna, Complejo Asistencial Universitario de León, León, España. 10Medicina Interna, Hospital Provincial de Ávila, Ávila, España. 11Medicina Interna, Hospital Recoletas La Misericordia de Segovia, Segovia, España. 12Medicina Interna, Complejo Asistencial de Segovia, Segovia, España.
Objetivos: Determinar si las preferencias al final de la vida expresadas por los pacientes ingresados por insuficiencia cardíaca (IC) tienen un impacto en su pronóstico a los 6 meses.
Métodos: Subanálisis del estudio PREFICTER, trabajo observacional multicéntrico que incluyó pacientes ingresados por IC en 60 hospitales españoles en marzo-agosto 2023. Se recogieron características demográficas, etiología de la IC, fracción de eyección del ventrículo izquierdo (FEVI), comorbilidades y variables de laboratorio. Posteriormente se les realizó una encuesta que recogió sus preferencias sobre reanimación cardiopulmonar (RCP), lugar deseado de fallecimiento, solicitud de eutanasia y prioridades al final de la vida. Los pacientes fueron seguidos 6 meses y se recogió mortalidad total y cardiovascular, ingresos y visitas a Urgencias por IC.
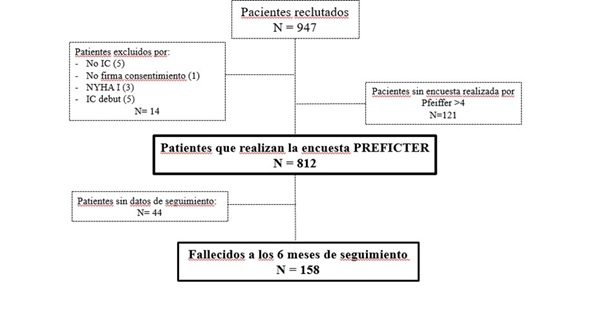
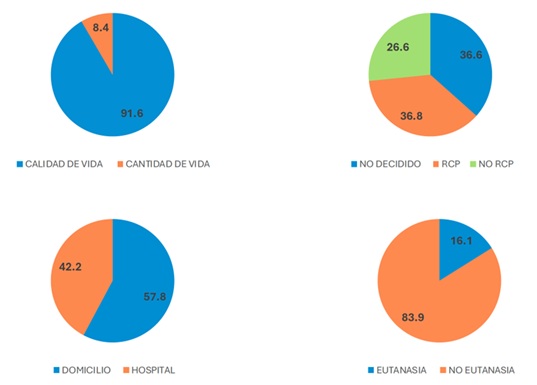
Resultados: El diagrama de flujo del estudio se puede ver en la figura 1. Un total de 812 pacientes expresaron sus preferencias. En la tabla 1 se exponen las características de los pacientes: tenían edad avanzada, importante comorbilidad y fragilidad, y predominio de IC con FEVI preservada. Los resultados de la encuesta están reflejados en la figura 2. La calidad con respecto a la cantidad de vida era la preferencia mayoritaria (92 vs. 8%). En cuanto a la reanimación cardiopulmonar (RCP), un 26% no la deseaba, un 37% prefería RCP y un 37% aún no lo había decidido. El 58% de los pacientes deseaban morir en domicilio y un 16% contemplaban pedir la eutanasia. A los 6 meses de seguimiento, 158 pacientes habían fallecido (tabla 2) Los pacientes que no deseaban RCP tuvieron una mortalidad global (26 vs. 18%, p 0,009) y por causas cardiovasculares (19 vs. 11%, p 0,002) significativamente más alta que los que deseaban RCP/no lo habían decidido. Los pacientes que priorizaban cantidad sobre calidad de vida tuvieron más visitas a Urgencias por descompensación de IC (48 vs. 33% p 0,027). No hubo diferencias en el pronóstico a los 6 meses según si el paciente deseaba morir en el hospital o en domicilio. En el grupo de pacientes que contemplaban no solicitar la eutanasia se apreció mayor mortalidad cardiovascular (14 vs. 7%, p 0,02).
|
Tabla 1 |
|
|
Población PREFICTER |
|
|
Características demográficas |
|
|
Edad, años |
85 [78-89] |
|
Mujeres (%) |
503 (53,9) |
|
Sin estudios (%) |
256 (27,7) |
|
Estudios primarios (%) |
400 (43,2) |
|
Estudios secundarios (%) |
112 (12,1) |
|
Formación profesional/Bachillerato (%) |
126 (13,6) |
|
Universitarios (%) |
31 (3,4) |
|
Casado/Pareja (%) |
378 (40,6) |
|
Viudo (%) |
466 (50,1) |
|
Soltero (%) |
63 (6,8) |
|
Separado/Divorciado (%) |
24 (2,6) |
|
Reside en zona rural (%) |
223 (23,9) |
|
Institucionalizados (%) |
91 (9,8) |
|
Cuidador familiar (%) |
745 (81,3) |
|
Cuidador contratado interno (%) |
104 (11,4) |
|
Cuidador contratado tiempo parcial (%) |
67 (7,3) |
|
Ingresos por IC en el año previo, número |
1 [0-2] |
|
Etiología de la insuficiencia cardiaca |
|
|
Hipertensiva (%) |
318 (34,1) |
|
Isquémica (%) |
195 (20,9) |
|
Valvular (%) |
242 (26,0) |
|
Otras etiologías (%) |
177 (19,0) |
|
Escalas y situación funcional |
|
|
Charlson, puntuación |
4 [2-5] |
|
Barthel, puntuación |
80 [60-95] |
|
Pfeiffer, errores |
1 [0-3] |
|
Frail, puntuación |
3 [2-4] |
|
Otras comorbilidades |
|
|
Diabetes mellitus (%) |
418 (44,8) |
|
EPOC (%) |
265 (28,4) |
|
Hipertensión arterial (%) |
828 (88,7) |
|
Arteriopatía periférica (%) |
142 (15,2) |
|
Enfermedad cerebrovascular (%) |
165 (17,7) |
|
Enfermedad renal crónica (FGE <60) (%) |
563 (60,3) |
|
Anemia (%) |
561 (60,1) |
|
Demencia (%) |
94 (10,1) |
|
Fibrilación auricular/flúter (%) |
661 (70,8) |
|
Valvulopatía (%) |
458 (49,1) |
|
Cardiopatía isquémica (%) |
247 (26,6) |
|
Dispositivos (MCP, DAI o TRC) (%) |
136 (14,6) |
|
FEVI |
|
|
FEVI ≤ 40% |
158 (17,1) |
|
FEVI 41-49% |
101 (10,9) |
|
FEVI ≥ 50% |
665 (72,0) |
|
Laboratorio |
|
|
Hemoglobina, g/dL |
11,7 [10,4-13,0] |
|
Creatinina, mg/dL |
1,27 [0,99-1,74] |
|
NT-proBNP, (pg/mL) |
4.711 [2.489-11.074] |
|
Las variables cualitativas están expresadas como número (porcentaje). Las variables cuantitativas están descritas como mediana (primer cuartil-tercer cuartil). DAI: desfibrilador automático implantable; FEVI: fracción de eyección del ventrículo izquierdo; FGE: filtrado glomerular estimado; MCP: marcapasos; NT-proBNP: fracción N-terminal del propéptido natriurético cerebral; TRC: terapia de resincronización cardiaca. |
|
Tabla 2 |
||||||
|
Según preferencias acerca de RCP (n = 754) |
Según si prioriza longevidad o calidad de vida (n = 759) |
|||||
|
|
Que no se haga RCP (n = 196) |
Que sí se haga RCP/no decidido (n = 556) |
p |
Alargar la vida (n = 52) |
Calidad de vida (n = 707) |
p |
|
Mortalidad por cualquier causa |
52 (26,4) |
99 (17,8) |
0,009 |
8 (15,4) |
147 (20,8) |
0,351 |
|
Mortalidad cardiovascular |
38 (19,4) |
59 (10,6) |
0,002 |
7 (13,5) |
90 (12,8) |
0,885 |
|
Mortalidad no cardiovascular |
13 (6,6) |
38 (6,8) |
0,910 |
1 (1,9) |
54 (7,6) |
0,125 |
|
Ingresos por IC |
75 (39,5) |
197 (36,3) |
0,433 |
23 (44,2) |
250 (36,5) |
0,266 |
|
Visitas a Urgencias por IC |
61 (32,1) |
188 (34,9) |
0,488 |
25 (48,1) |
225 (33,0) |
0,027 |
|
Según lugar preferido para morir (n = 749) |
Según si contempla solicitar eutanasia (n = 757) |
|||||
|
Prefiere morir en domicilio (n = 430) |
Prefiere morir en el hospital (n = 319) |
p |
No la solicitaría (n = 636) |
Si la solicitaría (n = 121) |
p |
|
|
Mortalidad por cualquier causa |
86 (20,0) |
67 (21,0) |
0,736 |
135 (21,2) |
20 (16,5) |
0,241 |
|
Mortalidad cardiovascular |
58 (13,6) |
39 (12,2) |
0,594 |
89 (14,1) |
8 (6,6) |
0,023 |
|
Mortalidad no cardiovascular |
26 (6,1) |
27 (8,5) |
0,205 |
43 (6,8) |
12 (9,9) |
0,247 |
|
Ingresos por IC |
152 (36,5) |
118 (38,1) |
0,674 |
224 (36,4) |
49 (40,8) |
0,354 |
|
Visitas a Urgencias por IC |
139 (33,5) |
110 (35,8) |
0,514 |
213 (34,7) |
37 (31,1) |
0,442 |
|
Las variables cualitativas están expresadas como número (porcentaje). RCP: reanimación cardiopulmonar. |
||||||
Discusión: Hay muy pocos estudios que hayan evaluado las preferencias de los pacientes con IC y los eventos a medio plazo. Dado que nuestra encuesta se realizó con pacientes descompensados, algunas de las preferencias como el deseo de no RCP o de no solicitar la eutanasia podrían reflejar una evolución desfavorable durante el ingreso o cardiopatía más avanzada con una muerte precoz probable, más que una decisión planificada y meditada. Es importante, por tanto, realizar una planificación anticipada de cuidados precozmente y en el ámbito ambulatorio para intentar respetar las prioridades de los pacientes.
Conclusiones: Algunas de las preferencias al final de la vida expresadas por los pacientes ingresados por IC tienen un impacto en el pronóstico. La planificación anticipada de los cuidados al final de la vida debe realizarse sistemáticamente en todos los pacientes.
Bibliografía
1. Brunner-La Rocca HP. End-of-life preferences of elderly patients with chronic heart failure. Eur Heart J. 2012;33:752-9.







