380 - INFLUENCIA DE LA ESCALA PROFUND EN LA EFECTIVIDAD DE LOS ISGLT2 EN PACIENTES ANCIANOS PLURIPATOLÓGICOS CON INSUFICIENCIA CARDÍACA AGUDA
1Medicina Interna, Hospital Clínico San Carlos, Madrid, España. 2Unidad de Apoyo Metodológico a la Investigación. Medicina Preventiva, Hospital Clínico San Carlos, Madrid, España. 3Medicina Interna, Complejo Asistencial de Ávila, Ávila, España. 4Medicina Interna, Hospital Fundación Alcorcón, Madrid, España.
Objetivos: Describir y analizar las características diferenciales de pacientes pluripatológicos con insuficiencia cardíaca aguda (ICA) según el índice PROFUND. Evaluar si el índice PROFUND influye en la efectividad de los iSGLT2.
Métodos: Estudio retrospectivo de 880 pacientes pluripatológicos con ICA procedentes del registro multicéntrico PROFUND-IC, incluidos desde octubre de 2020 a agosto de 2024. Se dividió la muestra en 3 grupos según índice Profund: riesgo bajo (0-2 puntos), medio (3-6) y alto/muy alto (≥ 7). Se realizó un análisis descriptivo y bivariante utilizando el test chi-cuadrado para las variables cualitativas y ANOVA para las cuantitativas, así¿ como Fisher y Kruskal-Wallis, respectivamente, si las variables no se ajustaban a la normalidad. Finalmente, se construyeron curvas de Kaplan-Meier que analizaban el reingreso y la mortalidad en los grupos en función de la administración de iSGLT2 (inhibidores del cotransportador de sodio-glucosa tipo II). El análisis estadístico fue elaborado mediante IBM SPSS Statistics v.26. El estudio fue aprobado por el Comité de Ética y los pacientes o su representante legal cumplimentaron el Consentimiento Informado.
Resultados: Se incluyeron 880 pacientes, 143 (15,7%) con riesgo bajo; 349 (38,2%) con riesgo medio y 388 (42,5%) con alto/muy alto. El 58% eran mujeres, con una edad media de 83,86 años, clase funcional II en el 54% de los casos y FEVI media del 51,41%. 273 (31%) tomaban iSGLT2. 109 enfermos (12,4%) fallecieron y 328 (37,3%) reingresaron durante el año de seguimiento (tabla 1). Analizando las características diferenciales entre los grupos se observa mayor porcentaje de mujeres en aquellos con mayor índice Profund (238 mujeres (61,3%) en aquellos con riesgo alto/muy alto versus 66 (46,2%) con riesgo bajo, (p = 0,006) y también mayor edad (86,83 años frente a 75,93, p < 0,001). No se encontraron diferencias significativas en las comorbilidades estudiadas salvo en el deterioro cognitivo (p < 0,001). La clase funcional es peor en aquellos con mayor PROFUND, con un 60,68% de clase funcional III-IV en el grupo con riesgo alto/muy alto frente a un 100% de clase I-II en riesgo bajo (p < 0,001). Las puntuaciones en el índice de Barthel, test SPPB y escala nutricional MNA son también peores en aquellos con riesgo alto/muy alto (p < 0,001). Como la propia escala predice, se observa mayor mortalidad en aquellos con peor índice Profund (p < 0,001), sin diferencias en reingresos entre los 3 grupos (tabla 1). En pacientes con riesgo bajo o alto/muy alto de mortalidad según PROFUND la administración de iSGLT2 no se asoció a diferencias significativas en reingreso ni mortalidad. Sin embargo, en aquellos con riesgo moderado (Profund 3-6) se observa menor mortalidad en el grupo tratado, sin llegar a alcanzar la significación estadística (fig. 1), junto con una reducción significativa de la tasa de reingreso a 12 meses (36,2% en el grupo tratado versus 23,6%, p = 0,03) (fig. 2) (tabla 2).
|
Tabla 1 |
|||||
|
Variable |
Total (N = 880) |
PROFUND 0-2 (N = 143) |
PROFUND 3-6 (N = 349) |
PROFUND ≥ 7 (N = 388) |
p |
|
Características epidemiológicas |
|||||
|
Sexo (n, %) |
0,006 |
||||
|
Varón |
370 (42%) |
77 (53,8%) |
143 (41%) |
150 (38,7%) |
|
|
Mujer |
510 (58%) |
66 (46,2%) |
206 (59%) |
238 (61,3%) |
|
|
Edad (media, DE) (años) |
83,86 (± 8,72) |
75,93 (± 8,23) |
83,80 (± 8,73) |
86,83 (± 6,88) |
< 0,001 |
|
Comorbilidades |
|||||
|
Diabetes mellitus (n, %) |
399 (45,3%) |
70 (49%) |
152 (43,6%) |
177 (45,6%) |
0,545 |
|
Dislipemia (n, %) |
561 (63,7%) |
91 (63,6%) |
226 (65,1%) |
244 (62,9%) |
0,817 |
|
Hipertensión arterial (n, %) |
792 (90%) |
125 (88%) |
314 (90%) |
353 (91%) |
0,599 |
|
Fibrilación auricular (n, %) |
602 (68,4%) |
96 (67,1%) |
238 (68,2%) |
268 (69,3%) |
0,887 |
|
Cardiopatía isquémica (n, %) |
275 (31,3%) |
50 (35%) |
105 (30,1%) |
120 (30,9%) |
0,561 |
|
Enfermedad respiratoria crónica (n, %) |
308 (35%) |
57 (39,9%) |
120 (34,5%) |
131 (33,9%) |
0,418 |
|
Enfermedad cerebrovascular (n, %) |
143(16,3%) |
20 (14%) |
49 (14,1%) |
74 (19,1%) |
0,138 |
|
Deterioro cognitivo (n, %) |
80 (9,1%) |
3 (2,1%) |
10 (2,9%) |
67 (17,3%) |
<0 ,001 |
|
Variables clínicas |
|||||
|
NYHA (n, %) |
|
|
|
|
< 0,001 |
|
I (n, %) |
55 (6,3%) |
18 (12,6%) |
26 (7,4%) |
11 (2,8%) |
|
|
II (n, %) |
475 (54%) |
125 (87,4%) |
209 (59,9%) |
141 (36,3%) |
|
|
III (n, %) |
319 (36,3%) |
0 |
103 (29,5%) |
216 (55,7%) |
|
|
IV (n, %) |
31(3,5%) |
0 |
11 (3,2%) |
20 (5,2%) |
|
|
I-II (n, %) |
|
143 (100%) |
235 (67,3%) |
152 (39,2%) |
|
|
III-IV (n, %) |
|
0 |
114 (32,7%) |
236 (60,8%) |
|
|
FEVI (%) (media, DE) |
51,41 ( ± 11,766) |
50,28 ( ± 12,682) |
52,14 ( ± 11,299) |
51,17 ( ± 11,810) |
0,246 |
|
Variables de funcionalidad |
|||||
|
SPPB (mediana, RIC) |
2 (0-5) |
5 (3-8) |
3 (1-6) |
1 (0-3) |
< 0,001 |
|
Barthel (mediana, RIC) |
80 (50-95) |
100 (85-100) |
90 (70-100) |
50 (30-75) |
< 0,001 |
|
MNA (media, DE) |
10,25 ( ± 2,555) |
11,45 ( ± 2,108) |
10,93 ( ± 2,112) |
9,28 ( ± 2,68) |
< 0,001 |
|
Variables analíticas |
|||||
|
NTproBNP (pg/mL) (mediana, RIC) |
5.692 (2.785-10.849,8) |
4.937 (2.500-10.475) |
4.888,5 (2.565-9.507,5) |
6.412 (3.400-12.946) |
< 0,001 |
|
CA-125 (U/mL) (mediana, RIC) |
48 (21-102) |
56 (26,65-138,45) |
47,60 (20,475-104,75) |
46,30 (20,975-97,70) |
0,350 |
|
Tratamiento instaurado |
|||||
|
IECA (n, %) |
170 (19,3%) |
35 (25,2%) |
79 (23,2%) |
56 (15%) |
0,006 |
|
ARAII (n, %) |
181 (20,6%) |
31 (22,3%) |
79 (23,2%) |
71 (19,1%) |
0,381 |
|
Sacubitrilo-valsartán (n, %) |
79 (9%) |
30 (8,8%) |
35 (9,4%) |
79 (9,3%) |
0,907 |
|
Betabloqueante (n, %) |
519 (59%) |
93 (66,9%) |
213 (62,5%) |
213 (57,1%) |
0,095 |
|
ARM (n, %) |
295 (33,5%) |
45 (32,6%) |
120 (36,5%) |
130 (35,1%) |
0,856 |
|
iSGLT2 (n, %) |
273 (31%) |
49 (35,3%) |
110 (32,4%) |
114 (30,9%) |
0,642 |
|
Dosis máxima furosemida recibida (mg/día) (mediana, RIC) |
80 (60-120) |
80 (60-160) |
80 (60-120) |
80 (60-120) |
0,392 |
|
Variables pronósticas |
|||||
|
Exitus |
109 (12,4%) |
12 (8,4%) |
28 (8%) |
69 (17,8%) |
<0,001 |
|
Reingreso |
328 (37,3%) |
57 (39,9%) |
120 (34,4%) |
151 (38,9%) |
0,349 |
|
N: número; p: significación estadística; DE: desviación estándar; Núm.: número; RIC: rango intercuartílico; NYHA: New York Heart Association; FEVI: fracción de eyección del ventrículo izquierdo; SPPB: Short Physical Performance Battery); MNA: Mini-Nutritional Assessment; IECA: inhibidores de la enzima convertidora de angiotensina; ARAII: antagonistas del receptor de la angiotensina II; ARNI: inhibidores del receptor de angiotensina/neprilisina; ARM: antagonistas de receptores de mineralocorticoides; iSGLT2: inhibidores del cotransportador de sodio-glucosa tipo II; |
|
Tabla 2 |
|||||||||
|
|
PROFUND 0-2 (N = 139) |
PROFUND 3-6 (N = 339) |
PROFUND ≥ 7 (N = 388) |
||||||
|
iSGLT2 |
No - 90 |
Sí - 49 |
p |
No- 229 |
Sí- 110 |
p |
No-254 |
Sí- 114 |
p |
|
Exitus |
8 (8,9%) |
3 (6,1%) |
0,47 |
19 (8,3%) |
5 (4,5%) |
0,26 |
46 (18,1%) |
16 (14,0%) |
0,26 |
|
Reingreso |
38 (42,2%) |
14 (28,6%) |
0,19 |
83 (36,2%) |
26 (23,6%) |
0,03 |
94 (37,0%) |
39 (34,2%) |
0,44 |
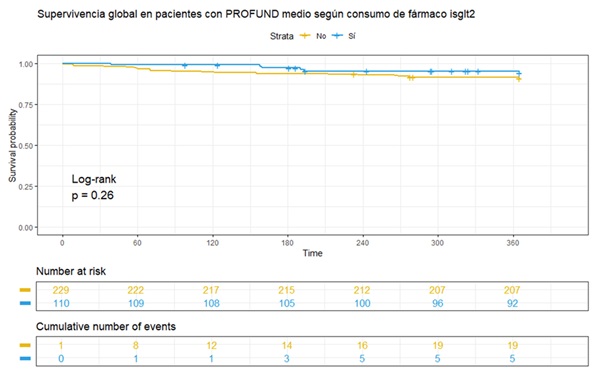
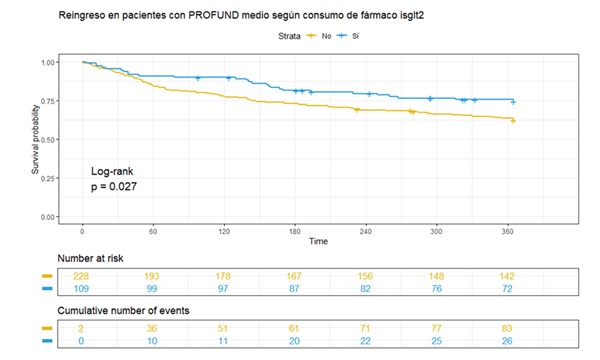
Conclusiones: La administración de iSGLT2 se asocia a una reducción estadísticamente significativa del reingreso a 12 meses en pacientes ancianos pluripatológicos con ICA e índice Profund entre 3 y 6. Debemos valorar iniciar este grupo farmacológico en esta población para obtener su máximo beneficio pronóstico.







