1325 - ANÁLISIS DEL IMPACTO DE LA RESISTENCIA ANTIBIÓTICA EN LA DURACIÓN DE HOSPITALIZACIÓN POR INFECCIONES DEL TRACTO URINARIO
1Medicina Interna, Hospital Virgen del Puerto, Plasencia, España. 2área de Ciencias de la Computación y Tecnología, Universidad Internacional de La Rioja (UNIR), La Rioja, España.
Objetivos: Evaluar la asociación entre la resistencia antibiótica y la duración de la hospitalización en pacientes con infección del tracto urinario (ITU).
Métodos: Se realizó un estudio observacional retrospectivo en 99 pacientes diagnosticados de ITU, ingresados en un hospital de segundo nivel, entre septiembre de 2023 y abril de 2024. Se recopilaron 24 variables: sociodemográficas, clínicas, aislamientos microbiológicos, terapia antibiótica, así como complicaciones durante ingreso, estancia hospitalaria y mortalidad. La variable principal fue la duración de la hospitalización, analizada en función de la presencia o ausencia de resistencia antibiótica, determinada por urocultivo y antibiograma.
Para el análisis estadístico, se utilizaron pruebas de chi-cuadrado o prueba exacta de Fisher para variables categóricas, y prueba t de Student o U de Mann-Whitney para variables cuantitativas, según correspondiera. Para comparar la duración de hospitalización entre los grupos con y sin resistencia antibiótica se utilizó la prueba no paramétrica U Mann-Whitney.
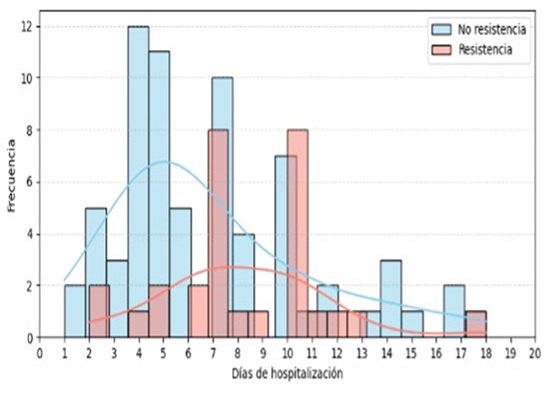
Resultados: La edad media de los pacientes fue de 79,6 ± 7,78 años, siendo mujeres el 66,7%. La mediana de días de hospitalización fue de 7 días (RIC: 4,5-10). El 29,3% de los casos presentó resistencia antibiótica. Los pacientes con resistencia antibiótica tuvieron una media de hospitalización de 8,2 ± 3,3 días frente a 6,9 ± 4 días en el grupo sin resistencia. La mediana fue de 7 días en el grupo resistente y 6 días en el no resistente. La diferencia fue estadísticamente significativa (p = 0,031). En el histograma comparativo se observó una distribución desplazada hacia estancias prolongadas en el grupo con resistencia (fig.). Entre los agentes etiológicos, el más frecuente fue Escherichia coli, aislado en el 46,5% de los urocultivos. De estos, el 53,3% presentaban resistencia mediada por betalactamasas de espectro extendido (BLEE). El segundo microorganismo más común fue Klebsiella pneumoniae, identificado en el 15,1% de los casos, con un 36,3% de cepas productoras de BLEE. En tercer lugar, se encontró Enterococcus faecalis (6,8%), seguido por Proteus mirabilis y Pseudomonas aeruginosa, ambos con una frecuencia del 5,1%. Asimismo, Staphylococcus aureus se aisló en el 3% de los casos, y el 66,6% de estas fueron meticilín resistentes (MRSA). En cuanto al tratamiento, los antibióticos empíricos más utilizados fueron ceftriaxona (46,5%), piperacilina/tazobactam (13,1%) y amoxicilina/clavulánico (8,1%). Como tratamiento definitivo, la ceftriaxona también fue el fármaco más frecuentemente prescrito (25,3%), seguido de meropenem (12,1%). Se reportó rehospitalización en 21,2% de los pacientes y reinfección en 16,2%. La mortalidad fue del 3%.
Conclusiones: La resistencia antibiótica en pacientes con infección del tracto urinario se asoció con una mayor duración de la hospitalización, alcanzando significación estadística. Escherichia coli fue el principal agente aislado, con elevada presencia de BLEE, lo que refleja un patrón preocupante de resistencia. El uso extendido de ceftriaxona como tratamiento empírico y definitivo podría estar contribuyendo a este fenómeno. Estos resultados resaltan la necesidad de reforzar la adecuación del tratamiento antibiótico según los perfiles locales de sensibilidad, así como de promover estrategias de control de infecciones para reducir complicaciones, estancia hospitalaria y resistencias.







