355 - NIVELES DE INTERLEUCINA 6 COMO FACTOR PRONÓSTICO EN PACIENTES CON TROMBOEMBOLISMO PULMONAR GRAVE EN AUSENCIA DE INFECCIÓN POR SARS-COV-2
1Medicina Interna, Hospital Universitario Infanta Elena, Madrid, España. 2Unidad de apoyo a la investigación, Universidad Francisco de Vitoria, Madrid, España. 3Urgencias, Hospital Universitario Infanta Elena, Madrid, España.
Objetivos: El tromboembolismo pulmonar (TEP) es una causa de morbimortalidad cardiovascular, cuya gravedad se determina según la clasificación de riesgo de Sociedad Española de Cardiología (SEC). La identificación de biomarcadores pronósticos es clave para orientar decisiones clínicas tempranas. La interleucina 6 (IL-6), una citocina proinflamatoria, ha demostrado utilidad en pacientes con TEP asociado a SARS-CoV-2, pero su valor fuera de dicha infección aún no está establecido. Este estudio tuvo como objetivo principal comparar la relación pronóstica de los niveles de IL-6 en pacientes con TEP grave y no grave, en ausencia de COVID-19. Secundariamente se evaluó su asociación con otros biomarcadores, escala PESI, ingreso en UCI y mortalidad.
Métodos: Aprobado por el Comité de Ética de Investigación Clínica. Se diseñó un estudio observacional, prospectivo, longitudinal, inferencial con un año de seguimiento (marzo/2024-marzo/2025) de 41 pacientes ingresados con diagnóstico confirmado de TEP agudo, se excluyeron pacientes con COVID-19, sepsis por cualquier causa y tratamiento activo con tocilizumab. Los pacientes se clasificaron como TEP grave (n = 17) o no grave (n = 24), según la clasificación de riesgo de SEC: TEP grave (riesgo intermedio-alto y alto), TEP no grave (riesgo intermedio-bajo y bajo). Se recogieron variables epidemiológicas, clínicas y analíticas, incluyendo IL-6, proBNP, troponina I, PCR, fibrinógeno, dímero D y el índice pronóstico PESI. Se realizaron comparaciones entre grupos, correlaciones de Spearman, curvas ROC y mortalidad a los 30 días desde el diagnóstico. Las variables cuantitativas se expresaron como media ± desviación estándar.
Resultados: Los pacientes con TEP grave eran significativamente mayores (media 72,1 ± 14,9 vs. 57,8 años ± 16,9 años, p = 0,008), predominando el sexo masculino. Mostraron significativamente niveles más elevados de IL-6, media de (80,34 ± 115,32 pg/mL) que los pacientes con TEP no grave (28,45 ± 54,68 pg/mL) (p = 0,002). IL-6 mostró una asociación fuerte y significativa con PCR (ρ = 0,55, p < 0,001) y fibrinógeno (ρ = 0,55, p < 0,001), y una correlación moderada con proBNP (ρ = 0,32, p = 0,057), cercana a la significación estadística. No se observaron correlaciones relevantes entre IL-6 y troponina ni dímero D. A medida que aumenta la clase PESI (I-V), también lo hace IL-6. Al categorizar por punto de corte (> 7 pg/mL), el 100% de los pacientes en clase V superaban ese umbral (p = 0,014). El 100% de los fallecidos tenía IL-6 > 7 pg/mL, pero esto no fue significativo (p > 0,999), debido al tamaño muestral reducido.
|
Tabla 1 |
||||
|
Overall |
TEP no grave |
TEP grave |
p1 |
|
|
N = 41 |
N = 24 |
N = 17 |
||
|
Sexo, n (%) |
|
|
|
0,767 |
|
Masculino |
23 (56,1%) |
13 (54,2%) |
10 (58,8%) |
|
|
Femenino |
18 (43,9%) |
11 (45,8%) |
7 (41,2%) |
|
|
Edad |
|
|
|
0,008 |
|
Media ± DE |
63,7 ± 17,4 |
57,8 ± 16,9 |
72,1 ± 14,9 |
|
|
Mediana [IQR] |
59,0 [53,0-77,0] |
57,0 [45,0-73,5] |
76,0 [58,0-83,0] |
|
|
Procedencia, n (%) |
|
|
|
0,633 |
|
Domicilio |
36 (87,8%) |
22 (91,7%) |
14 (82,4%) |
|
|
Residencia |
5 (12,2%) |
2 (8,3%) |
3 (17,6%) |
|
|
Servicio, n (%) |
|
|
|
0,012 |
|
Cirugía general |
0 (0,0%) |
0 (0,0%) |
0 (0,0%) |
|
|
Geriatría |
4 (9,8%) |
0 (0,0%) |
4 (23,5%) |
|
|
Hematología |
1 (2,4%) |
0 (0,0%) |
1 (5,9%) |
|
|
Medicina interna |
30 (73,2%) |
21 (87,5%) |
9 (52,9%) |
|
|
Neumología |
1 (2,4%) |
1 (4,2%) |
0 (0,0%) |
|
|
Neurología |
2 (4,9%) |
1 (4,2%) |
1 (5,9%) |
|
|
UCI |
2 (4,9%) |
1 (4,2%) |
1 (5,9%) |
|
|
UCP |
1 (2,4%) |
0 (0,0%) |
1 (5,9%) |
|
|
1Pearson's Chi-squared test; Wilcoxon rank sum test; Fisher's exact test. |
|
Tabla 2 |
||||
|
Overall |
TEP no grave |
TEP grave |
p1 |
|
|
N = 41 |
N = 24 |
N = 17 |
||
|
IL6 |
|
|
|
0,002 |
|
Media ± DE |
49,97 ± 87,80 |
28,45 ± 54,68 |
80,34 ± 115,32 |
|
|
Mediana [IQR] |
12,22 [8,13-46,60] |
9,08 [6,07-14,78] |
41,30 [22,00-78,40] |
|
|
IL6_cat, n (%) |
|
|
|
0,11 |
|
≤ 7 pg/ml |
8 (19,5%) |
7 (29,2%) |
1 (5,9%) |
|
|
> 7 pg/ml |
33 (80,5%) |
17 (70,8%) |
16 (94,1%) |
|
|
ProBNP |
|
|
|
< 0,001 |
|
Media ± DE |
954,1 ± 1.339,5 |
380,3 ± 777,0 |
1.757,5 ± 1.561,3 |
|
|
Mediana [IQR] |
358,0 [100,0-1.512,0] |
129,0 [36,0-333,0] |
1.541,0 [516,0-2.658,0] |
|
|
No disponible |
5 |
3 |
2 |
|
|
ProBNP_cat, n (%) |
|
|
|
0,002 |
|
≤ 900 pg/ml |
25 (69,4%) |
19 (90,5%) |
6 (40,0%) |
|
|
> 900 pg/ml |
11 (30,6%) |
2 (9,5%) |
9 (60,0%) |
|
|
No disponible |
5 |
3 |
2 |
|
|
Troponina |
|
|
|
< 0,001 |
|
Media ± DE |
0,061 ± 0,080 |
0,043 ± 0,087 |
0,085 ± 0,062 |
|
|
Mediana [IQR] |
0,039 [0,008-0,078] |
0,008 [0,005-0,041] |
0,059 [0,043-0,103] |
|
|
No disponible |
3 |
2 |
1 |
|
|
Troponina_cat, n (%) |
|
|
|
< 0,001 |
|
≤ 14 ng/l |
15 (39,5%) |
15 (68,2%) |
0 (0,0%) |
|
|
> 14 ng/l |
23 (60,5%) |
7 (31,8%) |
16 (100,0%) |
|
|
No disponible |
3 |
2 |
1 |
|
|
Dímero_D |
|
|
|
0,273 |
|
Media ± DE |
4.800,3 ± 7.695,8 |
4.155,2 ± 7.845,8 |
5,789,5 ± 7,619,7 |
|
|
Mediana [IQR] |
2.166,0 [1.145,0-4.497,0] |
1.757,0 [1.026,0-4.497,0] |
2.698,0 [1.501,0-4.762,0] |
|
|
No disponible |
3 |
1 |
2 |
|
|
Dimero_D_cat, n (%) |
|
|
|
0,395 |
|
≤ 500 ug/l |
1 (2,6%) |
0 (0,0%) |
1 (6,7%) |
|
|
> 500 ug/l |
37 (97,4%) |
23 (100,0%) |
14 (93,3%) |
|
|
No disponible |
3 |
1 |
2 |
|
|
PCR |
|
|
|
0,138 |
|
Media ± DE |
5,28 ± 5,54 |
4,24 ± 5,09 |
6,76 ± 5,97 |
|
|
Mediana [IQR] |
3,64 [0,91-9,18] |
1,97 [0,72-4,95] |
5,67 [2,32-9,66] |
|
|
No disponible |
2 |
1 |
1 |
|
|
PCR_cat, n (%) |
|
|
|
> 0,999 |
|
≤ 0,5 mg/dl |
5 (12,8%) |
3 (13,0%) |
2 (12,5%) |
|
|
> 0,5 mg/dl |
34 (87,2%) |
20 (87,0%) |
14 (87,5%) |
|
|
No disponible |
2 |
1 |
1 |
|
|
Fibrinógeno |
|
|
|
0,404 |
|
Media ± DE |
580,5 ± 173,6 |
565,0 ± 183,3 |
600,9 ± 163,6 |
|
|
Mediana [IQR] |
555,0 [477,0-688,0] |
516,0 [474,0-688,0] |
601,5 [514,0-717,0] |
|
|
No disponible |
4 |
3 |
1 |
|
|
Fibrinógeno_cat, n (%) |
|
|
|
0,568 |
|
≤ 400 mg/dl |
3 (8,1%) |
1 (4,8%) |
2 (12,5%) |
|
|
> 400 mg/dl |
34 (91,9%) |
20 (95,2%) |
14 (87,5%) |
|
|
No disponible |
4 |
3 |
1 |
|
|
PCT |
|
|
|
0,936 |
|
Media ± DE |
0,143 ± 0,147 |
0,180 ± 0,193 |
0,105 ± 0,084 |
|
|
Mediana [IQR] |
0,080 [0,055-0,185] |
0,080 [0,050-0,380] |
0,080 [0,060-0,100] |
|
|
No disponible |
29 |
18 |
11 |
|
|
Creatinina |
|
|
|
0,843 |
|
Media ± DE |
0,945 ± 0,318 |
0,950 ± 0,345 |
0,937 ± 0,286 |
|
|
Mediana [IQR] |
0,920 [0,740-1,040] |
0,900 [0,765-0,980] |
0,950 [0,740-1,070] |
|
|
1Wilcoxon rank sum exact test; Fisher's exact test; Wilcoxon rank sum test; Pearson's Chi-squared test. |
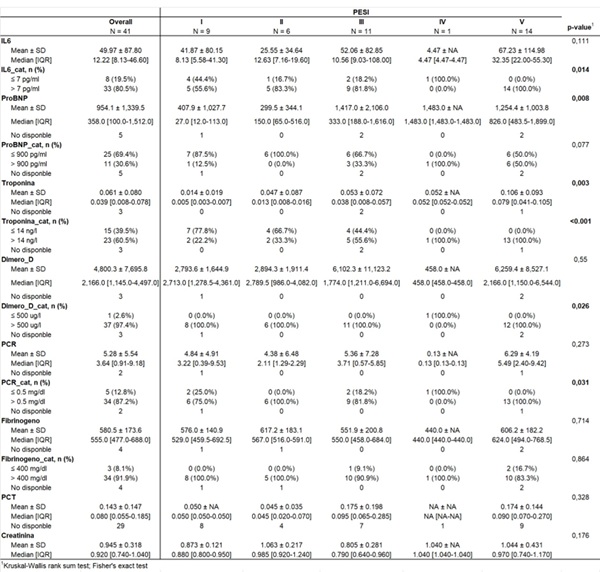
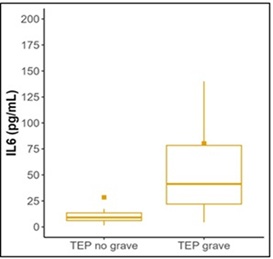
Discusión: La asociación entre IL-6 y TEP grave observada sugiere posibles implicaciones fisiopatológicas que merecen ser exploradas, podría reflejar el componente inflamatorio secundario al sobreesfuerzo agudo del ventrículo derecho. El papel del tocilizumab (antagonista del receptor de IL-6) podría estudiarse a futuro, aunque por el momento no existen evidencias que respalden su uso en este escenario. La limitación principal fue el tamaño muestral. Para ello, se aumentará próximamente.
Conclusiones: IL-6 se asocia significativamente con la gravedad del TEP. Aunque no reemplaza a marcadores establecidos como proBNP o troponina I, su integración en modelos combinados podría aportar valor clínico añadido.







