A pesar de los avances en el tratamiento, la enfermedad cardiovascular es la segunda causa de muerte en España. El objetivo de este estudio fue determinar el coste-efectividad de la estrategia polipíldora CNIC (ácido acetilsalicílico 100mg, atorvastatina 20/40mg, ramipril 2,5/5/10mg) comparada con los mismos monocomponentes por separado para la prevención secundaria de eventos cardiovasculares recurrentes en adultos en España.
Materiales y métodosSe adaptó un modelo Markov considerando 4 estados de salud (estable, evento cardiovascular adverso mayor posterior, ictus isquémico posterior y muerte) y la ecuación de riesgo SMART con un horizonte temporal de toda la vida desde la perspectiva del Sistema Nacional de Salud español. La estrategia polipíldora CNIC se comparó con monocomponentes en una cohorte hipotética de 1.000 pacientes en prevención secundaria.Los datos de efectividad, epidemiológicos, de costes y de utilidades se obtuvieron del estudio NEPTUNO, de bases de datos oficiales y de la literatura. Los resultados fueron los costes (en euros de 2021) por año de vida (AV) ganados y por años de vida ajustados por calidad (AVAC) ganados. Se aplicó una tasa de descuento del 3%. Se realizaron análisis de sensibilidad determinísticos univariantes y probabilísticos para evaluar la solidez del modelo.
ResultadosLa estrategia polipíldora CNIC, en prevención secundaria, produce más ganancias de AV (13,22) y AVAC (11,64) a un coste inferior que los monocomponentes. La polipíldora CNIC es dominante y ahorra 280,68euros por paciente en comparación con los monocomponentes por separado. El análisis de sensibilidad probabilístico muestra que el 82,4% de las simulaciones están por debajo del umbral de 25.000euros por AVAC ganado.
ConclusionesLa estrategia polipíldora CNIC en prevención cardiovascular secundaria es coste-efectiva en comparación con los mismos monocomponentes por separado, resultando una estrategia que ahorra costes para el Sistema Nacional de Salud español.
Despite advances in treatment, cardiovascular disease is the second leading cause of death in Spain. The objective of this study was to determine the cost-effectiveness of the CNIC-Polypill strategy (acetylsalicylic acid 100mg, atorvastatin 20/40mg, ramipril 2.5/5/10mg) compared with the same separate monocomponents for the secondary prevention of recurrent cardiovascular events in adults in Spain.
Materials and methodsA Markov cost-utility model was adapted considering four health states (stable, subsequent major adverse cardiovascular event, subsequent ischemic stroke and death) and the SMART risk equation over a lifetime horizon from the perspective of the Spanish National Healthcare System. The CNIC-Polypill strategy was compared with monocomponents in a hypothetical cohort of 1000 secondary prevention patients. Effectiveness, epidemiological, cost and utilities data were obtained from the NEPTUNO study, official databases and literature. Outcomes were costs (in 2021euros) per life-year (LY) and quality-adjusted LY (QALY) gained. A 3% discount rate was applied. Deterministic one-way and probabilistic sensitivity analyses evaluated the robustness of the model.
ResultsThe CNIC-Polypill strategy in secondary prevention results in more LY (13.22) and QALY (11.64) gains at a lower cost than monocomponents. The CNIC-Polypill is dominant and saves €280.68 per patient compared with monocomponents. The probabilistic sensitivity analysis shows that 82.4% of the simulations are below the threshold of €25,000 per QALY gained.
ConclusionsThe CNIC-Polypill strategy in secondary cardiovascular prevention is cost-effective compared with the same separate monocomponents, resulting in a cost-saving strategy to the Spanish National Healthcare System.
La mortalidad asociada a las enfermedades cardiovasculares ateroescleróticas (ECVA) se ha reducido de manera significativa en las últimas décadas, debido principalmente a las mejoras en la prevención, a un diagnóstico precoz y a un mejor tratamiento1,2. Sin embargo, el envejecimiento de la población y la frecuencia cada vez mayor de comorbilidad incrementan el riesgo de sufrir episodios cardiovasculares importantes (major adverse cardiovascular events [MACE]) recurrentes3,4. El 18,3% de los pacientes que sobreviven a un infarto agudo de miocardio (IAM) de referencia sufren un segundo episodio cardiovascular (CV) en el primer año5 y aproximadamente el 50% de los episodios coronarios importantes se producen en pacientes con un diagnóstico de IAM en el momento del alta hospitalaria previa5.
En España, las ECVA siguen siendo una de las principales causas de morbimortalidad y constituyen un problema de salud pública de primer orden, de manera análoga a lo que sucede en otros países europeos y en todo el mundo6,7. En 2021, la cardiopatía isquémica (6,40%) fue la segunda causa de muerte en España7. Además, España se caracteriza por ciertas desigualdades sociales en la prevalencia de factores de riesgo cardiovascular (CV), con una amplia heterogeneidad de sexos y regional8. En España, el gasto per cápita en enfermedades CV (ECV) en 2015 fue de 199euros, con un coste sanitario total de 9.240millones de euros9.
La prevención secundaria de las ECV ha mejorado de manera notable en las últimas décadas1,2 tras identificar y controlar más eficazmente los factores de riesgo10,11. El ácido acetilsalicílico (AAS) en dosis bajas, las estatinas y los antihipertensivos, incluidos los inhibidores de la enzima convertidora de la angiotensina, son fármacos consolidados para la prevención de los episodios CV1,12,13. Los pacientes que toman sistemáticamente estos medicamentos combinados en un único comprimido corren un riesgo significativamente menor de sufrir episodios posteriores de ECVA y muerte de origen CV que los que toman tan solo uno o dos de estos fármacos14.
Según ensayos clínicos previos, una estrategia terapéutica basada en la polipíldora CNIC (Centro Nacional de Investigaciones Cardiovasculares) mejora el control de los factores de riesgo CV y reduce la incidencia de episodios recurrentes de ECVA y muerte15-19. En España, los datos de uso real del estudio NEPTUNO (estudio observacional retrospectivo) revelaron que el control de los factores de riesgo CV mejoró significativamente con el uso de la polipíldora CNIC en comparación con los monocomponentes separados (MS) en la práctica clínica habitual3.
Además, la estrategia basada en la polipíldora CNIC mejora la adherencia, la persistencia y la satisfacción de los pacientes en comparación con el tratamiento basado en los MS20, lo que conlleva una mejora del cumplimiento terapéutico y una mayor efectividad clínica21,22.
Tomando como base la adherencia, en un estudio español anterior se ha comprobado que la estrategia basada en la polipíldora CNIC es coste-efectiva en comparación con los MS22. Sin embargo, en dicho estudio no se tuvo en cuenta la reducción de los factores de riesgo en prevención secundaria en pacientes con antecedentes de ECVA. Por consiguiente, el objetivo de este estudio consistía en realizar un análisis de coste-efectividad (ACE) de la estrategia basada en la polipíldora CNIC en comparación con los MS para prevenir los episodios recurrentes de MACE (infarto de miocardio [IM], angina de pecho, accidente isquémico transitorio [AIT] o arteriopatía periférica [AP]) e ictus isquémico (II) mediante una reducción de los factores de riesgo en pacientes adultos tratados en prevención secundaria en España.
MétodosDiseño del modeloSe adaptó un modelo de Markov al Sistema Nacional de Salud español a partir de un ACE publicado anteriormente y desarrollado para Portugal23, con el fin de comparar la efectividad y los costes de la estrategia basada en la polipíldora CNIC (AAS 100mg, atorvastatina 20/40mg y ramipril 2,5/5/10mg) con los MS para prevenir episodios recurrentes a lo largo de la vida en pacientes con antecedentes de ECVA.
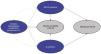
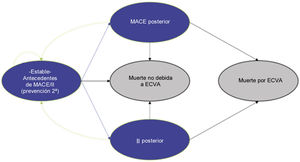
En el modelo de Markov se tuvieron en cuenta cuatro estados de salud mutuamente excluyentes en prevención secundaria (fig. 1): 1)«estable»: IIprevio, MACE previo o ambos; 2)«MACE posterior»: nuevo IM, angina de pecho, AIT o AP; 3)«IIposterior» y 4)muerte, por ECVA u otras causas. Todos los pacientes entran en el modelo en estado «estable». Desde este estado, los pacientes pueden permanecer estables, sufrir un MACE posterior no mortal, un IIposterior o fallecer. En cada ciclo pudieron producirse transiciones similares entre los estados de salud o la muerte.
La duración de los ciclos fue de tres meses en el primer año para reflejar el elevado riesgo de recurrencia que existe tras el episodio de referencia durante este período24. A partir de entonces, se consideraron ciclos de un año de duración, en consonancia con otros ACE publicados en relación con las ECVA25. Se aplicó una tasa de descuento anual del 3% a los resultados de salud y coste siguiendo las recomendaciones vigentes en España26-28.
Las probabilidades de transición por los diferentes estados de salud correspondientes a la estrategia basada en la polipíldora CNIC y el tratamiento con los MS, respectivamente, se obtuvieron a partir de las tasas de episodios CV determinadas mediante la ecuación de riesgo Secondary Manifestations of Arterial Disease (SMART) incorporada en el modelo. La ecuación de riesgo SMART se desarrolló para predecir la probabilidad a los diez años de sufrir MACE o IIrecurrentes en una población de pacientes con ECVA previa en países europeos y se ha validado externamente en diversas regiones29. La ecuación de riesgo SMART se basa en la edad, en el sexo y en varios parámetros clínicos en un modelo de riesgos proporcionales de Cox que calcula la incidencia de MACE eII (ecuación A1).
El riesgo de sufrir un MACE o un II a los diez años (S0), determinado con la ecuación SMART29, se ajustó a la duración de los ciclos incluidos en el modelo (un año) suponiendo una tasa constante, excepto en lo que respecta al primer año, que se ajustó a tres meses. En cada ciclo se recalculó la edad de los pacientes, mientras que los demás factores de riesgo CV se consideraron estables durante todo el horizonte temporal del modelo debido a la falta de datos adecuados de series temporales. Los coeficientes utilizados en la ecuación SMART se describen en la tabla A1 del anexo. La probabilidad de muerte de causa no cardíaca se calculó a partir de tablas de mortalidad para varones y mujeres en 2019 en España7. Los resultados de salud fueron los años de vida (AV) y los años de vida ajustados por la calidad (AVAC) ganados. Los costes se expresaron como costes totales de los tratamientos por paciente. Además, se obtuvieron razones de coste-efectividad incremental (RCEI) y de coste-utilidad incremental (RCUI).
Origen de los datosSe llevó a cabo una revisión bibliográfica de publicaciones nacionales e internacionales para recopilar datos sobre la epidemiología, las características de los pacientes, el tratamiento habitual de las ECVA, la utilización de recursos sanitarios y los valores de utilidad. Las bases de datos consultadas fueron Medline/PubMed, EMBASE y MEDES. La estrategia de búsqueda se describe en la tabla A2 del anexo. Todos los datos fueron validados por un experto clínico español en el tratamiento de pacientes con ECVA en prevención secundaria.
Se realizaron búsquedas en las bases de datos del Ministerio de Sanidad español (RAE-CMBD)30 y del Consejo General de Colegios Oficiales de Farmacéuticos (Botplus)31 para obtener los costes unitarios de los episodios CV agudos y los fármacos, respectivamente.
Población de pacientesSe simuló una cohorte hipotética de 1.000 pacientes con antecedentes deII, MACE o ambos. Esta cohorte tenía las características basales de la población española con una ECVA previa, según estudios observacionales previamente publicados (tabla A3 del anexo).
EfectividadLos datos de efectividad se obtuvieron del estudio de cohortes NEPTUNO3, en el que se investigó la efectividad clínica (control de los factores de riesgo CV e incidencia de MACE recurrentes), el uso de recursos y los costes sanitarios de la estrategia basada en la polipíldora CNIC en comparación con la combinación de los MS o equivalentes terapéuticos en la práctica clínica habitual para la prevención secundaria en la población adulta española.
Para el caso base de este análisis se eligió la cohorte2 (MS idénticos) como comparador con el fin de comparar estrechamente la estrategia basada en la polipíldora CNIC con los MS. Se aplicaron las siguientes tasas de efectividad de la polipíldora CNIC en comparación con los MS: reducción del 1,80% de la presión arterial sistólica, del 5,28% del colesterol total y del 4,01% del colesterol unido a lipoproteínas de alta densidad3.
Costes y utilidades de saludÚnicamente se tuvieron en cuenta los costes médicos directos: coste de los episodios mortales y no mortales, coste del seguimiento posterior al episodio y costes de la medicación (tabla 1 y tabla A4 del anexo)7,22,30,31. Los costes se expresaron en euros de 2021. En caso necesario, el coste se actualizó a euros de 2021 utilizando el índice de precios al consumo de medicamentos7. Los valores de utilidad correspondientes a cada estado de salud se resumen en la tabla 132.
Costes y utilidades de salud
| Costes ± EE | Utilidades de salud ± EE | |||
|---|---|---|---|---|
| Valor | Fuente | Valor | Fuente | |
| Episodios agudos | ||||
| MACE (no mortal) | 6.288,3 ± 1.257,7 € | 7,30 | 0,76 ± 0,152 | 32 |
| MACE (mortal) | 12.025,8 ± 2.405,2 € | 7,30 | 0,00 ± 0,000 | 32 |
| II (no mortal) | 5.204,0 ± 1.040,8 € | 7,30 | 0,63 ± 0,126 | 32 |
| II (mortal) | 7.473,1 ± 1.494,6 € | 7,30 | 0,00 ± 0,000 | 32 |
| Muerte | 0,0 ± 0,0 € | 0,00 ± 0,000 | 32 | |
| Seguimiento posterior a los episodios | ||||
| Tras MACE | 598,1 ± 119,6 € | 7,22 | 0,84 ± 0,167 | 32 |
| Tras II | 4.288,4 ± 857,7 € | 7,22 | 0,69 ± 0,138 | 32 |
EE: error estándar; II: ictus isquémico; MACE: episodios cardiovasculares importantes.
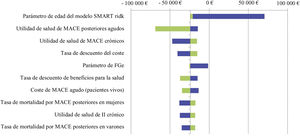
Se realizó un análisis de sensibilidad determinístico univariante (ASU) y otro probabilístico (ASP) para evaluar la influencia de la incertidumbre de los parámetros en la solidez del modelo y sus resultados. En el ASU se realizaron diferentes análisis en función de la posible variación de los parámetros más sensibles: edad media basal, parámetro de filtración glomerular estimada (FGe), tasa de descuento, costes de MACE agudos, tasas de mortalidad y valores de utilidad. Estos parámetros se modificaron en función del error estándar o suponiendo una variación de ±20% en ausencia de información relativa a variabilidad en los datos del caso base. Los resultados del ASU se representaron en un diagrama de tipo tornado.
El ASP se llevó a cabo mediante una simulación de Montecarlo de 1.000 iteraciones, extraidas aleatoriamente en función de distintas distribuciones estadísticas asociadas con la media, de acuerdo con las recomendaciones previamente publicadas33. Se aplicó una distribución normal a los datos demográficos y clínicos de la población, incluidas todas las ecuaciones de riesgo CV (excepto el riesgo de IIrecurrente), una distribución beta a las tasas, porcentajes y datos de efectividad y utilidad y una distribución gamma a los costes33. Se aplicó una distribución normal logarítmica al riesgo relativo de IIrecurrente. Los resultados del ASP se representaron mediante el plano de coste-efectividad y la curva de aceptabilidad.
ResultadosSupuesto del caso baseEn la tabla 2 se muestran los principales resultados del análisis del caso base. En una cohorte simulada de 1.000 pacientes en prevención secundaria, la estrategia basada en la polipíldora CNIC evita 67 episodios de ECVA (61 de MACE y 6 deII) a lo largo de la vida de la cohorte. En comparación con la cohorte tratada con los MS, la cohorte tratada con la polipíldora CNIC gana un total de 13,22 y 11,64AVG y AVAC descontados, respectivamente, por 1.000 pacientes a lo largo de la vida.
Resultados de razón de coste-efectividad incremental en el supuesto del caso base
| Polipíldora CNIC | Monocomponentes | Polipíldora CNIC en comparación con los monocomponentes | |
|---|---|---|---|
| Resultados de costes | |||
| Costes directos totales | 41.870.812 € | 42.151.487 € | −280.675 € |
| Costes de medicación | 2.316.137 € | 2.213.752 € | −102.386 € |
| Coste del tratamiento, episodio agudo de ECVA | 6.684.191 € | 7.047.549 € | −363.358 € |
| MACE no mortal posterior | 5.815.418 € | 6.131.548 € | −316.131 € |
| MACE mortal posterior | 250.176 € | 263.776 € | −13.600 € |
| II no mortal recurrente | 520.866 € | 549.181 € | −28.315 € |
| II mortal recurrente | 97.731 € | 103.042 € | −5.312 € |
| Coste del tratamiento, seguimiento de episodio de ECVAa | 32.870.484 € | 32.890.186 € | −19.703 € |
| Resultados de salud | |||
| MACE no mortal posterior | 1.031,71 | 1.092,36 | −60,65 |
| IS no mortal posterior | 113,17 | 119,32 | −6,15 |
| MACE mortal posterior | 33,88 | 35,72 | −1,84 |
| IS mortal posterior | 562,67 | 561,27 | 1,39 |
| AV | 12.717,25 | 12.704,03 | 13,22 |
| AVAC | 9.705,36 | 9.693,73 | 11,64 |
| RCEI (€ por AV ganado) | Dominante | ||
| RCUI (€ por AVAC ganado) | Dominante | ||
AV: año de vida; AVAC: años de vida ajustados por la calidad; CNIC: Centro Nacional de Investigaciones Cardiovasculares; ECVA: enfermedades cardiovasculares ateroescleróticas; II: ictus isquémico; MACE: episodio cardiovascular importante; RCEI: razón de coste-efectividad incremental; RCUI: razón de coste-utilidad incremental.
Los costes totales descontados son de 41.870.812 y 42.151.487 euros en las cohortes tratada con la estrategia basada en la polipíldora CNIC y los MS, respectivamente. El ahorro incremental descontado total asciende a 280.675 euros con la estrategia basada en la polipíldora CNIC. Por tanto, la estrategia basada en la polipíldora CNIC es dominante, ya que es menos costosa y reporta beneficios adicionales para la salud en comparación con los MS. Además, la estrategia basada en la polipíldora CNIC sigue siendo una alternativa dominante para la prevención secundaria de ECVA con independencia del sexo (tablas A4 y A5 del anexo).
Análisis de sensibilidadAnálisis de sensibilidad unidireccional (ASU)La figura A1 del anexo muestra los resultados del ASU (diagrama de tipo tornado). La edad media de la cohorte es el parámetro de entrada con una mayor influencia en los resultados, siendo el único con un resultado no dominante en este análisis.
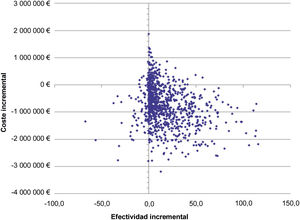
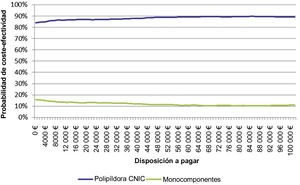
Análisis de sensibilidad probabilístico (ASP)El ASP demuestra la solidez de los resultados del ACE obtenidos en el supuesto del caso base. El plano de coste-efectividad (fig. 2) muestra que la estrategia basada en la polipíldora CNIC ahorra costes y depara mayores beneficios para la salud en el 84,0% y el 91,0% de las simulaciones, respectivamente, en comparación con los MS. Asimismo, el 78,0% de las simulaciones son dominantes. La curva de aceptabilidad (fig. 3) muestra que, en el 82,4% de las simulaciones, la estrategia basada en la polipíldora CNIC es coste-efectiva aplicando el umbral español recomendado de 25.000 euros/AVAC34,35.
DiscusiónEn el presente ACE se evaluaron los posibles resultados de salud y beneficios en cuanto a costes de un abordaje terapéutico fundamentado en la estrategia basada en la polipíldora CNIC, en comparación con los MS, para la prevención secundaria de ECVA desde la perspectiva del Sistema Nacional de Salud español. En el supuesto del caso base y en una cohorte de 1.000 pacientes, con la estrategia basada en la polipíldora CNIC pueden evitarse casi 70 episodios CV no mortales y ganarse más de 10AV y AVAC adicionales a lo largo de la vida de los pacientes a un menor coste que con el tratamiento habitual con los MS. Por consiguiente, la estrategia basada en la polipíldora CNIC constituye un abordaje terapéutico dominante en la práctica clínica real en España.
Estos hallazgos están en consonancia con los resultados del modelo de referencia publicado para Portugal23. Sustentada en mejorar el control de la presión arterial y el lipidograma y en reducir el riesgo CV de episodios recurrentes tras MACE eII3, la estrategia basada en la polipíldora CNIC reduce significativamente los episodios nuevos y aumenta la duración y la calidad de vida en la población de prevención secundaria en ambos países. Tanto en España como en Portugal, las estimaciones de la disposición a pagar y los análisis de sensibilidad indican que la estrategia basada en la polipíldora CNIC es coste-efectiva de manera sistemática y en gran medida asequible en comparación con el tratamiento basado en los monocomponentes. Estos resultados se mantienen uniformes a pesar de los diferentes perfiles de riesgo de pacientes tratados en prevención secundaria, según se constató en el ASP.
Los ACE previos realizados en el Reino Unido21 y en España22 ya habían indicado los beneficios para la salud y en cuanto a costes de adoptar la estrategia basada en la polipíldora CNIC en comparación con los monocomponentes, incluso al tener en cuenta únicamente las mejoras de la adherencia al tratamiento.
La efectividad de la estrategia basada en la polipíldora CNIC para controlar los factores de riesgo en la población de prevención de ECV ha quedado ampliamente demostrada15-18,36-38. Los últimos datos procedentes de un ensayo clínico multicéntrico internacional (SECURE)39 corroboran la validez de los datos de efectividad y los resultados estimados en el modelo. El ensayo clínico SECURE39 reveló que, tras una mediana de tres años de tratamiento, el objetivo principal de muerte de origen CV, IM tipo1 no mortal, IIno mortal o revascularización urgente fue menos frecuente en los pacientes del grupo tratado con la polipíldora CNIC que en los del grupo de asistencia clínica habitual.
Asimismo, en otros estudios clínicos se ha demostrado que los pacientes que habían recibido previamente un tratamiento igual de potente con atorvastatina y ramipril presentaron una mayor reducción del colesterol y de la presión arterial sistólica después de iniciar el tratamiento con la polipíldora CNIC. Un efecto sinérgico de los componentes podría explicar las ganancias de efectividad observadas con la estrategia basada en la polipíldora CNIC40,41. Estos beneficiosos podrían favorecer la prevención secundaria de ECVA tanto en los varones como en las mujeres, tal y como indican los resultados similares de coste-efectividad incremental obtenidos en el modelo.
Una contribución fundamental de este estudio de ACE es la incorporación de los factores de riesgo en la ecuación de riesgoCV SMART para calcular las probabilidades de transición en cuanto a la aparición de episodiosCV. Las ecuaciones de riesgoCV aumentan la potencia predictiva de episodios en el modelo, aunque sigue sin estar claro cuál es la ecuación óptima de predicción del riesgo42. Además, una característica diferenciadora es la transición de pacientes tratados en prevención secundaria con un episodio previo de MACE o deII por los diferentes estados de salud incluidos en el modelo de Markov.
Sin embargo, la rigidez estructural de los modelos de Markov dificulta la creación de un modelo de una enfermedad tan compleja como las ECVA. Esto supone una simplificación de la práctica clínica real y, por tanto, conlleva una serie de limitaciones. La predicción de episodios CV a largo plazo del modelo durante un horizonte de toda la vida está sujeta a incertidumbres relacionadas con las características variables individuales de los pacientes, que determinan su transición a lo largo de los estados de salud. Esta variabilidad no se refleja en el modelo.
En este modelo, la ecuación de riesgo SMART29 se consideró apropiada. La ecuación de riesgo de Framingham43-46 no calcula el riesgo de ECVA secundarias, haciendo menos preferible su uso en el modelo, a pesar de existir una versión adaptada a la población española46,47. Una adaptación similar de la ecuación de riesgo SMART a la población española incrementaría la precisión de los cálculos de riesgo en ambas cohortes. La ecuación de riesgo SMART predice una combinación de episodios recurrentes de ECVA, sin diferenciar entre episodios mortales y no mortales, y no tiene en cuenta el riesgo acumulado de pacientes que ya han sufrido episodios recurrentes. A fin de superar algunas de las limitaciones del modelo de Markov, se realizaron análisis de sensibilidad, incluido el ASP con simulaciones de Montecarlo33. En todos los supuestos, la polipíldora CNIC fue coste-efectiva en comparación con los monocomponentes, lo que respalda la robustez de los resultados.
Por último, la perspectiva adoptada no tiene en cuenta las pérdidas de productividad ni la discapacidad que pueden suponer las ECVA para la sociedad española ni considera otros aspectos relevantes para la atención y la prevención de las ECV, como la región o la muerte prematura, entre otros, que podrían ser importantes en el actual contexto organizativo, epidemiológico y demográfico de España8,48,49.
Además de estas limitaciones, los resultados del modelo farmacoeconómico revelan que el uso de la estrategia basada en la polipíldora CNIC en prevención secundaria de pacientes con antecedentes de MACE o deII es coste-efectivo en comparación con los MS.
ConclusionesEn conjunto, este ACE pone de manifiesto los potenciales logros sanitarios y económicos que pueden conseguirse gracias a un mejor control de los factores de riesgo CV con la estrategia basada en la polipíldora CNIC como tratamiento basal en la prevención secundaria cardiovascular en la práctica clínica real en España. Ello indica que la estrategia basada en la polipíldora CNIC constituye un método muy cómodo para reducir significativamente los factores de riesgo y los MACE y losII recurrentes en la prevención secundaria de las ECVA, en comparación con los MS. La estrategia basada en la polipíldora CNIC es asequible, coste-efectiva y ahorra costes en el ámbito sanitario español.
FinanciaciónEste trabajo ha sido financiado por Ferrer.
Conflicto de interesesLos autores han declarado los posibles conflictos de intereses en relación con la investigación, la autoría o la publicación de este artículo: AGD y AD son empleados de Weber y recibieron fondos de Ferrer para llevar a cabo este estudio. AHV carece de conflicto de intereses. VB recibió honorarios de Ferrer por la validación y la revisión de los datos y el manuscrito.
Los autores manifiestan su agradecimiento a Martin Hopmans, Ester Fernández y Aránzazu Real, de Ferrer Internacional, por su revisión crítica; a Silvia Paz, de Smartworking4u, por su revisión crítica de la traducción al inglés, y a Carlos Dévora y Mathilde Daheron, de Weber, por su ayuda en la revisión de la bibliografía.