Protocolos para el manejo de la Enfermedad Tromboembólica Venosa
Más datosLa profilaxis tromboembólica en cirugía ortopédica está muy bien establecida en la cirugía ortopédica mayor (artroplastia de cadera y rodilla y cirugía de fractura de cadera) y habitualmente el agente elegido son las heparinas de bajo peso molecular (HBPM), si bien en los últimos años los anticoagulantes de acción directa (ACOD) están ganando terreno y pueden utilizarse en este escenario (salvo en la cirugía de fractura de cadera); incluso en EE. UU. la aspirina podría tener su indicación en pacientes de bajo riesgo que se intervengan de artroplastia de cadera o rodilla.
En el resto de cirugía ortopédica (cirugía de extremidad inferior por debajo de la rodilla, tobillo y pie; artroscopia de rodilla, cirugía de extremidad superior y cirugía de columna), dado que el riesgo de enfermedad tromboembólica es menor, exige una individualización de la profilaxis tromboembólica, según los factores de riesgo del paciente y las características de la cirugía. En este grupo de pacientes el agente elegido son las HBPM, dado que los ACOD no están aprobados en estos tipos de cirugía.
Thromboembolism prophylaxis is well-established in major orthopaedic surgery (hip and knee arthroplasty and hip fracture surgery), with low-molecular-weight heparins the most often chosen agent. In recent years, however, direct-acting anticoagulants have been gaining ground and can be used in this scenario (except for hip fracture surgery). In the US, even aspirin could be indicated for low-risk patients who undergo hip or knee arthroplasty.
For other orthopaedic procedures (leg surgery below the knee, ankle and foot; knee arthroscopy; arm surgery; and spine surgery), thromboembolism prophylaxis requires individualisation based on the patient's risk factors and the surgery's characteristics, given that the risk of venous thromboembolic disease is minor. In this patient group, the agent of choice is low-molecular-weight heparin, given that direct-acting anticoagulants are not approved for these types of surgery.
El riesgo de enfermedad tromboembólica venosa (ETV) postoperatoria en cirugía ortopédica mayor (COM) (prótesis de rodilla y cadera y cirugía de fractura de cadera [CFC]) es de los más altos de todas las cirugías. Sin embargo, en el resto de las cirugías ortopédicas el riesgo es menor, aunque no despreciable y siempre habrá que valorar los factores de riesgo de los pacientes1.
Estratificación del riesgo de trombosis y sangradoEl riesgo de sangrado y de ETV postoperatoria en pacientes con cirugía ortopédica depende, por un lado, del procedimiento que se vaya a realizar y, por otro, de los factores de riesgo que presente el paciente. Es importante diferenciar si es cirugía programada o cirugía urgente relacionada con traumatismos y además el espectro de cirugías es amplio y varía entre la COM (artroplastia rodilla y cadera o cirugía fractura de cadera) y el resto. Por lo tanto, la valoración individual del riesgo de sangrado y de trombosis es altamente variable y por ello el método de tromboprofilaxis debe ser individualizado.
Valoración del riesgo de trombosis venosaDeterminadas cirugías ortopédicas se consideran de alto riesgo de trombosis (artroplastia de cadera y rodilla, CFC, cirugía de pelvis y de fracturas múltiples) y en cambio otras se consideran de bajo riesgo de trombosis (fracturas de tobillo y pie; cirugía de hombro, codo y tibia; cirugía artroscópica) para desarrollar ETV, haciéndose necesaria una estratificación acorde con el tipo de cirugía y la existencia de factores de riesgo del paciente.
Relacionado con el procedimiento: algunos factores contribuyen al riesgo de ETV, como el tipo de anestesia, la complejidad y la duración de la cirugía, y la posibilidad de inmovilización postoperatoria.
Relacionado con el paciente: entre los factores de riesgo habituales para ETV, hay algunos que son específicos en pacientes que son intervenidos de COM, como la edad superior a los 75 años y especialmente por encima de los 85 años, una reducida deambulación previa a la cirugía, la obesidad y la enfermedad cardiovascular (infarto de miocardio, insuficiencia cardíaca congestiva e ictus)2.
Cirugía de alto riesgo de ETVEn general, el riesgo es muy alto en aquellos pacientes intervenidos de:
- –
Prótesis total de cadera (PTC).
- –
Prótesis total de rodilla (PTR).
- –
CFC.
- –
Politraumatismo con múltiples fracturas.
El American College of Chest Physiciens (ACCP) ha estimado que el riesgo basal en los primeros 35 días tras la cirugía es de 4,3%, siendo el intervalo de mayor riesgo el comprendido entre los días 7 al 14 (1,8% para trombosis venosa profunda [TVP] sintomática y un 1% para la embolia de pulmón [EP]); las tasas caen en los siguientes 15 a 35 días (1% y 0,5% para TVP sintomática y EP, respectivamente)3.
Cirugía de bajo riesgo de ETV- –
Cirugía por debajo de la rodilla (fracturas de tobillo y pie, osteotomía de tibia, reparación de tendones y hallux valgus).
- –
Cirugía artroscópica de miembros inferiores (sobre todo la diagnóstica).
- –
Cirugía de extremidad superior (hombro, codo y cirugía de mano).
- –
Cirugía programada de columna.
El riesgo es menor en este otro tipo de cirugías ortopédicas (asumiendo que no existan otros factores de riesgo adicionales). Sin embargo, existen pocos datos que estimen la verdadera prevalencia de ETV en estos escenarios. Extrapolando de los datos de ensayos clínicos, la mayoría de estos pacientes tienen un riesgo < 2% de desarrollar ETV en los primeros 3 meses tras la cirugía ortopédica.
Valoración del riesgo hemorrágicoEn los pacientes con indicación de tromboprofilaxis debe valorarse el riesgo hemorrágico. La ACCP ha estimado que el riesgo hemorrágico en pacientes no tratados es < 2%3.
El riesgo es mayor en pacientes con múltiples fracturas o politraumatismos.
Pacientes con riesgo aumentado de sangrado son aquellos con contraindicaciones para la tromboprofilaxis (sangrado activo o hemorragia intracraneal), aquellos con diátesis hemorrágica o trombocitopenia (< 50.000 plaquetas/μl) o en aquellos donde el riesgo de sangrado es potencialmente catastrófico. La epistaxis y el sangrado menstrual no son contraindicaciones para la tromboprofilaxis farmacológica.
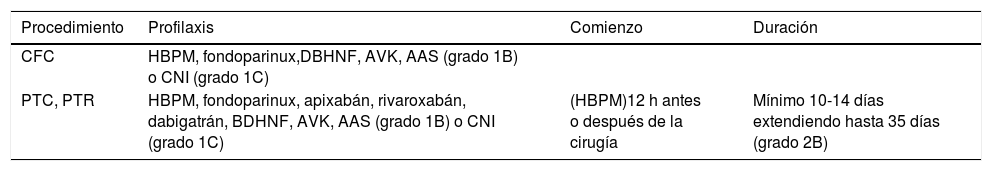
Cirugía ortopédica mayorBásicamente, se siguen las mismas recomendaciones que estableció la ACCP en el 2012, puesto que no ha habido ninguna actualización al respecto (tabla 1), con algunas matizaciones en relación con una mayor experiencia con el uso de los anticoagulantes de acción directa (ACOD)3.
Tromboprofilaxis en cirugía ortopédica mayor. ACCP 2012
| Procedimiento | Profilaxis | Comienzo | Duración |
|---|---|---|---|
| CFC | HBPM, fondoparinux,DBHNF, AVK, AAS (grado 1B) o CNI (grado 1C) | ||
| PTC, PTR | HBPM, fondoparinux, apixabán, rivaroxabán, dabigatrán, BDHNF, AVK, AAS (grado 1B) o CNI (grado 1C) | (HBPM)12 h antes o después de la cirugía | Mínimo 10-14 días extendiendo hasta 35 días (grado 2B) |
AAS: ácido acetilsalicílico; AVK: antivitamina K; CNI: compresión neumática intermitente; DBHNF: dosis baja de heparina no fraccionada; HBPM: heparina bajo peso molecular; PTC: prótesis total cadera; PTR: prótesis total rodilla.
Para pacientes intervenidos de PTC y PTR se recomienda:
- –
Tromboprofilaxis con o sin compresión neumática intermitente (CNI). El agente preferido son las heparinas de bajo peso molecular (HBPM) o los ACOD; entre estos últimos, se prefiere rivaroxabán o apixabán más que dabigatrán o edoxabán.
- –
Las HBPM, el fondaparinux y la mayoría de los ACOD se excretan por el riñón. Por ello, para pacientes con insuficiencia renal (aclaramiento creatinina < 20-30ml/min) las heparinas no fraccionadas (HNF) son la alternativa elegida frente a las HBPM y ACOD. Los antivitamina K (AVK) podrían ser usados en caso de que se rechacen las inyecciones de HNF.
- –
La aspirina no debe ser usada como agente inicial, pero en pacientes seleccionados de bajo riesgo tras un ciclo corto de rivaroxabán (5 días), se podría utilizar4.
En pacientes intervenidos de CFC, las recomendaciones son las mismas, exceptuando los ACOD, dado que no han sido evaluados en estos pacientes, y es preferible evitarlos, hasta tener datos de seguridad y eficacia. En aquellos pacientes donde la CFC es retrasada por alguna razón médica, la estrategia es la misma, puesto que la fractura por sí sola y unida además a la inmovilización aumentan el riesgo de ETV, por lo que requieren profilaxis farmacológica o métodos combinados de profilaxis.
En pacientes intervenidos de COM, las HBPM han sido consideradas de elección pues se han mostrado más eficaces que las dosis bajas de HNF (DBHNF)5 o los AVK, pero menos efectivas que el fondaparinux. Las tasas de sangrado parecen similares entre estos agentes a excepción del fondaparinux, que podría estar asociado con mayor incidencia de hemorragia6.
La mayoría de los ensayos sugieren que dosis profilácticas de ACOD, particularmente rivaroxabán o apixabán, tienen una eficacia y seguridad similares a las HBPM y podrían ser una opción para pacientes con trombocitopenia inducida por heparina. Comparaciones indirectas de los ACOD sugieren que rivaroxabán podría ser más eficaz para prevenir TVP sintomática (RR 0,50, IC del 95%, 0,37-0,68) comparado con apixabán o dabigatrán, pero asociado con un mayor riesgo de sangrado (RR 1,14; IC del 95%, 0,80-1,64)7.
La aspirina dispone de menos datos que apoyen su uso en las primeras 2 semanas, cuando el riesgo de ETV es mayor, pero hay datos que apoyan su uso como profilaxis extendida tras los primeros 5 días.
Métodos combinados. Mientras muchos expertos combinan profilaxis farmacológica y mecánica, hay pocos estudios que hayan examinado los beneficios de esta estrategia. Así, en un estudio en pacientes con cirugía de alto riesgo de ETV, aquellos pacientes que combinaron la profilaxis mecánica y farmacológica, en comparación con los que usaron solo CNI, tuvieron una mayor reducción de ETV (para EP de 3 al 1% y para TVP del 4 al 1%)8.
Hay que tener en cuenta que la tromboprofilaxis disminuye el riesgo de ETV pero no lo elimina de forma completa; tiene un mayor impacto en reducir eventos asintomáticos que sintomáticos y tiene un mínimo efecto en la mortalidad. Esto es particularmente cierto en los pacientes de mayor riesgo.
B. Alto riesgo de sangradoDisponemos de distintas opciones para los métodos mecánicos:
- –
CNI.
- –
Medias de compresión gradual (MCG).
- –
Bombas venosas plantares.
Entre ellos, la CNI es la que tiene mayor evidencia3.
Para pacientes con contraindicaciones de profilaxis farmacológica o para pacientes con alto riesgo de sangrado (traumatismo, coagulopatía), se sugiere utilizar métodos mecánicos, preferiblemente con CNI. Tan pronto como sea posible, hay que añadir un método farmacológico para mejorar la tromboprofilaxis.
Una ventaja importante es que pueden usarse en la pierna no intervenida, pues un 20% de las TVP ocurren en la extremidad no intervenida. La principal desventaja es su mal uso, pues hay estudios que cifran una mala utilización hasta en más del 50% de los casos, lo cual podría mejorarse con dispositivos con batería portátil9.
Los filtros de vena cava inferior no deben usarse de forma rutinaria.
C. Administración (tabla 2)- –
Inicio medicación. El momento óptimo para el inicio de la tromboprofilaxis es desconocido y, por lo tanto, muy variable en la práctica clínica en los cirujanos. También depende del fármaco elegido.
Tabla 2.HBPM. Profilaxis en Traumatología. Dosis habituales en insuficiencia renal y en pacientes obesos
DosisU/24 h Dosis IRAclaramiento creatinina ml/min Dosis obesidadIMC kg/m2 Normal 30-50 < 30 30-39 ≥ 40 Enoxaparina 4.000/3.000/12 h (en Estados Unidos) Sin cambios 2.000 Sin cambios Aumentar 30%(40 mg/12 h) Dalteparina 5.000 ND Sin cambios Aumentar 30%(6.500 U/24 h) Nadroparina 3.800/5.700a Reducir 25-33% – – Tinzaparina 4.500 ND No se recomienda su uso Bemiparina 3.500 Sin cambios 2.500 Sin cambios – IMC: índice de masa corporal; IR: insuficiencia renal; ND: no disponible.
- –
HBPM y HNF: la mayoría de expertos están de acuerdo en no utilizarlas en el momento perioperatorio (4 h). Se pueden usar 12 h antes como en general se hace en Europa (a excepción de bemiparina que se puede utilizar 6 horas después) o 12 horas después como en Estados Unidos.
- –
Se usa la misma estrategia para las HNF ante la ausencia de datos.
- –
Fondoparinux: se comienza 6 h o más tras la cirugía. Muchos expertos comienzan la primera dosis 8-12 h tras la cirugía, para disminuir el riesgo de sangrado, una práctica que está de acuerdo con las guías.
- –
Métodos mecánicos: se utilizan justo antes de la cirugía, en quirófano y hasta la deambulación completa o el alta hospitalaria.
- –
Agentes orales: se comienza con ACOD, AVK y ácido acetilsalicílico (AAS) de 8 a 12 h tras la cirugía.
En pacientes con PTR, PTC y CFC, se recomienda la administración de profilaxis farmacológica por un mínimo de 10 a 14 días y se sugiere continuar hasta los 35 días tras la cirugía. Sin embargo, los clínicos prefieren un período de 14 días para los pacientes intervenidos de PTR y un ciclo de al menos 30 días para los intervenidos de PTC. Podría plantearse la retirada de la tromboprofilaxis una vez asegurados los 14 días en aquellos pacientes que deambulan con normalidad a las 2 semanas.
Este abordaje está basado en metaanálisis y ensayos clínicos en pacientes intervenidos de COM, donde se reporta una reducción significativa de la tasa de ETV sin incremento significativo del sangrado en las primeras 2 semanas, que es el período de máximo riesgo de ETV10,11.
E. Selección de la tromboprofilaxis farmacológicaEntre los distintos fármacos, las HBPM han sido tradicionalmente las preferidas dada la experiencia acumulada y su eficacia.
Sin embargo, últimamente los ACOD, bien solos o con estrategias de ciclos cortos y luego un cambio a aspirina, están mostrando igualmente su eficacia. Así en el ensayo clínico aleatorizado (ECA) EPCAT II que se realizó en pacientes intervenidos de PTR y PTC, donde se utilizó un ciclo corto de 5 días de rivaroxabán seguido por un tratamiento extendido de aspirina con una duración de 9 a 30 días según la cirugía fuera PTR o PTC, respectivamente, se encontró que esta estrategia fue tan efectiva como la profilaxis extendida con dosis bajas de rivaroxabán4. Basados en este ECA, se sugiere que rivaroxabán en dosis bajas seguido por aspirina puede ser una alternativa a las HBPM para pacientes seleccionados de bajo riesgo que se intervengan de PTC o PTR (cirugía electiva unilateral que estén en régimen ambulatorio a las 24 h de la cirugía y que no presenten ningún otro factor de riesgo adicional de ETV).
Por otro lado, todos los grandes ECA de rivaroxabán (RECORDS2)12, dabigatrán (RENOVATE)13 y apixabán (ADVANCE)14, reportaron una reducción de la ETV y en la mortalidad por cualquier causa, sin incremento en el riesgo de hemorragia mayor en pacientes intervenidos de PTC que recibieron una tromboprofilaxis extendida de 35 días, comparada con la convencional de 10-14 días.
F. Dosis- –
HBPM: la dosis inicial se debe administrar 12 h antes o después de la cirugía. Se sigue las recomendaciones de la ACCP 2012 y pueden diferir en algún detalle con las recomendaciones del producto (tabla 2).
- –
En pacientes con insuficiencia renal, las HBPM se deben ajustar, al igual que en pacientes obesos, donde se sugiere un ajuste de dosis, aunque la dosis óptima es desconocida y se basa en recomendaciones de expertos (tabla 2).
- –
HNF: 5.000 UI/12 h/sc. En pacientes obesos, la dosis óptima es desconocida, pero algunos expertos recomiendan 7.500 UI/12 h. No precisan ajuste renal.
- –
Fondoparinux: 2,5mg/24 h/sc, tras 8-12 h de la cirugía. Debe ser evitada en pacientes con insuficiencia renal o con peso < 50 kg.
- –
AAS: dosis de 100mg/24 h.
- –
AVK: en España no hay costumbre de utilizarlos como profilaxis, pero en caso de usarlos habría que ajustar el INR entre 2-3.
- –
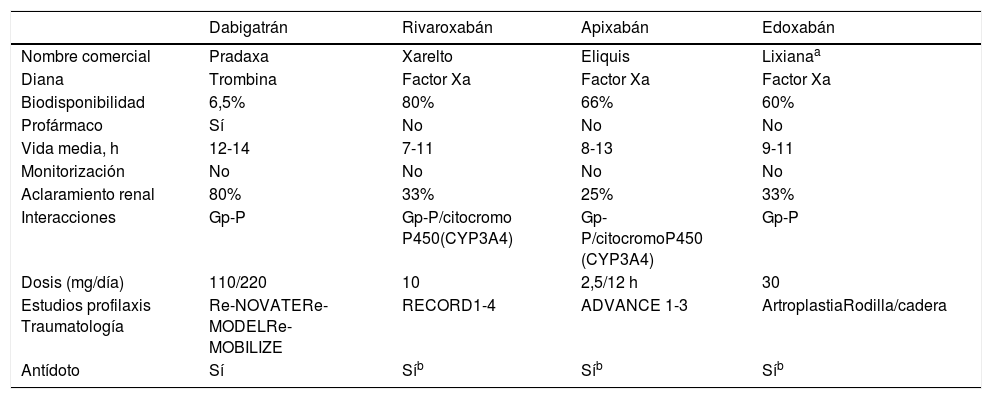
ACOD (tabla 3):
Tabla 3.ACOD
Dabigatrán Rivaroxabán Apixabán Edoxabán Nombre comercial Pradaxa Xarelto Eliquis Lixianaa Diana Trombina Factor Xa Factor Xa Factor Xa Biodisponibilidad 6,5% 80% 66% 60% Profármaco Sí No No No Vida media, h 12-14 7-11 8-13 9-11 Monitorización No No No No Aclaramiento renal 80% 33% 25% 33% Interacciones Gp-P Gp-P/citocromo P450(CYP3A4) Gp-P/citocromoP450 (CYP3A4) Gp-P Dosis (mg/día) 110/220 10 2,5/12 h 30 Estudios profilaxis Traumatología Re-NOVATERe-MODELRe-MOBILIZE RECORD1-4 ADVANCE 1-3 ArtroplastiaRodilla/cadera Antídoto Sí Síb Síb Síb CYP3A4: citocromo P450 3A4; Gp-P: glucoproteína-P.
- 1.
Rivaroxabán: 10mg/24h comenzando entre 6-10 h tras la cirugía.
- 2.
Dabigatrán: inicialmente 110mg, dado entre 1-4 h tras la cirugía y el primer día tras la cirugía la dosis será de 220mg/24 h.
- 3.
Apixabán: 2,5mg/12h comenzando más de 12 h tras la cirugía.
Este es un grupo heterogéneo de pacientes, habitualmente jóvenes, que incluyen fracturas por debajo de la rodilla, roturas tendinosas, traumatismos de rodilla y tobillo, y cirugía de pie y tobillo. Hay algunos factores que pueden contribuir a elevar el riesgo de ETV en estos pacientes, como el grado de inmovilización, la proximidad de la lesión a la rodilla (se asocia a mayor riesgo) y el tipo de cirugía (la cirugía del tendón de Aquiles es de las de mayor riesgo de ETV)15.
Para la mayoría de los pacientes con lesiones aisladas de la extremidad inferior, la ACCP del 2012 sugiere no pautar tromboprofilaxis de forma rutinaria y aconseja la movilización precoz. Sin embargo, dado el amplio rango de riesgo en esta población (hasta el 40%), debe existir un bajo umbral para pautar tromboprofilaxis farmacológica, particularmente en aquellos pacientes con factores de riesgo adicionales como TVP previa, inmovilización rígida, lesiones importantes de la extremidad inferior (luxaciones, fracturas, rotura de ligamentos), o cuando el apoyo no es posible y se produce la combinación de 2 o más factores de riesgo de ETV16,17. Además, hay que tener en cuenta que estas lesiones son muy frecuentes, con lo que el número de complicaciones puede ser elevado y así se pudo comprobar en un estudio basado en el registro RIETE, que comparó a pacientes con lesiones aisladas de miembros inferiores sin cirugía con pacientes con COM y menor, donde la tromboprofilaxis en esta población fue recibida solo por 1/3 de los pacientes y, sin embargo, el número de muertes por EP fue el doble que en el grupo de COM18, por lo que habría que seleccionar bien a la población susceptible de tromboprofilaxis.
Cuando se emplea tromboprofilaxis, se prefieren las HBPM y la duración abarca todo el período de la inmovilización.
En pacientes con lesiones aisladas de la extremidad inferior con inmovilización, hay algunos estudios y metaanálisis que revelan cierta controversia en cuanto al beneficio de las HBPM19-23. Sin embargo, aunque con algunos defectos metodológicos, estos estudios demostraron consistentemente que el riesgo de ETV es amplio, lo que sugiere que algunos pacientes, particularmente aquellos considerados de alto riesgo (rotura del tendón de Aquiles), se beneficiarían de la profilaxis farmacológica21.
Por otro lado, en el estudio POT-CAST de 1.519 pacientes a los que se inmovilizó la extremidad inferior (con manejo conservador o cirugía), la tasa de ETV fue similar en el grupo que recibió tromboprofilaxis comparado con el grupo control (1,4% vs. 1,8%, respectivamente)24. Hay que tener en cuenta que se trataba de una población de bajo riesgo donde se excluyó a los pacientes de alto riesgo (ETV previa) y que además recibieron profilaxis con dosis de bajo riesgo (nadroparina 2.850 U/día o dalteparina 2.500 U/día).
En contraste, un metaanálisis de 8 ECA (que incluyó a pacientes de POT-CAST) mostró una menor incidencia de ETV usando HBPM comparada con placebo en pacientes con inmovilización de la extremidad inferior (OR = 0,45)25. Sin embargo, las tasas de ETV tuvieron unos rangos amplios 0-37% para el grupo de HBPM vs. 4-40% para el grupo de placebo. Y recientemente, en un ECA que ha comparado la tromboprofilaxis con rivaroxabán frente a enoxaparina en cirugía ortopédica de miembros inferiores con inmovilización se demostró que el tratamiento con rivaroxabán se asoció con una reducción del 75% del riesgo de tromboembolia venosa comparado con enoxaparina (el 0,2% frente al 1,1%) y no se asoció a un aumento de la incidencia de sangrado mayor y otros eventos de sangrado26.
La Sociedad Española de Cirugía Traumatológica y Ortopédica (SECOT) sugiere pautar tromboprofilaxis con HBPM en caso de que se plantea la inmovilización durante 7 o más días27. La guía británica National Institute for Health and Care Excellence (NICE) 28, muy práctica, aconseja la tromboprofilaxis en los pacientes inmovilizados si el riesgo de ETV es mayor que el de sangrado y en ese caso no más de 42 días, y en caso de fracturas de tobillo y pie, si la cirugía con anestesia sobrepasa los 90 min o el riesgo de ETV supera al de sangrado.
Artroscopia de rodillaLa tromboprofilaxis en pacientes que se intervienen de una artroscopia de rodilla también es controvertida y hay que tener en cuenta que habitualmente son pacientes jóvenes y sanos29-31. Los datos no apoyan el uso rutinario de la tromboprofilaxis con HBPM en pacientes que se intervengan de una artroscopia de rodilla, a no ser que tengan factores de riesgo de ETV (ETV previa)3.
En el estudio POT-KAST24, 1.543 pacientes se realizaron una artroscopia de rodilla y no hubo diferencias estadísticamente significativas entre el grupo control sin profilaxis y el que recibió HBPM (8 días) (0,4 vs. 0,7%) y no hubo eventos hemorrágicos mayores. Ahora bien, las cirugías fueron simples, sin ninguna ligamentoplastia y con una duración inferior a la media hora. Por lo tanto, se seleccionó la cirugía artroscópica de menor riesgo. Así en otros estudios, como el de Marlovits et al.32, sí se demostró la eficacia de las HBPM en artroscopia de ligamento cruzado anterior y, por otro lado, la ACCP del 2008 recomendaba la tromboprofilaxis con HBPM en procesos complejos33.
Otros estudios2 sí demostraron beneficios de la tromboprofilaxis, pero a costa de un elevado riesgo de sangrado. Sin embargo, la interpretación de los datos es limitada, pues hubo un número bajo de eventos y la mayoría de los eventos prevenidos fueron TVP distales asintomáticas. Recientemente, se ha publicado el estudio Pronomos, que comparó rivaroxabán 10mg/día frente a enoxaparina 40mg/día como tromboprofilaxis en la cirugía ortopédica menor de miembros inferiores (cirugía ortopédica que no sea artroplastia de cadera y rodilla, ni CFC), donde un 1/3 de los pacientes fueron intervenidos de ligamentoplastia de rodilla, y concluyó que el rivaroxabán fue más eficiente y sin diferencias en las complicaciones hemorrágicas, que la enoxaparina26.
Las guías NICE28 recomiendan en la artroscopia de rodilla: considerar HBPM 6-12 h tras la cirugía y durante 14 días si:
- –
el tiempo total de anestesia es mayor de 90 min, o
- –
el riesgo de ETV del paciente es mayor que el de sangrado.
En un metaanálisis reciente34 realizado en pacientes con cirugía de columna en los que se comparó a los pacientes que recibieron quimioprofilaxis con los que no lo hicieron se comprobó que la incidencia de ETV fue baja, independientemente del grupo al que pertenecieran, y sin diferencias estadísticamente significativas, al igual que la tasa de hematoma epidural (0,3%), aunque determinar la verdadera incidencia de eventos es muy difícil teniendo en cuenta el bajo número de estudios y la heterogeneidad de los mismos. No obstante, el estudio sugiere que la quimioprofilaxis podría tener un papel dado el relativamente alto índice de EP fatal (6%), sobre todo en aquellos pacientes de alto riesgo que han sufrido traumatismo, malignidad, combinación de cirugía por vía anterior y posterior, y en pacientes con historia de ETV previa3. El papel de la tromboprofilaxis rutinaria es incierta.
Las recomendaciones de la guía NICE28 para cirugía programada de columna son:
- –
Profilaxis mecánica con CNI o MCG. Continuar 30 días o hasta que la persona se movilice de forma completa o se vaya de alta (lo que se produzca antes).
- –
Considerar añadir quimioprofilaxis con HBPM cuando el riesgo de ETV sea mayor que el de sangrado, teniendo en cuenta las características del paciente y el tipo de cirugía (cirugía mayor o compleja) y acorde con el juicio clínico del cirujano.
- –
Comenzar con HBPM a las 24-48 h (se puede comenzar antes según el protocolo local) de la cirugía y mantenerla hasta 30 días o hasta que el paciente se mueva completamente o sea dado de alta (lo que se produzca antes).
En la actualidad, no hay un consenso en la profilaxis tromboembólica en relación con la cirugía ortopédica de la extremidad superior. Hasta hace unos 10 años, no había un reconocimiento claro de la relación de la ETV con este tipo de cirugías35. Así, en un estudio retrospectivo de TVP en la extremidad superior, se ha encontrado que en torno a una cuarta parte de los pacientes se había intervenido ortopédicamente de la extremidad superior36. Y, por otro lado, Smith et al., en una revisión sistemática en el 2010, encontró que casi el 50% de los casos de TVP y el 100% de las EP encontradas estuvieron relacionadas con la artroplastia de hombro37. Aunque el riesgo de desarrollar una ETV es mayor en cirugías de hombro y parte proximal del húmero que en el resto de cirugías de extremidad superior (codo, muñeca y mano), el riesgo es bajo.
En general, las guías internacionales no indican la profilaxis de forma rutinaria en la cirugía ortopédica de la extremidad superior.
La British Society for Surgery of Hand (BSSH) recomienda (en la misma línea que la SECOT 27 y las guías NICE28,38:
- 1.
Sin riesgo: no se requiere tromboprofilaxis:
- –
Cirugía de extremidad superior con anestesia general (AG) < 90 min de duración y sin factores de riesgo de ETV.
- –
Cirugía de extremidad superior con anestesia regional o local, con o sin factores de riesgo.
- 2.
Riesgo bajo o moderado: uso de métodos mecánicos en el quirófano y hasta la movilidad completa
- –
Cirugía de extremidad superior con AG > 90 min.
- –
Cirugía de extremidad superior con AG y de extremidad inferior > 60 min.
- –
Cirugía de extremidad superior con AG y un factor de riesgo adicional.
- 3.
Alto riesgo: considerar HBPM a las 6 h de la cirugía y hasta movilidad completa. Entre 1-2 semanas:
- –
Cirugía de extremidad superior con AG > 90 min y > 1 factor de riesgo.
- –
Cirugía de extremidad superior con AG y de extremidad inferior > 60 min y > 1 factor de riesgo.
Guías NICE:
- –
Generalmente, no se necesita tromboprofilaxis en cirugías de la extremidad superior donde se use la anestesia regional o local.
- –
Considerar la tromboprofilaxis para pacientes que se intervengan de la extremidad superior si el tiempo de la AG > 90 min o si va a suponer una limitación de movilidad para el paciente (por encamamiento, por ejemplo).
La COM (PTC, PTR, CFC) es de alto riesgo de complicaciones tromboembólicas y la tromboprofilaxis está bien establecida, mientras que el resto de la cirugía ortopédica de miembros inferiores y de miembros superiores está considerado de bajo riesgo, aunque habrá que tener un bajo umbral para pautar tromboprofilaxis, en función de los factores de riesgo que presente el paciente (antecedentes de ETV previa, cirugía de rotura de tendón de Aquiles, fractura de fémur, fractura de meseta tibial). En el caso de cirugía ortopédica de miembros superiores, habrá que considerar la tromboprofilaxis si se usa la AG y la cirugía se prolonga más de 90 min.
La tromboprofilaxis se realizará fundamentalmente con HBPM, aunque se puede considerar el uso de ACOD en la cirugía de miembros inferiores, siendo en este caso de elección rivaroxabán y apixabán. El uso de AAS no está establecido en Europa, aunque en EE. UU. en pacientes seleccionados de bajo riesgo en PTC/PTR unilaterales y con deambulación a las 24 h de la cirugía y sin otros factores de riesgo de ETV podría considerarse en regímenes híbridos con rivaroxabán durante los primeros 5 días y luego pasar a AAS.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nota al suplementoEste artículo forma parte del suplemento «Protocolos de manejo de la enfermedad tromboembólica venosa. Actualización 2020», que cuenta con la colaboración de Laboratorios Rovi para la impresión y difusión del suplemento.