1635 - DESESCALADA DEL TRATAMIENTO EN PACIENTES CON SÍNDROME ANTIFOSFOLIPÍDICO PRIMARIO TRAS NEGATIVIZACIÓN DE ANTICUERPOS: EXPERIENCIA EN UNA COHORTE RETROSPECTIVA
1Enfermedades Autoinmunes y Sistémicas, Hospital Clínic, Barcelona, España. 2Inmunología, Hospital Clínic, Barcelona, España. 3Hematología y Hemostasia, Hospital Clínic, Barcelona, España. 4Enfermedades Autoinmunes, Hospital Clínic, Barcelona, España.
Objetivos: En el síndrome antifosfolipídico (SAF) primario, la presencia persistente de anticuerpos antifosfolipídico (AAF) justifica el mantenimiento prolongado de la anticoagulación oral. Sin embargo, en algunos pacientes se observa una desaparición sostenida de estos autoanticuerpos con el tiempo. Este fenómeno plantea la posibilidad de modificar el tratamiento, pero la evidencia clínica sobre la seguridad de esta estrategia es limitada.
Métodos: Estudio retrospectivo de pacientes con SAF primario de acuerdo con los criterios clasificatorios EULAR/ACR 2023, seguidos en el Servicio de Enfermedades Autoinmunes del Hospital Clínic. Se incluyeron aquellos que, tras negativizar su perfil de AAF, fueron candidatos a una desescalada del tratamiento, definida como la ausencia persistente de anticoagulante lúpico (AL), anticuerpos anticardiolipina (aCL IgG/IgM) y anti-β2-glicoproteína I (aβ2GP-I IgG/IgM) en al menos dos determinaciones consecutivas separadas ≥ 12 semanas, tras una positividad confirmada inicial. Se incluyeron aquellos en los que se modificó el tratamiento antitrombótico (reducción a antiagregación o suspensión) tras la negativización serológica.
Resultados: Se identificaron 25 pacientes de una cohorte de 347 (7,2%), en su mayoría mujeres (76%) y con antecedentes de trombosis (64%) o complicaciones obstétricas (36%) (tabla). Todos habían presentado perfiles positivos para anticoagulante lúpico, anticardiolipina o anti-β2 glicoproteína I en el momento del diagnóstico (tabla). Al final del seguimiento, 13 pacientes suspendieron el tratamiento, 11 se trataron con antiagregación y un paciente que previamente había suspendido la anticoagulación la reinició por un diagnóstico de fibrilación auricular (fig.). Durante el seguimiento no se registraron recurrencias trombóticas. Algunos pacientes mostraron fluctuaciones serológicas tras la desescalada del tratamiento, siendo el 68% persistentemente negativos y el 32% con fluctuaciones posdesescalada.
|
Variables demográficas |
|
|
Sexo (mujeres) |
19 (76%) |
|
Edad al diagnóstico (media, DE) en años |
43 (15,2) |
|
Seguimiento desde diagnóstico de SAF (mediana, RIC) en meses |
192 (118-229) |
|
Seguimiento desde negativización de AAF (mediana, RIC) en meses |
179 (118-210) |
|
Seguimiento desde desescalada del tratamiento (mediana, RIC) en meses |
116 (75-152) |
|
Comorbilidades |
|
|
Dislipemia |
11 (44) |
|
Tabaquismo |
10 (40) |
|
Hipertensión arterial |
7 (28) |
|
Diabetes mellitus tipo 2 |
6 (24) |
|
Obesidad |
3 (12) |
|
Infección por VIH |
2 (8) |
|
Enfermedad renal crónica |
2 (8) |
|
Fibrilación auricular |
1 (4) |
|
Manifestaciones clínicas del SAF |
|
|
Tipo |
n (%) |
|
SAF obstétrico |
9 (36) |
|
SAF trombótico |
16 (64) |
|
Venoso |
14 (88) |
|
Arterial |
2 (12) |
|
Perfil de AAF al diagnóstico de SAF |
|
|
Perfil confirmado |
n (%) |
|
aCL IgG |
10 (40) |
|
AL |
9 (36) |
|
aCL IgM |
4 (16) |
|
aCL IgG + AL |
2 (8) |
|
Número de determinaciones de AAF antes de la desescalada (mediana, RIC) |
|
|
Anticuerpo |
Valor |
|
AL |
10 (8-14) |
|
aCL |
10 (8-14) |
|
aβ2GPI |
0,5 (0-2) |
|
Número de determinaciones de AAF después de la desescalada (mediana, RIC) |
|
|
Anticuerpo |
Valor |
|
AL |
6,5 (5-10) |
|
aCL |
4 (3-9) |
|
aβ2GPI |
4,5 (3-7) |
|
Evolución serológica tras desescalada |
|
|
Estrategia |
n (%) |
|
Negatividad persistente |
17 (68) |
|
Fluctuaciones tras desescalada |
8 (32) |
|
SAF: síndrome antifosfolipídico; AL: anticoagulante lúpico; aCL: anticuerpos anticardiolipina; aβ2GP-I: anti-β2-glicoproteína I. |
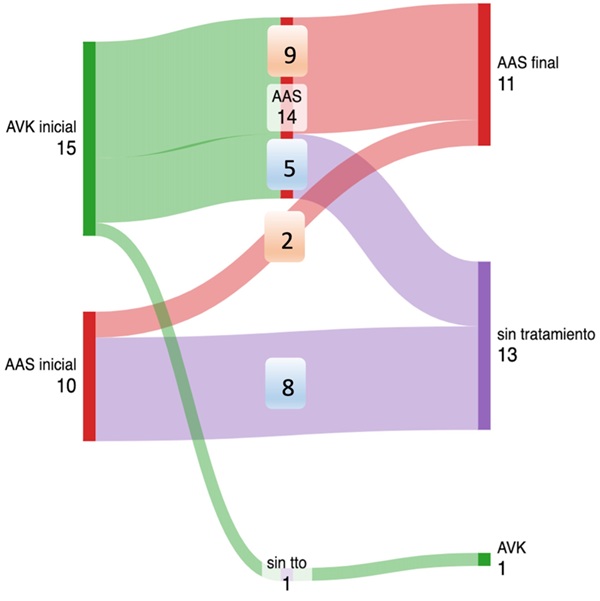
Discusión: Los hallazgos obtenidos apoyan que la desescalada del tratamiento en pacientes con SAF primario que han negativizado los AAF puede ser una estrategia segura en términos de recurrencia trombótica, siempre que se individualice cuidadosamente la decisión terapéutica. La negativización persistente podría actuar como marcador de menor riesgo, pero su valor predictivo aún debe ser validado. La presencia de fluctuaciones serológicas tras la desescalada refuerza la necesidad de un seguimiento estrecho y continuado.
Conclusiones: En esta serie de pacientes seleccionados con SAF primario, la desescalada del tratamiento tras la negativización de los AAF fue segura en términos de recurrencia trombótica a medio y largo plazo. Estos datos sugieren que la reevaluación periódica del perfil serológico podría tener implicaciones en el manejo individualizado de la enfermedad. No obstante, se necesitan estudios prospectivos y con mayor tamaño muestral para establecer recomendaciones más sólidas.





