1019 - DIABETES MELLITUS Y LIPOPROTEÍNA(A): INFLUENCIA EN LA COMORBILIDAD Y EL RIESGO VASCULAR
Medicina Interna, Hospital Clínico San Carlos, Madrid, España.
Objetivos: Analizar las diferencias clínicas, analíticas, terapéuticas y pronósticas entre pacientes con y sin diabetes mellitus (DM) con hiperlipoproteinemia(a).
Métodos: Se realizó un estudio observacional retrospectivo de pacientes con lipoproteína(a) > 30 mg/dL, comparando dos grupos estratificados según la presencia de DM. Se describieron variables clínicas, analíticas, pronósticas y de tratamiento. Las variables cualitativas fueron analizadas con pruebas de chi-cuadrado y Fisher, y las continuas, con test de Student o U de Mann-Whitney, considerando la significación estadística en p < 0,05.
Resultados: En el estudio participaron 262 pacientes, de los cuales el 18,3% tenían DM. Estos mostraron mayor edad (68,2 vs. 59,9; p < 0,001); sin diferencias significativas en cuanto al sexo (p 0,926). La presencia de extabaquismo (47,9 vs. 28,5%; p 0,014), hipertensión arterial (75,0 vs. 51,4%; p 0,005) y fibrilación auricular (31,2 vs. 9,8%; p < 0,001) fue más común en este grupo; así como una tendencia a mayor prevalencia de albuminuria, enfermedad coronaria, cerebrovascular o arterial periférica, sin diferencias significativas. Respecto a las comorbilidades (tabla 1), la DM se asoció significativamente con mayor comorbilidad según el índice de Charlson, presentando una alta comorbilidad el 52,1% frente al 14,0% (p < 0,001). En cuanto a las pruebas complementarias (tabla 2), los pacientes con DM mostraron niveles de LDL más bajos y triglicéridos significativamente más elevados, así como tendencia a peor función renal; pero no se obtuvieron diferencias en el resto del perfil lipídico ni Lp(a). No obstante, se evidenció una modesta correlación positiva entre niveles de HbA1c y Lp(a) de forma estadísticamente significativa (fig.). Considerando el ámbito terapéutico, el grupo de DM presentó mayor prescripción de estatinas (83,3 vs. 67,3%; p 0,043), antihipertensivos (66,7 vs. 43,5%; p 0,006) y anticoagulantes (29,2 vs. 7,5%; p < 0,001), así como una tendencia a mayor uso de ezetimiba. Los inhibidores de PCSK9 o el ácido bempedoico fueron más prevalentes en el otro grupo, sin alcanzar la significación. Acerca del pronóstico, cabe destacar que los pacientes con DM presentaron más eventos cardiovasculares (22,9 vs. 9,8%; p 0,024); sin obtener diferencias significativas en cuanto a visitas a urgencias, hospitalizaciones ni mortalidad.
|
Tabla 1 |
|||
|
Variables clínicas |
DM (n = 48) |
No DM (n = 214) |
p |
|
Infarto agudo de miocardio |
14 (29,2%) |
50 (23,4%) |
p 0,509 |
|
Tumor sólido sin metástasis |
8 (16,7%) |
12 (5,6%) |
p 0,021 |
|
Demencia |
6 (12,5%) |
16 (7,5%) |
p 0,397 |
|
Insuficiencia cardíaca |
6 (12,5%) |
15 (7,0%) |
p 0,331 |
|
Ictus |
5 (10,4%) |
14 (6,5%) |
p 0,530 |
|
Enfermedad renal crónica moderada |
4 (8,3%) |
13 (6,1%) |
p 0,803 |
|
Arteriopatía periférica |
3 (6,2%) |
7 (3,3%) |
p 0,578 |
|
Ulcus péptico |
3 (6,2%) |
6 (2,8%) |
p 0,455 |
|
Hepatopatía leve |
3 (6,2%) |
5 (2,3%) |
p 0,337 |
|
EPOC |
2 (4,2%) |
12 (5,6%) |
p 0,963 |
|
Enfermedad del tejido conectivo |
1 (2,1%) |
8 (3,7%) |
p 0,896 |
|
Tumor sólido con metástasis |
1 (2,1%) |
3 (1,4%) |
p 1,000 |
|
Hepatopatía moderada |
0 (0,0%) |
2 (0,9%) |
p 1,000 |
|
Tabla 2 |
||||
|
Variables |
DM (n = 48) |
No DM (n = 214) |
p |
|
|
Biomarcadores analíticos |
Colesterol total (mg/dL) |
171,5 ± 46,7 |
179,6 ± 46,8 |
p 0,217 |
|
HDL (mg/dL) |
53,2 ± 14,1 |
58,2 ± 16,2 |
p 0,061 |
|
|
LDL (mg/dL) |
88,1 ± 36,3 |
100,9 ± 39,1 |
p 0,030 |
|
|
Triglicéridos (mg/dL) |
143 ± 70,4 |
106 ± 59,3 |
p < 0,001 |
|
|
Lipoproteína (a) (mg/dL) |
95,5 ± 39,7 |
101,2 ± 43,9 |
p 0,753 |
|
|
Albúmina (g/dL) |
4,2 ± 0,4 |
4,2 ± 0,4 |
p 0,557 |
|
|
Creatinina (mg/dL) |
0,9 ± 0,3 |
0,9 ± 0,2 |
p 0,634 |
|
|
Filtrado glomerular (mL/min/1,73 m2) |
74,2 ± 18 |
79,6 ± 15 |
p 0,072 |
|
|
PCR ultransensible (mg/L) |
1,8 ± 2 |
5,7 ± 14,1 |
p 0,819 |
|
|
PCR (mg/L) |
9,1 ± 19,2 |
12,4 ± 23,9 |
p 0,488 |
|
|
Ferritina (ng/mL) |
89 ± 82,1 |
98,4 ± 105,7 |
p 0,904 |
|
|
Ecocardiograma |
Estenosis aórtica moderada/grave |
6 (12,5%) |
13 (6,1%) |
p 0,174 |
|
Calcificación valvular aórtica |
4 (8,3%) |
21 (9,8%) |
p 0,355 |
|
|
TAVI/prótesis valvular |
11 (23,8%) |
27 (12,5%) |
p 0,018 |
|
|
FEVI (%) |
59,1 ± 6,7 |
59 ± 9,1 |
p 0,862 |
|
|
Hipertrofia ventrículo izquierdo (g/m2) |
92,9 ± 27,4 |
91,5 ± 32,3 |
p 0,683 |
|
|
Volumen aurícula izquierda (mL/m2) |
32,9 ± 18,9 |
30,6 ± 13 |
p 0,943 |
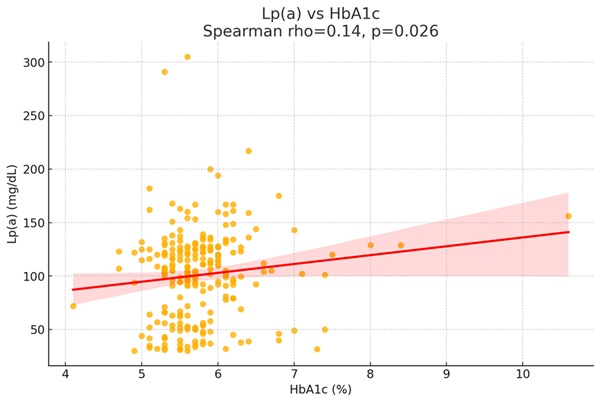
Discusión: La presencia de diabetes se asoció con mayor comorbilidad, especialmente en relación con hipertensión arterial y fibrilación auricular, y con un aumento de eventos cardiovasculares. El perfil lipídico mostró características esperadas: LDL más bajo, probablemente reflejo de un tratamiento hipolipemiante más intensivo, y triglicéridos más elevados, que concuerda con el fenotipo habitual en estos pacientes. A pesar de estas diferencias clínicas y terapéuticas, los niveles de Lp(a) no mostraron variaciones significativas entre ambos grupos, presentando un vínculo débil con la HbA1c, aunque no parece suficiente para tener un impacto decisivo. La elevada incidencia de eventos cardiovasculares, pese al tratamiento intensivo, subraya la importancia de desarrollar terapias dirigidas específicamente a la Lp(a) para mejorar el pronóstico en este subgrupo de alto riesgo.
Conclusiones: La diabetes incrementa la complejidad y el riesgo vascular en pacientes con hiperlipoproteinemia(a), sin influir en los niveles de esta lipoproteína.







