Con ocasión de la llegada a los hospitales de una nueva hornada de residentes, creo que es un buen momento para reflexionar, no sobre recetas concretas para resolver determinados problemas, sino sobre la naturaleza misma de nuestra profesión.
Taking advantage of the arrival to our hospital of a new group of medical residents, I believe this offers a good moment to reflect not on specific ways to resolve certain problems, but rather on the very nature of our profession.
Parece ocioso, pero la forma de acceder al enfermo puede condicionar decisivamente la interacción. Es bueno considerar que la habitación es su refugio, y cuando uno entra en casa ajena, primero llama. Por otra parte, es imprescindible dirigirse a él por su nombre, y presentarse uno mismo, posiblemente poniéndose a su altura. Conviene ser prudente con el tuteo, pues es más fácil pasar del usted al tú que a la inversa, y existen personas mayores a las que la excesiva familiaridad puede irritar. En un artículo «Medicina basada en la etiqueta», un psiquiatra norteamericano cuenta la impresión favorable que le causó un cirujano europeo con su buena educación1. El atuendo debería ser neutro, evitando joyas que interfieran en el lavado de manos.
La cabecera del enfermoEl ruedo donde se lidia la medicina es la cabecera del enfermo. La respuesta instintiva a no conocer al enfermo es refugiarse en el despacho, aplazar en lo posible el momento de enfrentarnos a él, y tratar de acortar en lo posible el tiempo de permanecer a su lado. Las maniobras de dilación son infinitas: reuniones comentando las gráficas, cambios de turno en el despacho, mover papeles de un montón a otro, o recrearse con las pantallas de los ordenadores. Cuando al enfermo se le trata con respeto, agradece que se esté con él, incluso en una «sesión» junto a su cama, comentando su caso (se le explica la conveniencia de pensar sobre su caso para tomar decisiones, de corroborar los hallazgos y de enseñar a la siguiente generación). Al paciente la visita se le hace corta y en pocos minutos de tacto y «acercamiento» se consigue una gran complicidad. En un artículo que doy a leer de entrada a mis rotantes, Lacombe describe los intentos repetidos de un médico joven de contarle un caso en el despacho y en el pasillo, mientras él pugnaba por conocer todo eso con el enfermo a la vista2. Muchos malentendidos, sobre todo en la transferencia de enfermos de un turno de guardia al siguiente, no se producirían si volviéramos «al ruedo» de la cabecera del enfermo.
El paciente está por definición en una situación de desventaja y algunos de sus tanteos, que vivimos como desconfianza hacia el médico, son fruto de una prudencia instintiva frente al que tiene el poder: él está enfermo y tú no. Y pensarás: «pero yo me estoy enfrentando por primera vez a él, y lo paso fatal». Si piensas un momento, tu inexperiencia es para él una desventaja añadida.
Unas mínimas condiciones ambientalesEs verdad que en muchas ocasiones nos vienen dadas. Un ejemplo son muchos servicios de urgencias incompatibles con la mínima intimidad, pero hemos de tratar, por todos los medios a nuestro alcance, de evitar las interrupciones, alentar la confianza, que nos entiendan, y que no se entere de los secretos de nuestro enfermo nadie que no deba hacerlo. Es imperdonable no buscar un despacho y unas sillas para hablar de ciertas cosas.
La empatíaSe ha definido como la identificación mental y afectiva de un sujeto con el estado de ánimo de otro, o como dirían nuestros padres «meterse en su pellejo». Es algo diferente de la simpatía y tiene que ver con la capacidad de resonancia emocional. Aunque tiene un componente innato, se puede aprender, si uno ve la necesidad. Para ello, hay libros, como el libro de «La inteligencia emocional»3 y también películas como «Las invasiones bárbaras» de Denys Arcand o la inolvidable Wit de Mike Nikols. En esta cinta, la protagonista, Emma Thomson, se dirige al espectador: «me han diagnosticado de un cáncer de ovario en estadio IV, porque no hay V», y nos pone contra las cuerdas desenmascarando toda la arrogancia y falta de tacto de las que somos capaces los médicos.
Especial cariño requiere el anciano con deterioro cognitivo. Es fundamental no ningunearle, permitirle salvar la cara cuando nos dirigimos a él y es incapaz de proporcionarnos la información que precisamos. Podemos dejarle de lado o ayudarle diciendo: «Para que no se canse usted, voy a hablar un momento con su hija, para que me cuente todo este lío de las medicinas que tiene que tomar usted». Al anciano se le conquista por su pasado4, y dedicar unos minutos preguntando al anciano con deterioro cognitivo en qué trabajó, por su pueblo, por sus vinos, y a averiguar si tiene hijos y nietos, puede obrar el milagro de «la conexión» y afianzar el respeto de los familiares que presencian el momento y aprecian que alguien la busque. Para esto hay que haber vivido, quizá viajado y leído algo que no sea solo medicina.
El arte de convertir a las familias en aliados, no antagonistas, merece una reflexión. ¿Cómo te sentirías, si después de haber pasado varias noches sentado en un sillón infame de skay, pendiente de que tu padre no se arranque la sonda, no se tropiece con el suero y se tome la pastilla, entrara un médico en la habitación, y sin preguntarte tu impresión sobre el enfermo, te dijera: «sálgase por favor, que vamos a pasar visita»? Este atropello es la práctica habitual.
Competencia narrativaCharon la define como el conjunto de habilidades necesarias para reconocer, absorber, interpretar y ser conmovido por las historias que uno escucha o lee5. Los exámenes tipo test, el Messenger, el copiar y pegar, todo ello va en contra de una redacción que permita al lector enterarse de la historia del sujeto y hacerse a la idea de su verdadera situación clínica cuando lee la exploración. Con la informática hacemos legible la pobre y esterotipada narrativa actual, pero eso no la convierte en buena.
La información, hasta debajo de las piedrasA veces la clave del enfermo la tiene un acompañante de aspecto dudoso que ha consumido drogas con él; una nota de la auxiliar de noche de la residencia en que estaba ingresado el anciano; el hijo «que se acaba de ir» pero que acaso tiene móvil; un análisis recuperable en el ordenador, o, mejor aún, un informe del ingreso anterior. Se puede conseguir en poco tiempo el informe de otro hospital a través de un fax o por correo electrónico. Estos esfuerzos pueden ahorrar disgustos, tiempo, dinero y complicaciones.
El soporte de la historiaHay muchos contextos de la historia (urgencias, consulta, planta, enfermería) y distintos soportes. La historia electrónica se va extendiendo cada vez más, resolviendo numerosos problemas (inteligible, accesible por distintos profesionales y desde distintos ámbitos), y creando muchos nuevos aún por solventar. Por citar sólo algún ejemplo: la confidencialidad, el escaso golpe de vista, la sensación del enfermo de que el médico está más atento al ordenador que a él, y gravísimas caídas de sistemas que han puesto en situación crítica a hospitales enteros6. Es frecuente la imposición de aplicaciones inservibles sin hablar con los usuarios, acompañadas de batacazos sonados y graves problemas cognitivos7. Los aspectos de seguridad del paciente y de los sistemas tienen muchos agujeros negros, y las dificultades para implantar la historia clínica electrónica atestiguan los enormes obstáculos existentes. En un estudio reciente se halló que solo el 2% de los hospitales de agudos de los Estados Unidos disponían de sistemas integrales de historia clínica electrónica, y que entre el 8–12% disponían de sistemas básicos8. En espera de mejorar los soportes todos deberíamos explotar mejor lo que tenemos, y pensar en quien tiene que leernos a las tres de la mañana.
La exploraciónNo es este artículo el lugar para enseñar a explorar, pero sí quisiera resaltar 4 razones poderosas para hacerlo bien.
La primera es «curar» un «tumor abdominal» poniendo una sonda de orina tras descubrir, con la palpación y la percusión, un globo vesical. Otra es la crisis. No nos engañemos, un país empobrecido por la crisis y envejecido por la demografía, no va a poder mantener la «barra libre» en las pruebas diagnósticas. Además, muchos de vosotros, desearéis pasar algún periodo, o quizá media vida profesional, en el Tercer Mundo: allí las manos y el fonendoscopio vuelven a ser primordiales. Y hay un cuarto aspecto: La exploración es una forma de comunicación no verbal de primer orden. El rito de tomar el pulso aporta mucho más que la información sobre la frecuencia y el ritmo: es un acto simbólico y socialmente aceptable de tender la mano a alguien que está en apuros, confiado en que le ayudarás a sortearlos (sin olvidar lavarse las manos antes y después).
Errar es humanoCon la historia y la exploración, y el uso sensato de unas pruebas que se piden cuando se quiere confirmar o descartar algo, no a voleo, y siempre que de su resultado se desprenda una modificación de la conducta a seguir, se llega al diagnóstico, que ha sido el Santo Grial de nuestra profesión. En el mismo paquete que el diagnóstico y el tratamiento viaja el error. Nadie nos prepara para este acompañante inseparable y molesto. Escribe Osler: «El médico tiene una curiosa (¿me atrevería a decir morbosa?) sensibilidad hacia lo que él considera error personal. En cierto modo esto es justo; pero con demasiada frecuencia se acompaña de un engreimiento de opinión que, si es estimulado, le lleva a tal intensa vanidad que la mera sugerencia de equivocación es mirada como un descrédito a su honor»9. George Soros, financiero, especulador y filósofo, afirma: «Una vez que somos conscientes de que la comprensión imperfecta forma parte de la condición humana, no es ninguna vergüenza equivocarse, solo ser incapaces de corregir nuestros errores». Una universidad escocesa organiza un curso breve sobre el error para estudiantes de último curso de medicina, y tiene una página en Internet sumamente interesante a la que es posible acceder10. El error no es patrimonio de los incompetentes; nos equivocamos todos, y hemos de ser muy activos en identificar los errores reiterados, cognitivos11 y sistémicos, para estar en guardia contra ellos «hasta el próximo tropiezo», sin rehuir nuestra responsabilidad sobre ellos y su resolución. Como dice Murphy: «Un experto es la persona que ha cometido todos los errores posibles en un campo de estudio limitado».
Los errores y la seguridad del paciente son 2 temas que justificarían por sí solos sendos artículos. Disponemos de información bien documentada sobre efectos adversos a nivel nacional12. Aprenderíamos más todos si fuéramos más francos en la manifestación de nuestras incertidumbres en charlas informales y en sesiones clínicas. Recomiendo vivamente una serie de artículos de Annals of Internal Medicine, en la cual relatan casos desventurados y entrevistan a médicos y responsables de los hospitales para buscar los problemas subsanables13–17. En un libro en ciernes titularé este apartado «Historias para no dormir».
La clave del control de los errores en medicina radica en el seguimiento18. Todo sirve, desde anotar el número de historia del paciente que te crea inquietud en la guardia y tomarte la molestia de averiguar cómo acabó, hasta crear mecanismos de seguridad redundantes que impidan olvidar en un cajón una biopsia trascendental. La confianza excesiva en uno mismo convierte en peligroso al principiante, y el tratar de conquistar a cualquier precio popularidad entre los mayores a base de no preguntar no es la mejor manera de compensar la inexperiencia.
La orientación del propio estudioA mí me enseñaron que aprender es un proceso activo, y eso se traducía en que uno se buscaba la vida, siguiendo sus intereses o sus curiosidades y conociendo sus limitaciones. El grado de tutela ha aumentado exponencialmente, y cada vez hay más cursos de asistencia obligatoria y utilidad dudosa. Nadie discute la utilidad de uno de reanimación, con maniquí, simulación de arritmias y un examen al final, pero hay muchas actividades docentes que son a mayor gloria de los profesores: quizá tengáis que hacer frente a algunas. Solo se asimila lo que uno necesita, y disponiendo de información masiva y de calidad con un golpe de ratón, carece de sentido, en mi opinión, la proliferación de cursos obligatorios. El saber «ocupa mucho lugar».
Un residente es, o debe ser, un adulto responsable, a quien el contrato le obliga a trabajar de manera supervisada y a formarse. Desde mi punto de vista, es necesario tener en cuenta los siguientes principios:
- 1.
La agenda de lo que estudias la decides tú. Es imprescindible tratar con educación a los delegados de los laboratorios farmacéuticos, pero de ahí a dar por buena su visión antropológica de nuestros enfermos hay un trecho. Según la industria: «El hombre es un ser anegado en colesterol malvado, cuya tensión es incompatible con la vida, deprimido y estresado por un trauma, que segrega cantidades ingentes de ácido gástrico de obligada neutralización, y con derecho a una erección hasta el último estertor» . En función de este punto de vista, uno jamás estudiaría la pancreatitis (los sueros y el ayuno no dan dinero).
- 2.
Las fuentes que estudias las decides tú, no pierdas el tiempo con textos dudosos o anticuados.
- 3.
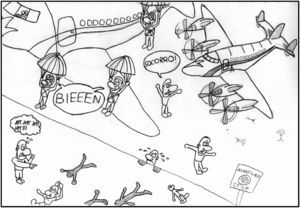
Leas lo que leas, usa la cabeza. Como analizaron Smith y Pell en un artículo que supuso un hito en apelar al sentido común, el uso del paracaídas no está avalado por estudios doble ciego19. Este artículo escrito en clave de humor, comenta que la intervención del uso del paracaídas puede tener un sesgo de selección (un mayor porcentaje de enfermos psiquiátricos saltaría sin paracaídas), que una búsqueda exhaustiva de estudios comparativos no arrojó ningún resultado positivo, y que puede haber presiones del complejo militar-industrial a favor del empleo del paracaídas, para llegar a las siguientes conclusiones: «Solo quedan 2 opciones. La primera es que, en circunstancias excepcionales, se podría aplicar el sentido común al considerar los posibles riesgos y beneficios de las intervenciones. La segunda, continuar la búsqueda del santo grial de hacer exclusivamente intervenciones basadas en la evidencia e impedir el uso del paracaídas fuera del contexto de un ensayo clínico correctamente ejecutado». Termina proponiendo que los fanáticos de la medicina basada en la evidencia y que critican el uso de intervenciones carentes de este aval demuestren su compromiso ofreciéndose voluntarios para un estudio doble ciego, de asignación aleatoria, controlado con placebo y cruzado, tal y como se propone en la ilustración de mi hijo (fig. 1).
El problema que plantea este artículo es todo menos cómico. En la misma línea, Potts y cols., relatan que la OMS salvó tres millones de vidas incorporando la rehidratación oral para el tratamiento de la diarrea antes de disponer de estudios comparativos, y que se han contagiado del VIH muchas personas por aplazar durante unos años la recomendación de la circuncisión masculina por falta de evidencia suficiente20.
- 4.
Las guías de práctica clínica no son todas iguales, no son de aplicación automática en pacientes complejos, y no sustituyen al conocimiento de la fisiopatología a la hora de decidir el tratamiento de enfermos complicados. El problema de la interferencia en la redacción de las guías de práctica clínica, y su dificilísima solución, ha sido objeto de atención reciente21.
- 5.
Por tentador que sea el viaje que te ofrecen, piensa si el tema y los ponentes son lo que necesitas.
- 6.
Conoce los peligros: Sesgo de publicación (muchos estudios terminados desfavorables para el patrocinador han quedado inaccesibles en un cajón). A veces se resaltan los aspectos más convenientes para quien lo hace, y no los más importantes para el enfermo. Pero sobre todo, lee. De nuevo Osler: «Es asombroso con cuan escasa lectura un médico puede practicar la medicina, pero no es sorprendente lo mal que puede hacerlo». El mismo personaje, médico formidable, inventor del sistema MIR en Johns Hopkins, gustaba decir: «Estudiar los fenómenos de la enfermedad sin libros es como navegar sin cartas marinas, mientras que estudiar los libros sin enfermos equivale a no zarpar tan siquiera».
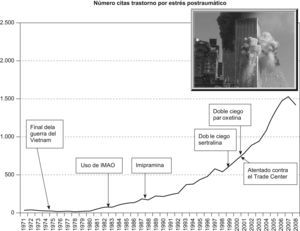
Disease mongering («siembra o creación de enfermedades»). La magnificación de determinados problemas no está tan relacionada con su gravedad o frecuencia como con sus posibilidades comerciales (fig. 2).
Figura 2.La proliferación de trabajos sobre el trastorno por estrés postraumático quizá está más relacionada con la disponibilidad de fármacos para poder tratarlo, y las posibilidades comerciales que ofrecen, que con la gravedad del problema. Cabría esperar que la guerra del Vietnam hubiera provocado un aluvión de publicaciones sobre el tema, con el retorno de miles de combatientes testigos de experiencias indescriptibles (elaboración propia).
- 7.
Uso de la estadística. Hay «estadísticos ocultos» como el número de pacientes que es necesario tratar para obtener un beneficio (number needed to treat), el número de pacientes que han de recibir un tratamiento (number needed to harm) para que se produzca un efecto adverso, o los años de vida ajustados a la calidad, que pueden proporcionar información muy necesaria, pero que es preciso buscar. Esto forma parte de un problema más general, que es diferenciar la significación estadística (la famosa p), de la trascendencia clínica (el que el cambio detectado tenga importancia real). Alguien dijo que toda estadística, convenientemente torturada, acaba confesando.
La organización actual de la docencia tiende a rellenar ingentes datos en el «Libro del residente», sin ninguna evidencia de que ese catálogo de trivialidades o hazañas haga mejores médicos. Yo no tuve tal cosa. Tuve un maestro (el Profesor López de Letona), del que aprendí a preguntar, a explorar, a no dar automáticamente por bueno lo que había escrito el anterior, y a que no bastaba con pedir las cosas: tenían que quedar hechas. Por otra parte, ejercía su autoridad de una manera no fácil de soportar. A pesar de bastantes discrepancias, quedo con el recuerdo de haber tenido un referente; en la actualidad, los modelos han quedado diluidos, probablemente para mal.
Hoy la forma de conocer es diferente: se surfea, se accede instantáneamente a las fuentes, de forma más superficial y relacionada que antes. En su libro «Los bárbaros», Alessandro Baricco, escritor italiano, intenta entender la mutación que se está produciendo entre las generaciones (de manera muy aleccionadora, reproduce una crítica contemporánea de la Novena Sinfonía de Beethoven sumamente despectiva)22. Como dice este autor, «Es obvio que esos a los que llamamos bárbaros son una nueva especie, que tiene branquias detrás de las orejas y ha decidido vivir bajo el agua. Es obvio que nosotros, desde fuera, con nuestros pulmoncitos, tenemos la impresión de que se trata de un Apocalipsis inminente. Donde esta gente puede respirar, nosotros nos morimos. Y cuando vemos a nuestros hijos anhelando el agua, tenemos miedo por ellos, y ciegamente nos lanzamos contra lo único que somos capaces de ver, esto es, la sombra de una horda bárbara que se aproxima.
Transcribo un párrafo de la Memoria del Servicio de Medicina Interna del Hospital de Txagorritxu, en Vitoria: «Las nuevas tecnologías han cambiado radicalmente la forma de estudiar, de aprender o de preguntar y preguntarse cosas. El conocimiento es más extenso y superficial, más efímero pero en conjunto no necesariamente menos amplio y resolutivo que el conocimiento presuntamente más profundo adquirido por medios tradicionales… Tal vez la facilidad para acceder a la mejor información por parte de los residentes exige un esfuerzo adicional de los docentes para organizar los espacios mentales en los que «archivarla». Así que paradójicamente las nuevas tecnologías aportan independencia al residente en muchos aspectos, y mayor dependencia o una dependencia diferente en otros». A lo largo de toda la pirámide de la sanidad, resultan penosos los atropellos que se cometen con la diversidad. Los gestores tienen que entender que los médicos pueden tener distintos estilos: reflexivos o resolutivos, azogados o reposados, dispersos u obsesivos, silenciosos o charlatanes, erizos y zorrasa. Duele la falta de respeto a la diferencia, pero lo mismo sucede con los residentes y los estudiantes. Es fundamental saber obtener lo mejor de cada estilo cognitivo, probablemente con una flexibilidad mucho mayor.
La disciplina de estudio libresco ha pasado a ser un juego de ordenador, más amable y más lúdico. Sin embargo, «el ejercicio de la medicina no debería acabar siendo un videojuego después de habernos librado del lastre de entenderla solo como un ejercicio intelectual»23.
Pero es importante buscar el sitio. En mi opinión es una desgracia que un residente llegue con la pretensión de que le cuenten la medicina, y no lo es menos que el adjunto trate de hacerlo. El residente necesita orientación, buenas fuentes, trabajar y pedir ayuda cuando se atasca. Cada cual tropieza en un sitio y a su manera. Lo que es imprescindible con un R1 pusilánime, resulta castrador y contraproducente en un R4. Residente y tutor tienen que cogerse el aire, respetarse y ser un estímulo mutuo. Nada hay más refrescante que un residente que pone en entredicho, con datos, lo que estás haciendo.
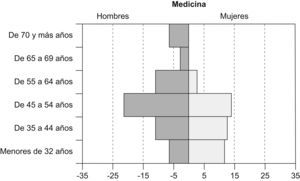
La profesión se ha feminizado en pocos años, y con ellas viene una dosis de empatía y de capacidad de comunicación que necesitábamos con urgencia, pero plantea problemas no resueltos de conciliación de la vida laboral y familiar, de la promoción profesional en función de la valía, y de contratación de suplencias por maternidad y reducciones de jornada (fig. 3). Los puestos de responsabilidad siguen siendo mayoritariamente masculinos. Como dijo en cierta ocasión una trabajadora en una entrevista: «solo se habrá alcanzado la igualdad cuando haya mujeres incompetentes ocupando los altos cargos».
Pirámide de edad de las personas colegiadas en Medicina, año 2006. Actualmente la proporción de mujeres colegiadas en Medicina representa un 43% del total, aunque entre las personas menores de 35 años las colegiadas doblan en número a los colegiados, lo que ofrece un panorama futuro totalmente diferente del actual24.
La asistencia sanitaria va a quedar irreconocible, pero solo lo será para mejor si cada generación aporta lo mejor de sí misma. ¡Bienvenidos a uno de los oficios más antiguos, gratificantes y necesarios del mundo!
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
A José Manuel Agud, por sus numerosas sugerencias y ayudas para mejorar el presente texto.