La troponina-I (TnI) es un marcador de gravedad en pacientes no seleccionados con tromboembolismo pulmonar (TEP). Hay pocos trabajos que valoren su utilidad en pacientes hemodinámicamente estables.
Objetivosvalorar la correlación entre los niveles de TnI y la existencia de signos ecocardiográficos y radiológicos de disfunción de ventrículo derecho (VD) o de hipertensión pulmonar (HTP), así como con la intensidad de la obstrucción vascular.
MétodosSe seleccionaron pacientes de un estudio prospectivo previo que incluyó 103 sujetos consecutivos con TEP y presión arterial sistémica ≥ 90 mmHg, realizándose en todos los casos angiografía por tomografía computarizada (TC) y ecocardiograma. Se realiza un estudio post hoc, en el que se analizan los 68 casos en que, según el criterio clínico del facultativo de urgencias, se realizó medición de TnI.
ResultadosMediana de edad: 74 años. El 50% eran varones. Los pacientes con elevación de la TnI presentaron un perfil clínico diferenciado, sugestivo de TEP más grave. Existió una correlación significativa entre los niveles de TnI y la presión arterial pulmonar sistólica (r=0,46, p<0,001), el diámetro de la arteria pulmonar (r=0,48, p<0,001) y del VD (r=0,47, p=0,001) medidos por TC, y el índice de obstrucción vascular pulmonar (r=0,39, p=0,001).
ConclusiónEn pacientes con TEP hemodinámicamente estable, los niveles más elevados de TnI predicen la existencia de un TEP más grave, y podrían usarse en la práctica clínica para seleccionar a aquellos pacientes que precisan un seguimiento clínico, o mediante pruebas complementarias, más estrecho.
Troponin-I (TnI) is a marker of severe pulmonary thromboembolism (PTE) in unselected patients. There are few articles that assess its usefulness in hemodynamically-stable patients.
ObjectivesTo assess the correlation between TnI levels and both echocardiographic/radiologic signs of right ventricle (RV) dysfunction or pulmonary hypertension (PH), and the severity of the pulmonary vascular obstruction.
MethodsWe selected patients from a prospective cohort of 103 consecutive patients with PTE and systolic arterial pressure ≥ 90 mmHg. Computed tomography pulmonary angiography (CTPA) and echocardiography were performed in all patients. We performed a post hoc study, analyzing the 68 cases in which TnI was measured, at the discretion of the emergency room physician.
ResultsPatients included had a median age of 74 years and 50% were male. The patients with elevated TnI had a differentiated clinical profile, suggestive of more severe PTE. There was a significant correlation between TnI levels and systolic pulmonary artery pressure (r=0.46, P<.001), the CTPA-measured pulmonary artery diameter (r=0.48, P<.001), the CTPA-measured RV diameter (r=0.47, P=.001) and the pulmonary vascular obstruction index (r=0.39, P=.001).
ConclusionThe higher levels of TnI in patients with hemodynamically stable PTE predicts the existence of more severe PE in hemodynamically-stable patients. This biomarker could be used in the clinical practice to select those patients who might require more intensive monitoring or additional complementary studies.
El tromboembolismo pulmonar (TEP) continúa siendo una causa importante de mortalidad, especialmente en los pacientes que debutan con hipotensión arterial sistémica. En estos casos está indicado el tratamiento fibrinolítico1. Algunos sujetos con TEP y presión arterial sistémica normal presentan signos ecocardiográficos de disfunción de ventrículo derecho (VD), hallazgo que se ha relacionado con un peor pronóstico2. Algunos autores han encontrado que un mayor grado de obstrucción del lecho vascular pulmonar o bien la existencia de signos de disfunción de VD en una tomografía computarizada (TC) se asocian también a un pronóstico adverso3. Una pequeña proporción de los pacientes que sufren un TEP desarrolla hipertensión pulmonar (HTP) crónica4. La historia natural de esta complicación, que se asocia a importante morbimortalidad, es mal conocida, y sería interesante disponer de marcadores fáciles de usar en la práctica clínica que pudieran predecir la misma.
La elevación de los niveles de troponina-I (TnI) en suero es un marcador de la existencia de daño miocárdico. En algunos pacientes con TEP se encuentran concentraciones elevadas de TnI, lo que probablemente refleja la existencia de isquemia localizada en el VD5. Los valores de TnI parecen correlacionarse con la existencia de disfunción de VD y con la gravedad de la obstrucción vascular en pacientes no seleccionados con TEP6,7, pero hay pocos datos sobre su utilidad a este respecto en pacientes hemodinámicamente estables.
Nuestros objetivos con este trabajo fueron: 1) valorar la hipótesis de que los niveles elevados de TnI se correlacionan con la existencia de disfunción de VD valorada por ecocardiograma y por TC en el TEP, 2) evaluar la correlación entre los niveles de TnI y la gravedad de la obstrucción del lecho vascular pulmonar medida con TC y 3) determinar la utilidad de la TnI para predecir la existencia de hipertensión pulmonar medida por ecocardiograma.
Pacientes y métodosRealizamos un estudio descriptivo de seguimiento, desarrollado en un centro hospitalario de segundo nivel (población de referencia: 219.815 habitantes). La población de estudio se seleccionó a partir de una cohorte de pacientes reclutada prospectivamente para un estudio que valoró la prevalencia de la disfunción de VD y de HTP entre enfermos con TEP hemodinámicamente estables8. El período de reclutamiento fue de 39 meses. Realizamos un análisis post hoc en aquellos pacientes en los que se obtuvo una medición de los niveles de TnI. La población a estudio consistió en pacientes consecutivos que acudieron a nuestro servicio de Urgencias y fueron diagnosticados de TEP. Los criterios de inclusión incluyeron edad mayor de 18 años, TEP confirmado mediante TC y medición de los niveles de TnI. Los criterios de exclusión fueron: TEP masivo -definido por la presencia de 2 mediciones consecutivas de presión arterial sistólica (PAS), separadas > 15min, inferiores a 90 mmHg-9; comorbilidad que hiciera predecir una mortalidad a los 6 meses mayor del 50% (p. ej., cáncer metastásico, o enfermedad respiratoria-cardíaca en situación muy avanzada); insuficiencia renal (aclaramiento de creatinina inferior a 35ml/min); historia de alergia a los contrastes iodados o incapacidad para firmar el consentimiento informado. La valoración inicial del paciente incluyó la realización de una historia clínica, exploración física, electrocardiograma (ECG) de doce derivaciones, gasometría arterial, ecocardiografía, TC y ecografía-doppler de miembros inferiores. La determinación de niveles de TnI se realizó, dentro de las primeras 4 horas, a criterio del médico de Urgencias, utilizando un método de ELISA (analizador Dimension RXL, Siemens Healthcare Diagnostics, Deerfield, IL, USA). El punto de corte inferior del laboratorio para la detección de TnI era de 0,04 ng/mL. Los pacientes fueron seguidos durante un período de 6 meses. El estudio fue aprobado por el comité ético local, y se obtuvo el consentimiento informado de los pacientes para participar en el mismo.
Definición de criterios de valoración del estudioEl criterio primario fue la correlación entre los niveles de TnI y los signos ecocardiográficos y radiológicos de disfunción de VD, la presencia de HTP, y la gravedad de la obstrucción vascular pulmonar medida por TC.
EcocardiografíaEl estudio fue realizado lo antes posible (media: 2,4±1,64 días), tras confirmar el diagnóstico de TEP, utilizando un ecógrafo SONOS 5500 (Hewlett Packard, Palo Alto, CA) con un transductor S4. En todos los casos se realizó el ecocardiograma mediante abordaje transtorácico, llevándose a cabo estudios en modo M, bidimensionales, y doppler (continuo, pulsátil y a color) con el paciente en decúbito lateral izquierdo. Se valoraron sistemáticamente la estructura de las válvulas mitral, aórtica, tricúspide y pulmonar (se estimaron diferentes grados de insuficiencia y estenosis), y la función sistólica y diastólica del ventrículo izquierdo (VI). Todos los estudios fueron interpretados por un cardiólogo experimentado en la técnica, sin conocer los resultados de la TC. Los pacientes que presentaban al menos alguno de los siguientes hallazgos fueron diagnosticados de disfunción del VD:
- 1.
Hipoquinesia del VD: contracción retrasada o asimétrica, generalmente en la base del ventrículo.
- 2.
Dilatación del VD: diámetro telediastólico > 30mm, o relación entre el diámetro telediastólico del VD y del VI ≥ 0,9 en vista apical de 4 cámaras.
Los enfermos que presentaban una presión arterial pulmonar sistólica (PAPS) > 40 mmHg10 fueron diagnosticados de HTP. La PAPS se derivó del gradiente de presión auriculoventricular derecho usando el pico de velocidad máxima de flujo tricúspideo regurgitante medido del doppler de onda continua, y la ecuación modificada de Bernoulli11. La presión en aurícula derecha se consideró igual a 5 o 10 mmHg, según la vena cava inferior se colapsase o no durante la inspiración, respectivamente12. El ecocardiografista no disponía de los resultados de la TnI a la hora de hacer la exploración.
Angiografía por tomografía computarizadaTodas las TC fueron realizadas dentro del plazo de 6 horas desde la llegada del paciente al servicio de Urgencias. Se administraron por vía intravenosa 100ml de contraste no iónico a una tasa de inyección de 2,5ml/s durante 40s. Se obtuvieron las imágenes en el mismo TC (Somatron PQ 2000S, Picker International, Cleveland, Ohio, USA). Cuando fue posible, la exploración se realizó durante una apnea de 32 segundos. Si los pacientes estaban disneicos, la TC helicoidal se realizó durante respiración superficial. Las imágenes se obtuvieron usando 125mA y 130kV. Se usó un desplazamiento de mesa de 5mm/s para explorar un volumen de 16cm en dirección cráneo-caudal (pitch de 1,5). Se empleó un tiempo de retardo de 20s, y se reconstruyeron imágenes solapadas cada 1,5mm, observadas con ventanas de pulmón y mediastino.
El TEP fue diagnosticado por el radiólogo de guardia, cuando se apreció un defecto de repleción intraluminal sugestivo de embolismo agudo. Para los propósitos de este estudio, las imágenes fueron revisadas retrospectivamente por un radiólogo experimentado, sin conocer los resultados del ecocardiograma ni de los niveles de TnI. Se obtuvo la relación entre el diámetro del VD y el VI (VD/VI) obteniendo la razón entre la anchura de las cavidades ventriculares derecha e izquierda valoradas en imágenes axiales obtenidas en el plano de la máxima distancia entre la pared libre del endocardio ventricular y el septo interventricular, perpendicular al eje longitudinal. Se consideró sugestiva de disfunción de VD la existencia de un índice VD/VI > 13. El diámetro de la arteria pulmonar principal (AP) se midió justo antes de la división en sus dos ramas principales. El índice de obstrucción vascular pulmonar se determinó de acuerdo con el sistema de Qanadli et al13. Brevemente, se consideran 10 arterias segmentarias en cada pulmón (3 en lóbulos superiores, 2 en lóbulo medio y língula y 5 en lóbulos inferiores). Se asigna una puntuación de 2 cuando existe un trombo totalmente oclusivo en una arteria segmentaria, y 1 cuando el trombo ocluye parcialmente la luz. A los trombos localizados en un nivel arterial más proximal se les asigna un valor igual al número de arterias segmentarias que se originan distalmente a dicho nivel, de modo que la máxima puntuación posible es 40. El porcentaje de obstrucción vascular se obtiene dividiendo la puntuación del paciente por la máxima puntuación posible y multiplicando por 10013.
Análisis estadísticoSe comprobó la distribución normal de los datos mediante el test de D’Agostino-Pearson. Los resultados se presentan, para la variables continuas, como media±desviación estándar (variables con distribución normal) o como mediana (rango intercuartil) (datos sin distribución normal). Las variables categóricas se presentan como porcentajes. Para las variables continuas, se realizó la comparación entre grupos mediante la prueba de la t de Student para datos no pareados, o mediante el test de la suma de rangos de Wilcoxon, según correspondiese. Se empleó la prueba de Chi-cuadrado para variables categóricas. La variable TnI se empleó tanto de forma continua como dicotomizada (elevada-no elevada). La correlación entre la TnI y los parámetros ecocardiográficos y radiológicos se realizó mediante el coeficiente de Spearman. Se realizó un análisis de sensibilidad y especificidad mediante curvas receptor-operador (ROC) para determinar la utilidad de los niveles de TnI para predecir la existencia de disfunción de VD o HTP. Se consideró significativo un valor de p < 0,05. Se empleó el programa estadístico MedCalc v 9.2.0.1.
ResultadosSe seleccionaron inicialmente 103 pacientes. Mediana de edad: 74 años (64,5-80,0). El 55% eran varones. Un enfermo falleció antes de poder hacer el ecocardiograma. Se encontró disfunción de VD en 25 (24,5%) pacientes e HTP aislada en 20 casos (19,6%). El valor de la mediana del índice de obstrucción vascular de Qanadli fue 43,75% (25-65). Todos los pacientes fueron tratados con anticoagulación, y en ningún caso se emplearon fibrinolíticos. Un paciente falleció de shock séptico y otro sufrió una recurrencia tromboembólica (trombosis venosa profunda) durante el período de seguimiento de 6 meses (las complicaciones tuvieron lugar a los 2 meses y al mes de su inclusión en el estudio, respectivamente).
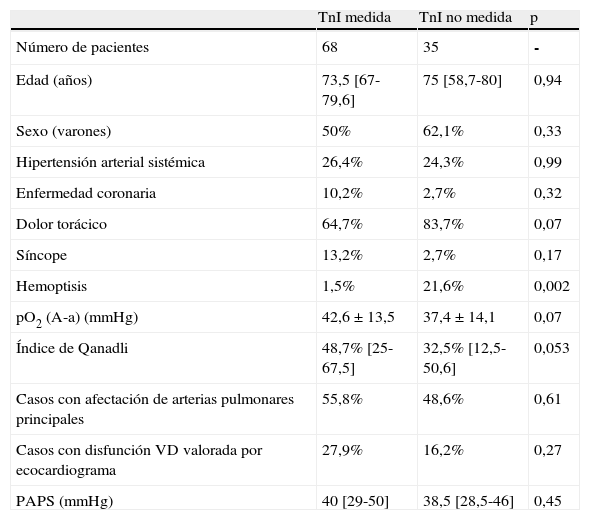
Se determinaron niveles de TnI en 68 pacientes (66%). La tabla 1 compara las características de estos pacientes con las de aquellos en que no se realizó esta medición. No se encontraron diferencias significativas entre ambos grupos, salvo en el hecho de que la hemoptisis fue más frecuente en los sujetos en que no se midió la TnI. Asimismo, existió una tendencia a un mayor grado de obstrucción vascular, que rozó la significación (p=0,053) en pacientes en los que se midió la TnI.
Diferencias entre pacientes en que se midió y no se midió la TnI.
| TnI medida | TnI no medida | p | |
| Número de pacientes | 68 | 35 | - |
| Edad (años) | 73,5 [67-79,6] | 75 [58,7-80] | 0,94 |
| Sexo (varones) | 50% | 62,1% | 0,33 |
| Hipertensión arterial sistémica | 26,4% | 24,3% | 0,99 |
| Enfermedad coronaria | 10,2% | 2,7% | 0,32 |
| Dolor torácico | 64,7% | 83,7% | 0,07 |
| Síncope | 13,2% | 2,7% | 0,17 |
| Hemoptisis | 1,5% | 21,6% | 0,002 |
| pO2 (A-a) (mmHg) | 42,6±13,5 | 37,4±14,1 | 0,07 |
| Índice de Qanadli | 48,7% [25-67,5] | 32,5% [12,5-50,6] | 0,053 |
| Casos con afectación de arterias pulmonares principales | 55,8% | 48,6% | 0,61 |
| Casos con disfunción VD valorada por ecocardiograma | 27,9% | 16,2% | 0,27 |
| PAPS (mmHg) | 40 [29-50] | 38,5 [28,5-46] | 0,45 |
Los resultados se expresan como media±DE o como mediana [RIQ], salvo que se indique otra cosa.
PAPS: presión arterial pulmonar sistólica.; pO2 (A-a): gradiente alvéolo-arterial de O2;. VD: ventrículo derecho.
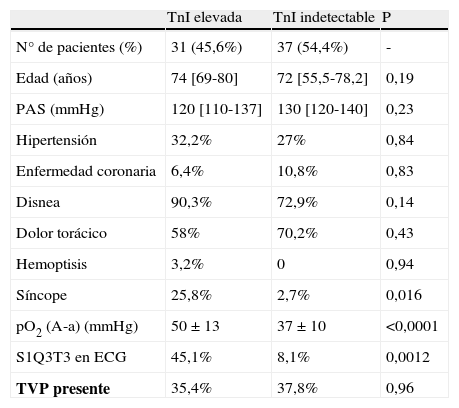
Cuando se determinó la TnI, esta se encontraba elevada en 31 casos (45,6%), con un valor de 0,21 ng/mL (0,09-0,35), y fue indetectable en 37 (54,4%). La tabla 2 muestra las características clínicas para pacientes con TnI elevada e indetectable. Los sujetos con TnI elevada presentaron con más frecuencia síncope y un patrón S1Q3T3 en el ECG. Asimismo, tenían un valor medio más elevado del gradiente alvéolo-arterial de oxígeno.
Comparación entre pacientes con TnI elevada e indetectable.
| TnI elevada | TnI indetectable | P | |
| N° de pacientes (%) | 31 (45,6%) | 37 (54,4%) | - |
| Edad (años) | 74 [69-80] | 72 [55,5-78,2] | 0,19 |
| PAS (mmHg) | 120 [110-137] | 130 [120-140] | 0,23 |
| Hipertensión | 32,2% | 27% | 0,84 |
| Enfermedad coronaria | 6,4% | 10,8% | 0,83 |
| Disnea | 90,3% | 72,9% | 0,14 |
| Dolor torácico | 58% | 70,2% | 0,43 |
| Hemoptisis | 3,2% | 0 | 0,94 |
| Síncope | 25,8% | 2,7% | 0,016 |
| pO2 (A-a) (mmHg) | 50±13 | 37±10 | <0,0001 |
| S1Q3T3 en ECG | 45,1% | 8,1% | 0,0012 |
| TVP presente | 35,4% | 37,8% | 0,96 |
Los resultados se expresan como media±DE o como mediana [RIQ], salvo que se indique otra cosa.
ECG: electrocardiograma; PAS: presión arterial sistólica; pO2 (A-a): gradiente alvéolo-arterial de O2; TVP: trombosis venosa profunda.
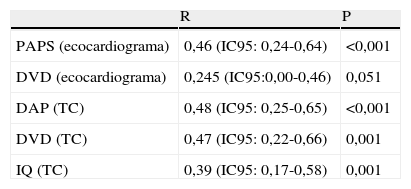
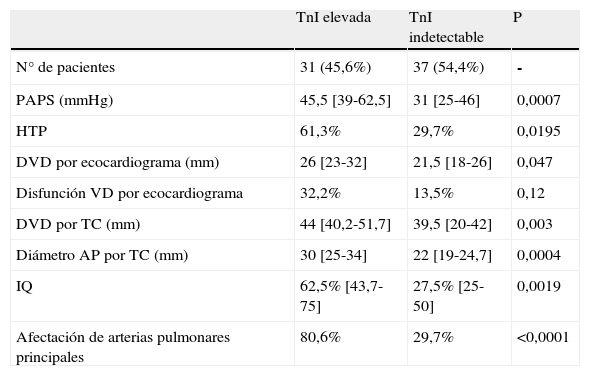
La tabla 3 muestra la correlación entre los valores de TnI y los parámetros ecocardiográficos y radiológicos. Se encontró una correlación significativa con la presión arterial pulmonar sistólica (p<0,001), el diámetro de la arteria pulmonar y del VD medidos por TC (p<0,001 y p=0,001, respectivamente) y el índice de Qanadli (p=0,001). En el caso del diámetro del VD por ecocardiograma «p» estaba en el límite de la significación: 0,051. La tabla 4 presenta las diferencias en variables ecocardiográficas y radiológicas en pacientes con TnI elevada e indetectable. Los casos con elevación de la TnI presentaban cifras más elevadas de PAPS, datos ecocardiográficos y radiológicos sugestivos de disfunción de VD, un mayor diámetro de la arteria pulmonar, un grado de obstrucción vascular pulmonar más severo, y mayor tendencia a presentar embolismos en las arterias pulmonares principales.
Correlación entre TnI y parámetros ecocardiográficos y radiológicos.
| R | P | |
| PAPS (ecocardiograma) | 0,46 (IC95: 0,24-0,64) | <0,001 |
| DVD (ecocardiograma) | 0,245 (IC95:0,00-0,46) | 0,051 |
| DAP (TC) | 0,48 (IC95: 0,25-0,65) | <0,001 |
| DVD (TC) | 0,47 (IC95: 0,22-0,66) | 0,001 |
| IQ (TC) | 0,39 (IC95: 0,17-0,58) | 0,001 |
DAP: diámetro de la arteria pulmonar principal; DVD: diámetro del ventrículo derecho; IQ: índice de Qanadli; PAPS: presión arterial pulmonar sistólica; TC: tomografia computarizada.
Comparación de parámetros ecocardiográficos y radiológicos entre pacientes con TnI elevada e indetectable.
| TnI elevada | TnI indetectable | P | |
| N° de pacientes | 31 (45,6%) | 37 (54,4%) | - |
| PAPS (mmHg) | 45,5 [39-62,5] | 31 [25-46] | 0,0007 |
| HTP | 61,3% | 29,7% | 0,0195 |
| DVD por ecocardiograma (mm) | 26 [23-32] | 21,5 [18-26] | 0,047 |
| Disfunción VD por ecocardiograma | 32,2% | 13,5% | 0,12 |
| DVD por TC (mm) | 44 [40,2-51,7] | 39,5 [20-42] | 0,003 |
| Diámetro AP por TC (mm) | 30 [25-34] | 22 [19-24,7] | 0,0004 |
| IQ | 62,5% [43,7-75] | 27,5% [25-50] | 0,0019 |
| Afectación de arterias pulmonares principales | 80,6% | 29,7% | <0,0001 |
AP: arteria pulmonar; DVD: diámetro del ventrículo derecho; HTP: hipertensión pulmonar por ecocardiograma; IQ: índice de Qanadli; PAPS: presión arterial pulmonar sistólica; TC: tomografia computarizada; VD: ventrículo derecho.
El área bajo la curva ROC para los valores de TnI y la presencia de HTP valorada mediante ecocardiograma fue de 0,62 (IC95: 0,51-0,74). El punto de corte límite para detección de la TnI (0,04 ng/mL) fue el que presentó mejor combinación de sensibilidad (S) y especificidad (E) para detectar HTP; S=60% (IC95: 40,6-77,3), E=78,1% (IC95: 60,0-90,7). El área bajo la curva para los valores de TnI y la presencia de disfunción de VD medida por ecocardiograma fue inferior; área bajo la curva: 0,56 (IC95: 0,43-0,67). Un punto de corte para la TnI de 0,07 ng/mL mostró la mejor combinación de S y E para detectar disfunción de VD; S=47,4% (IC95: 24,5-71,1), E=69,4% (54,6-81,7).
DiscusiónEn este estudio de pacientes hemodinámicamente estables con TEP, se ha hallado una buena correlación entre la elevación de la TnI y la existencia de datos de disfunción VD y de HTP en el ecocardiograma y en la TC. Diversos artículos previos han confirmado la relación entre la elevación de troponinas cardíacas y la presencia de disfunción de VD5–7,14–19. También se ha encontrado una asociación entre la elevación de troponinas y un mayor grado de obstrucción vascular7,20. Sin embargo, relativamente pocos de estos estudios se han centrado en pacientes sin hipotensión sistémica14,17–19. Nuestro trabajo confirma que en los pacientes que se presentan sin inestabilidad hemodinámica hay una relación entre la elevación de la TnI y variables que pueden asociarse a un peor curso clínico2,3. Otros autores han encontrando una asociación entre la elevación de troponinas (TnI o troponina-T) y la aparición de efectos adversos o complicaciones, como mortalidad, necesidad de soporte inotrópico o trombolisis, o bien recurrencia de embolismos5,16,21,22. La incidencia de efectos adversos o complicaciones en nuestra serie fue muy baja, por lo que nuestro estudio no tiene suficiente poder estadístico para valorar si la elevación de TnI tiene valor pronóstico independiente.
Cuando analizamos si la TnI podría emplearse para detectar pacientes con hipertensión pulmonar valorada mediante ecocardiograma, encontramos que el límite inferior del intervalo de confianza al 95% para el área bajo la curva ROC era superior a 0,50, lo que indica que esta medición tiene valor diagnóstico en este sentido. Este hallazgo es interesante desde el punto de vista clínico, puesto que la aparición de HTP tras un TEP es una complicación seria, cuya historia natural es mal conocida. El disponer de un marcador sencillo para seleccionar qué pacientes deben ser evaluados mediante técnicas complementarias más sofisticadas (v.g. ecocardiograma) sería, por lo tanto, de gran utilidad. Sin embargo, el área bajo la curva fue demasiado bajo para encontrar un punto de corte con una adecuada combinación de sensibilidad y especificidad. Serían necesarios estudios más extensos para valorar adecuadamente su valor a este respecto. También hay que destacar que los valores de TnI no tuvieron utilidad para predecir claramente la existencia de disfunción de VD medida por ecocardiograma, como puede verse por los valores del área bajo la curva ROC correspondiente.
En concordancia con estos hallazgos, se ha encontrado que los sujetos con niveles elevados de TnI tienen un perfil clínico diferenciado, sugestivo de un embolismo más severo. Los pacientes con TnI elevada tuvieron con más frecuencia síncope y un patrón S1Q3T3 en el ECG, indicativo de sobrecarga del VD. Además, tenían un valor más elevado del gradiente alvéolo-arterial de oxígeno.
Existen ciertas limitaciones metodológicas del presente trabajo, la principal de las cuales es su carácter de estudio post hoc. Debido al diseño del mismo, no puede excluirse un sesgo de selección, dado que la determinación de la TnI quedó a criterio del facultativo de Urgencias, y es posible que esta se hubiese realizado en casos percibidos como más graves, o con sintomatología poco sugestiva de TEP. Aunque la determinación de TnI se realizó en un porcentaje relativamente alto de casos de la serie, la tendencia hacia un mayor valor del índice de Qanadli en estos pacientes sugiere que este análisis se realizó, de hecho, en casos con embolismo más extenso. Por otro lado, no se excluyó de forma sistemática la existencia de una enfermedad coronaria, un trastorno que puede elevar los valores de TnI. Sin embargo, todos los pacientes tenían un TEP confirmado, y los factores de riesgo para enfermedad coronaria evaluados (v.g. edad más elevada, sexo masculino, HTA, coronariopatía conocida) no eran significativamente diferentes en pacientes con TnI elevada. Por ello, pensamos que la alteración de este parámetro no estaba relacionada con la presencia de enfermedad coronaria oculta. Otra limitación es que sólo se obtuvo una muestra de sangre para la determinación de los niveles de TnI, en vez de realizarse determinaciones seriadas. Sin embargo, Konstantinides et al5 demostraron que los niveles más altos de TnI en el TEP se obtienen dentro de las primeras 4 horas después de la sospecha clínica de embolismo, y la mayor parte de nuestros pacientes acudieron al servicio de Urgencias dentro de este límite de tiempo, por lo que es improbable que se hayan producido falsos negativos para el resultado de la TnI por este motivo. Finalmente, existió una demora entre la determinación de los niveles de TnI y la realización de la ecocardiografía. Es previsible que la correlación entre la TnI y los hallazgos ecocardiográficos hubiese mejorado de haberse evitado este retraso.
En conclusión, los resultados de nuestro trabajo sugieren una relación entre una enfermedad más grave, con mayor riesgo de disfunción de VD y de HTP, entre aquellos pacientes con TEP sin hipotensión sistémica que presentan niveles aumentados de TnI. Debe considerarse el realizarse de forma sistemática esta medición en los pacientes con embolismo pulmonar que sean valorados en un servicio de Urgencias, aunque debido al diseño de este estudio, estos resultados han de considerarse preliminares, y deberían confirmarse con estudios prospectivos posteriores.
Conflictos de interésLos autores declaran no tener ningún conflicto de interés.
El aumento de troponina I en suero en parece ser un marcador de disfunción del ventrículo derecho y afectación vascular en pacientes con TEP no seleccionados. Sin embargo no es conocido su papel en los pacientes con TEP hemodinámicamente estables.
¿Qué aporta este estudio?En los pacientes con TEP sin complicaciones hemodinámicas, el aumento de troponina I, se asoció con un perfil clínico más grave y se correlacionó con los datos de disfunción ventricular ecocardiográficos y radiológicos, así como con un mayor grado de obstrucción vascular. Su determinación rutinaria pudiera ser útil en este grupo de enfermos.
Los editores