La hiperglucemia es una observación frecuente en el síndrome coronario agudo (SCA). Hemos analizado la relación existente entre la hiperglucemia al ingreso y el pronóstico de los pacientes que ha sufrido un SCA.
Material y métodosEstudio prospectivo de 455 pacientes con SCA con y sin elevación del segmento ST de alto riesgo (criterios de la ACA/AHA). Dividimos la muestra según la mediana de la glucemia al ingreso en < 139mg/dl y ≥ 139mg/dl, y observamos variables analíticas, electrocardiográficas, ecocardiográficas y epidemiológicas. Mediante un análisis de riesgos proporcionales de Cox se analizó su relación con la mortalidad como variable principal en los siguientes seis meses al evento.
ResultadosLa edad media fue de 64,3±12,7 años, el 80,4% eran varones y el 21,8% habían sido diagnosticados de diabetes. La glucemia media al ingreso fue de 163±72mg/dL. Un total de 47 pacientes fallecieron (10,3%). La glucemia media de los que fallecieron fue de 190±79mg/dl frente a 160±70mg/dl en los supervivientes (p=0,003). Aquellos que presentaban al ingreso hiperglucemia (≥ 139mg/dL) tuvieron una mayor mortalidad (Hazard ratio [HR]=2,98; intervalo de confianza [IC] 95%: 1,06-8,4; p=0,039). La edad avanzada, el sexo masculino, la disfunción ventricular y el descenso inicial de la presión arterial también mostraron relación independiente con la mortalidad.
ConclusionesLa hiperglucemia al ingreso ≥ 139mg/dl en pacientes con SCA se asocia a un mayor riesgo de fallecer en los próximos seis meses, independientemente del antecedente de diabetes y otros factores de riesgo conocidos.
Hyperglycemia is a frequent observation in the acute coronary syndrome. We analyzed the relationship between hyperglycemia on admission and patients with acute coronary syndrome.
Material and methodsProspective study of 455 patients with acute coronary syndrome with and without elevation of ST segment with high risk according to ACA/AHA criteria. We divided the sample according to the median glycemia on admission into <139mg/dl and ≥139mg/dl. We studied the analytic, electrocardiography, echocardiography and epidemiologic variables. Using the Cox Proportional Hazard Model, we analyzed their relationship with the mortality as principal variable during a six-month period after the acute coronary syndrome.
ResultsMean age was 64.3±12.7 years, 80.4% were male and 21.8% had been diagnosed with diabetes. Mean glycemia on admission was 163.3±71.8mg/dl. Forty-seven patients died (10.3%), Mean glycemia of those who had died was 189.8±78.8mg/dl compared to 160.3±70.4mg/dl in the survival group (P=0.003). Patients with hyperglycemia on admission ≥139mg/dl had higher mortality, hazard ratio (HR)=2.98 (confidence interval [CI 95%]: 1.06-8.4; P=0.039). Elderly patients, being a male, having ventricular dysfunction and initial decrease of blood pressure also showed an independent relationship with mortality.
ConclusionsHyperglycemia on admission ≥139mg/dl in acute coronary syndrome patients is associated with a higher risk of death in the following six months, independently of diabetes or other risk factors known.
La diabetes mellitus (DM) es un síndrome caracterizado por trastornos metabólicos generalizados donde la hiperglucemia crónica es el factor dominante y el endotelio es el órgano diana por excelencia. Su prevalencia en España oscila alrededor del 10%. En el año 2025 se estima que habrá entre 300 y 380 millones de pacientes con DM tipo 2 en todo el mundo1,2.
La enfermedad arteriosclerótica, sobre todo a nivel coronario es la principal causa de morbimortalidad y hasta un 80% de los pacientes con DM fallecerán por esta causa3.
La detección de hiperglucemia es frecuente en pacientes que ingresan con SCA en probable relación con la liberación de hormonas contrarreguladoras (catecolaminas, glucagón, cortisol y hormona de crecimiento), derivadas del estrés que acompaña al evento coronario. Diversos estudios en pacientes con SCA han observado una relación entre la aparición y severidad de la hiperglucemia y el incremento de la morbimortalidad4–6, con independencia de tener un diagnóstico previo de DM7–10. La relación entre la hiperglucemia y el pronóstico del SCA no está bien definida. La hiperglucemia podría ser simplemente un marcador de riesgo, indicando mayor severidad de la enfermedad de base y por ello, un peor pronóstico. No obstante, también podría ser un auténtico factor de riesgo para la mala evolución del SCA, ya que la hiperglucemia se ha relacionado con la producción de arritmias por alargamiento del intervalo QT11 con la depresión en la fracción de eyección12 o con el incremento del tamaño del infarto por fenómeno de no reflow13. La hiperglucemia además amplifica el sustrato inflamatorio y facilita la activación y agregación plaquetaria favoreciendo la disfunción endotelial y la trombosis coronaria14.
En este trabajo hemos pretendido confirmar la importancia pronóstica de la hiperglucemia al ingreso sobre la evolución del SCA de alto riesgo con o sin elevación del segmento ST, independientemente del antecedente de DM, y responder a la pregunta de si la hiperglucemia al ingreso se relaciona con el pronóstico de los pacientes que sufren un SCA independientemente de otros factores conocidos.
PacientesDiseñoEstudio analítico de cohortes prospectivo.
PacientesCriterios de inclusiónPacientes ingresados consecutivamente en nuestro hospital durante el período comprendido entre enero de 2006 y diciembre de 2007 con diagnóstico de SCA de alto riesgo, tanto con elevación como sin elevación del segmento ST, según los criterios de la ACA/AHA (American College of Cardiology/American Heart Association)15,16. Los pacientes recibieron el tratamiento necesario para su proceso patológico siguiendo las recomendaciones de las guías de las anteriores sociedades científicas.
Criterios de exclusiónPresencia de neoplasia maligna de órgano sólido o hematológica, síndrome febril o sepsis en el momento del estudio, enfermedades autoinmunes o inflamatorias, insuficiencia renal crónica en estadio 5 según las guías K/DOQI 2002 de la National Kidney Foundation17 o falta de información en las variables analizadas. Se excluyeron 31 de los 486 pacientes inicialmente seleccionados, por lo que la muestra final analizada fue de 455 pacientes.
Variables del estudioVariables clínicasEdad, sexo, antecedentes personales recogidos en la historia clínica previa o al ingreso (hipertensión arterial, DM, dislipemia, tabaquismo, insuficiencia cardiaca, infarto agudo de miocardio) frecuencia cardiaca, presión arterial sistólica, presión arterial diastólica y presión de pulso. Se realizó estratificación de riesgo mediante la escala GRACE, en bajo, medio y alto riesgo.
Variables analíticasGlucemia, creatinina (con estimación del filtrado glomerular mediante la fórmula del estudio MDRD-417), recuento leucocitario, fibrinógeno, creatincinasa (CK) y/o fracción MB de creatincinasa (CK-MB), y troponina I. Las variables bioquímicas se obtuvieron con los métodos específicos del sistema Synchron Lx20pro al ingreso en las dos primeras horas tras la entrada al hospital.
ElectrocardiogramaLos pacientes con SCA se clasificaron según las características del segmento ST en tres grupos: normal, descendido o elevado. Se documentó la aparición de arritmias cardiacas durante la evolución.
EcocardiogramaSe determinó la fracción de eyección del ventrículo izquierdo de todos los pacientes durante el ingreso y se clasificó como normal, depresión ligera, depresión moderada o depresión severa.
Definición de eventos y seguimientoEl evento principal analizado fue la mortalidad por cualquier causa. El período de seguimiento se limitó a seis meses desde el momento del ingreso. Los datos fueron recogidos mediante historia clínica y/o contacto telefónico con el paciente o sus familiares. En los 455 pacientes se pudieron recoger los datos necesarios para el estudio.
Análisis estadísticoLas variables continuas fueron expresadas como media±desviación estándar y las variables cualitativas como distribución de frecuencias. La comparación de variables cuantitativas entre grupos, en caso de seguir una distribución normal se realizó con el test de t de Student para muestras independientes; en caso de no seguir una distribución normal se empleó el test no paramétrico U. de Mann-Whitney. Las variables discretas se compararon mediante la prueba de la Chi cuadrado o el test exacto de Fisher.
La glucemia como variable independiente principal del estudio se clasificó en dos grupos a partir de su mediana: < 139mg/dl y ≥ 139mg/dl. La representación gráfica de la supervivencia acumulada para cada categoría de glucemia se modeló mediante curvas de Kaplan-Meier, mientras que la comparación entre dichas categorías se realizó con el estadístico de Log-rank. Para determinar el papel independiente de la glucemia al ingreso en la predicción de mortalidad se realizó un análisis de riesgos proporcionales de Cox. Los coeficientes estimados fueron expresados como Hazard ratio (HR) con sus respectivos intervalos de confianza del 95% (IC 95%).
En el análisis multivariante se incluyeron las variables que en el análisis univariante presentaron una p<0,05 y aquellas variables que a pesar de no alcanzar una p<0,05 se consideraron clínicamente significativas. La determinación final de los factores pronósticos independientes de mortalidad a los 6 meses de la presentación del SCA se realizó con procedimiento de exclusión secuencial. La significación de cada variable, ajustada para las restantes, se valoró mediante la prueba de razón de verosimilitud: a mayor valor de χ cuadrado mayor poder predictivo.
Los valores se consideraron significativos para p<0,05. El programa estadístico utilizado fue SPSS 12.0.
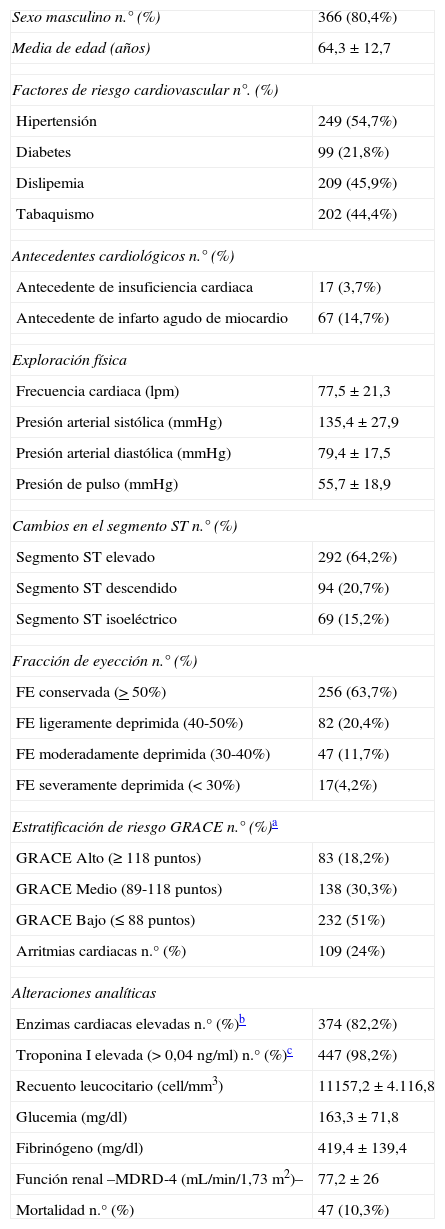
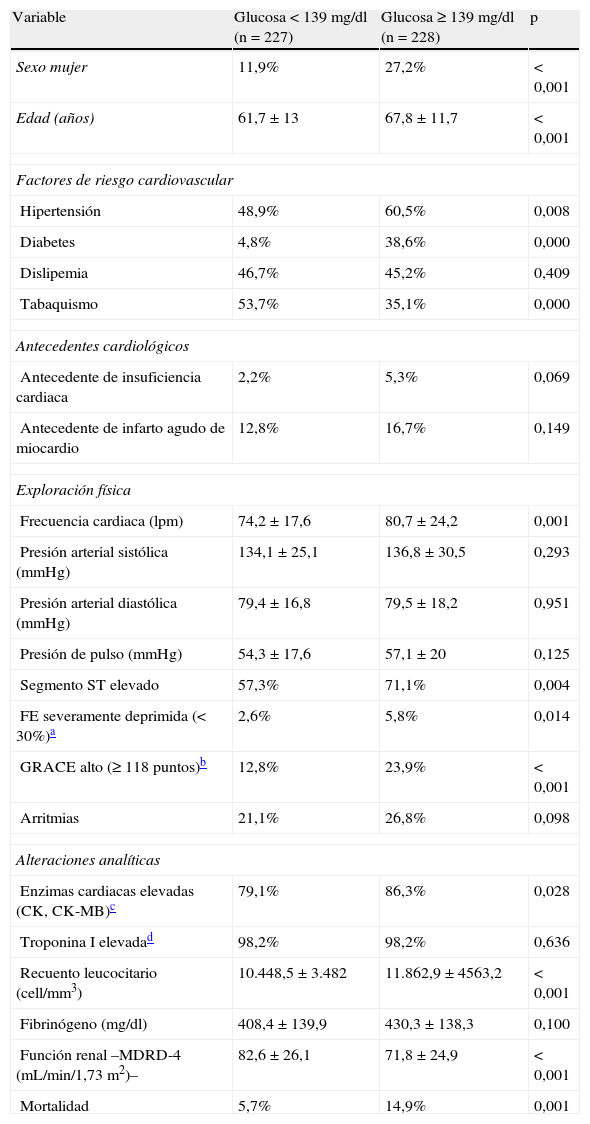
ResultadosCaracterísticas de la muestraLas características basales de los 455 pacientes con SCA incluidos en el estudio se muestran en la tabla 1. La glucemia media al ingreso fue de 163,3±71,8mg/dl con un máximo de 522mg/dl y un mínimo de 43mg/dl. Los pacientes con hiperglucemia al ingreso (≥ 139mg/dL) eran con mayor frecuencia del sexo femenino, tenían una edad más avanzada y una mayor prevalencia de antecedentes de hipertensión arterial y DM. Por el contrario, la prevalencia de hiperglucemia fue inferior en los fumadores. La presencia de hiperglucemia se asoció a una frecuencia cardiaca más elevada, a un mayor riesgo de SCA con elevación del segmento ST, a una menor fracción de eyección, a un riesgo más elevado (escala GRACE) y a una mayor incidencia de arritmias. Además hubo una relación significativa con un mayor recuento leucocitario al ingreso y con un menor filtrado glomerular calculado (tabla 2) lo que concuerda con los resultados de otros trabajos18.
Características basales de la muestra
| Sexo masculino n.° (%) | 366 (80,4%) |
| Media de edad (años) | 64,3±12,7 |
| Factores de riesgo cardiovascular n°. (%) | |
| Hipertensión | 249 (54,7%) |
| Diabetes | 99 (21,8%) |
| Dislipemia | 209 (45,9%) |
| Tabaquismo | 202 (44,4%) |
| Antecedentes cardiológicos n.° (%) | |
| Antecedente de insuficiencia cardiaca | 17 (3,7%) |
| Antecedente de infarto agudo de miocardio | 67 (14,7%) |
| Exploración física | |
| Frecuencia cardiaca (lpm) | 77,5±21,3 |
| Presión arterial sistólica (mmHg) | 135,4±27,9 |
| Presión arterial diastólica (mmHg) | 79,4±17,5 |
| Presión de pulso (mmHg) | 55,7±18,9 |
| Cambios en el segmento ST n.° (%) | |
| Segmento ST elevado | 292 (64,2%) |
| Segmento ST descendido | 94 (20,7%) |
| Segmento ST isoeléctrico | 69 (15,2%) |
| Fracción de eyección n.° (%) | |
| FE conservada (> 50%) | 256 (63,7%) |
| FE ligeramente deprimida (40-50%) | 82 (20,4%) |
| FE moderadamente deprimida (30-40%) | 47 (11,7%) |
| FE severamente deprimida (< 30%) | 17(4,2%) |
| Estratificación de riesgo GRACE n.° (%)a | |
| GRACE Alto (≥ 118 puntos) | 83 (18,2%) |
| GRACE Medio (89-118 puntos) | 138 (30,3%) |
| GRACE Bajo (≤ 88 puntos) | 232 (51%) |
| Arritmias cardiacas n.° (%) | 109 (24%) |
| Alteraciones analíticas | |
| Enzimas cardiacas elevadas n.° (%)b | 374 (82,2%) |
| Troponina I elevada (> 0,04 ng/ml) n.° (%)c | 447 (98,2%) |
| Recuento leucocitario (cell/mm3) | 11157,2±4.116,8 |
| Glucemia (mg/dl) | 163,3±71,8 |
| Fibrinógeno (mg/dl) | 419,4±139,4 |
| Función renal –MDRD-4 (mL/min/1,73 m2)– | 77,2±26 |
| Mortalidad n.° (%) | 47 (10,3%) |
Relación de la hiperglucemia con otras variables
| Variable | Glucosa < 139 mg/dl (n=227) | Glucosa ≥ 139 mg/dl (n=228) | p |
| Sexo mujer | 11,9% | 27,2% | < 0,001 |
| Edad (años) | 61,7±13 | 67,8±11,7 | < 0,001 |
| Factores de riesgo cardiovascular | |||
| Hipertensión | 48,9% | 60,5% | 0,008 |
| Diabetes | 4,8% | 38,6% | 0,000 |
| Dislipemia | 46,7% | 45,2% | 0,409 |
| Tabaquismo | 53,7% | 35,1% | 0,000 |
| Antecedentes cardiológicos | |||
| Antecedente de insuficiencia cardiaca | 2,2% | 5,3% | 0,069 |
| Antecedente de infarto agudo de miocardio | 12,8% | 16,7% | 0,149 |
| Exploración física | |||
| Frecuencia cardiaca (lpm) | 74,2±17,6 | 80,7±24,2 | 0,001 |
| Presión arterial sistólica (mmHg) | 134,1±25,1 | 136,8±30,5 | 0,293 |
| Presión arterial diastólica (mmHg) | 79,4±16,8 | 79,5±18,2 | 0,951 |
| Presión de pulso (mmHg) | 54,3±17,6 | 57,1±20 | 0,125 |
| Segmento ST elevado | 57,3% | 71,1% | 0,004 |
| FE severamente deprimida (< 30%)a | 2,6% | 5,8% | 0,014 |
| GRACE alto (≥ 118 puntos)b | 12,8% | 23,9% | < 0,001 |
| Arritmias | 21,1% | 26,8% | 0,098 |
| Alteraciones analíticas | |||
| Enzimas cardiacas elevadas (CK, CK-MB)c | 79,1% | 86,3% | 0,028 |
| Troponina I elevadad | 98,2% | 98,2% | 0,636 |
| Recuento leucocitario (cell/mm3) | 10.448,5±3.482 | 11.862,9±4563,2 | < 0,001 |
| Fibrinógeno (mg/dl) | 408,4±139,9 | 430,3±138,3 | 0,100 |
| Función renal –MDRD-4 (mL/min/1,73 m2)– | 82,6±26,1 | 71,8±24,9 | < 0,001 |
| Mortalidad | 5,7% | 14,9% | 0,001 |
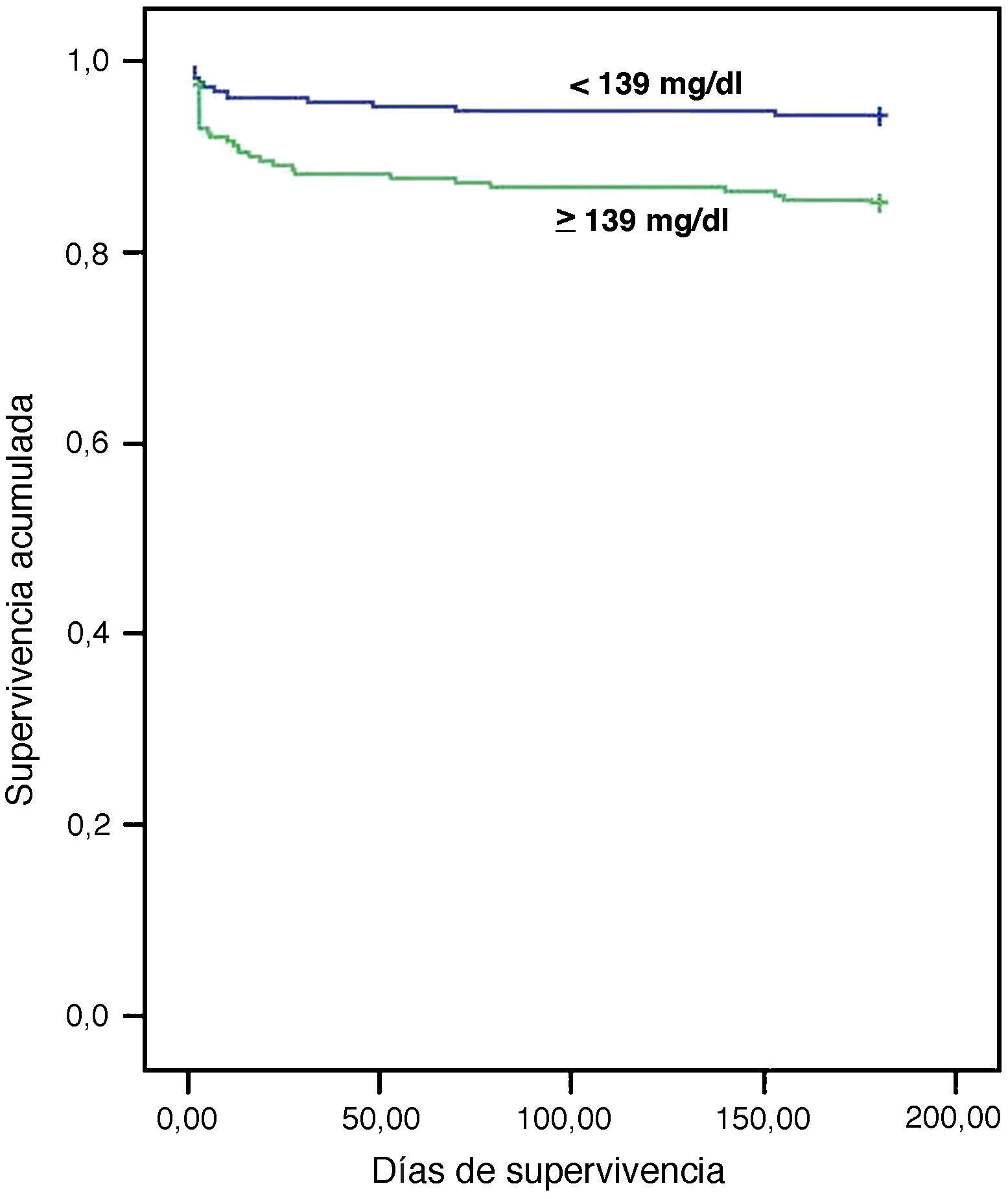
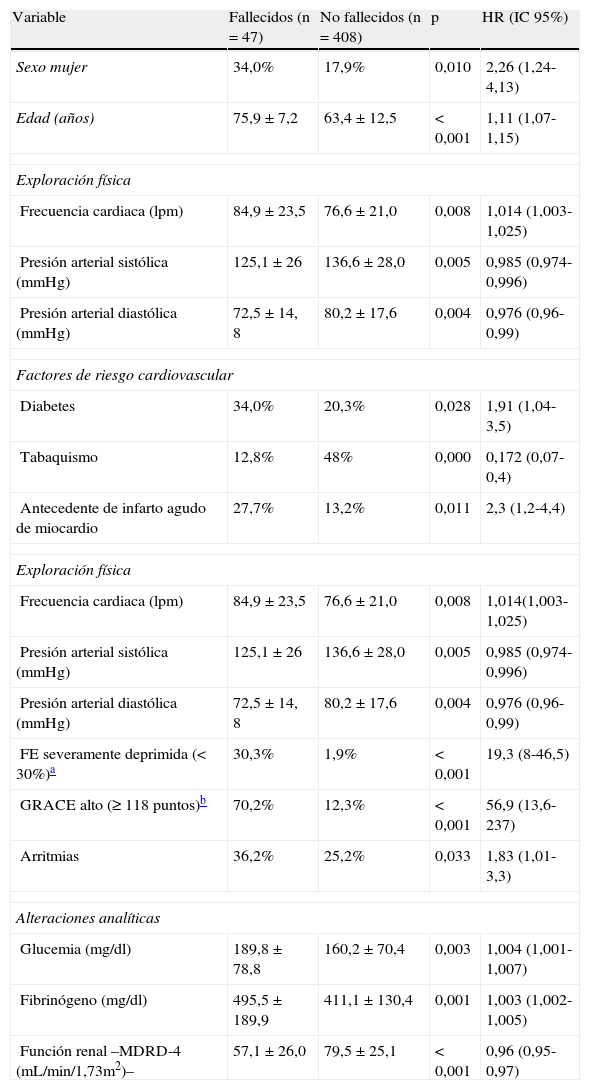
La supervivencia media en los 6 meses siguientes al SCA fue de 165±49 días (mediana 180 días; rango: 1-180 días). Se registraron 47 fallecimientos (10,3%); las causas más frecuentes fueron: shock cardiogénico (68,1%), seguido de rotura cardiaca (8,5%) y de fibrilación ventricular no controlada (2,1%). Las variables relacionadas con la mortalidad están recogidas en la tabla 3. En el grupo de fallecidos la glucemia media fue de 190±79mg/dl frente a 160±71mg/dl en el de no fallecidos (p=0,003). Otros predictores de mortalidad fueron el sexo femenino, la edad, las constantes medidas al ingreso (incremento de frecuencia cardiaca y descenso de presión arterial sistólica y diastólica), los antecedentes de ausencia de tabaquismo y presencia de DM e infarto previo, la hiperfibrinogenemia, el descenso del filtrado glomerular, la fracción de eyección severamente deprimida, la presencia de arritmias y la pertenencia al grupo de alto riesgo según la escala GRACE.
Variables significativamente predictoras de mortalidad a seis meses. Análisis univariado
| Variable | Fallecidos (n=47) | No fallecidos (n=408) | p | HR (IC 95%) |
| Sexo mujer | 34,0% | 17,9% | 0,010 | 2,26 (1,24-4,13) |
| Edad (años) | 75,9±7,2 | 63,4±12,5 | < 0,001 | 1,11 (1,07-1,15) |
| Exploración física | ||||
| Frecuencia cardiaca (lpm) | 84,9±23,5 | 76,6±21,0 | 0,008 | 1,014 (1,003-1,025) |
| Presión arterial sistólica (mmHg) | 125,1±26 | 136,6±28,0 | 0,005 | 0,985 (0,974-0,996) |
| Presión arterial diastólica (mmHg) | 72,5±14, 8 | 80,2±17,6 | 0,004 | 0,976 (0,96-0,99) |
| Factores de riesgo cardiovascular | ||||
| Diabetes | 34,0% | 20,3% | 0,028 | 1,91 (1,04-3,5) |
| Tabaquismo | 12,8% | 48% | 0,000 | 0,172 (0,07-0,4) |
| Antecedente de infarto agudo de miocardio | 27,7% | 13,2% | 0,011 | 2,3 (1,2-4,4) |
| Exploración física | ||||
| Frecuencia cardiaca (lpm) | 84,9±23,5 | 76,6±21,0 | 0,008 | 1,014(1,003-1,025) |
| Presión arterial sistólica (mmHg) | 125,1±26 | 136,6±28,0 | 0,005 | 0,985 (0,974-0,996) |
| Presión arterial diastólica (mmHg) | 72,5±14, 8 | 80,2±17,6 | 0,004 | 0,976 (0,96-0,99) |
| FE severamente deprimida (< 30%)a | 30,3% | 1,9% | < 0,001 | 19,3 (8-46,5) |
| GRACE alto (≥ 118 puntos)b | 70,2% | 12,3% | < 0,001 | 56,9 (13,6-237) |
| Arritmias | 36,2% | 25,2% | 0,033 | 1,83 (1,01-3,3) |
| Alteraciones analíticas | ||||
| Glucemia (mg/dl) | 189,8±78,8 | 160,2±70,4 | 0,003 | 1,004 (1,001-1,007) |
| Fibrinógeno (mg/dl) | 495,5±189,9 | 411,1±130,4 | 0,001 | 1,003 (1,002-1,005) |
| Función renal –MDRD-4 (mL/min/1,73m2)– | 57,1±26,0 | 79,5±25,1 | < 0,001 | 0,96 (0,95-0,97) |
En la curva de Kaplan-Meier se observa la menor supervivencia de los pacientes con hiperglucemia en el momento del ingreso (fig. 1). La presencia de hiperglucemia incrementó de modo significativo la mortalidad (14,9 vs 5,7%) con un HR=2,7; IC 95%: 1,4-5,2; p=0,002). En análisis multivariante (ajustado para edad, sexo, antecedentes de tabaquismo, DM o infarto previo, frecuencia cardiaca y presión arterial sistólica al ingreso, filtrado glomerular, niveles de leucocitos y fibrinógeno, morfología del segmento ST, fracción de eyección y gravedad según la clasificación de GRACE), la hiperglucemia también fue un predictor significativo de mortalidad (HR=2,98; IC 95%: 1,06-8,4; p=0,039).
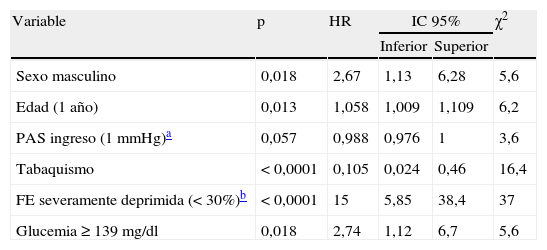
El mejor modelo predictivo de mortalidad tras la aplicación de procedimiento de exclusión secuencial fue el formado por las variables recogidas en la tabla 4, listadas según su poder predictivo. El principal factor predictivo de mortalidad fue la depresión severa de la fracción de eyección. La presencia de hiperglucemia al ingreso también fue un predictor independiente de mortalidad.
Variables predictoras de mortalidad a los seis meses. Análisis multivariado y regresión de Cox
| Variable | p | HR | IC 95% | χ2 | |
| Inferior | Superior | ||||
| Sexo masculino | 0,018 | 2,67 | 1,13 | 6,28 | 5,6 |
| Edad (1 año) | 0,013 | 1,058 | 1,009 | 1,109 | 6,2 |
| PAS ingreso (1 mmHg)a | 0,057 | 0,988 | 0,976 | 1 | 3,6 |
| Tabaquismo | < 0,0001 | 0,105 | 0,024 | 0,46 | 16,4 |
| FE severamente deprimida (< 30%)b | < 0,0001 | 15 | 5,85 | 38,4 | 37 |
| Glucemia ≥ 139 mg/dl | 0,018 | 2,74 | 1,12 | 6,7 | 5,6 |
En nuestro trabajo hemos confirmado que la hiperglucemia al ingreso es un factor pronóstico negativo en la evolución de los pacientes con SCA. Además su poder predictivo es independiente de otros factores pronósticos y de la existencia de un diagnóstico previo de DM.
Según nuestros resultados, el 50% de los pacientes presentaron glucemias al ingreso ≥ 139mg/dL, a pesar de que tan solo el 21,8% tenían DM conocida. Estos datos son equivalentes a los de otros trabajos donde también se ha constatado que la hiperglucemia aguda es un fenómeno común en el SCA19. A pesar de haberse comprobado su asociación con un peor pronóstico, tanto a corto como a largo plazo8, la hiperglucemia ha sido infravalorada y deficientemente tratada. En la muestra recogida podemos ver que los pacientes que fallecían tenían al ingreso cifras más altas de glucemia y que la presencia de cifras de glucemia superiores a la mediana prácticamente triplicaban el riesgo de mortalidad.
Parece que la hiperglucemia no sólo es un marcador, sino también un mediador, en la aparición de eventos cardiovasculares adversos y de mortalidad. En este trabajo hallamos una clara asociación entre hiperglucemia al ingreso, elevación de marcadores inflamatorios (leucocitosis) y mayor prevalencia de reconocidos factores pronósticos negativos en la evolución del SCA (la edad más avanzada, la estratificación de alto riesgo según la escala GRACE, los antecedentes de DM, la presencia al ingreso de mayor frecuencia cardiaca y de mayor prevalencia de elevación del segmento ST, la fracción de eyección más reducida y el menor filtrado glomerular); por el contrario, la proporción de fumadores activos era inferior en los pacientes con hiperglucemia. A pesar de la diferencia entre los grupos, el ajuste multivariante no atenuó el impacto pronóstico perjudicial de la hiperglucemia.
Nuestros datos apoyan la hipótesis de que la hiperglucemia al ingreso puede ejercer un daño cardiovascular durante el SCA. En los últimos años se han identificado diversos mecanismos responsables que podrían justificar estos resultados. La hiperglucemia induce un incremento de la respuesta inflamatoria y del estrés oxidativo generando aniones superóxido a nivel mitocondrial. Éstos promueven lesión, disfunción y apoptosis de células endoteliales a través de mediadores secundarios o de la transcripción de diferentes factores20. Además Monnier L et al21 observaron que el daño inducido por la hiperglucemia a través del estrés oxidativo es mayor en las fluctuaciones agudas que en un estado de hiperglucemia mantenida, por lo que la toxicidad podría ser mayor en pacientes con hiperglucemia de estrés que en diabéticos que mantienen valores permanentemente elevados22. De hecho, en nuestro trabajo el antecedente de DM conocida antes del SCA no fue predictivo de mortalidad en análisis multivariante.
La hiperglucemia aguda produce una situación de insulinopenia relativa lo cual induce lipolisis y la liberación de ácidos grasos libres, cuya oxidación también genera aniones superóxido. Además, estos ácidos grasos oxidados dificultan el transporte de glucosa al interior de la célula miocárdica a través del transportador GLUT-4, y por tanto, reducen el sustrato energético de la misma. Teniendo en cuenta que la necesidad de oxígeno por molécula de adenosín trifosfato (ATP) es mayor en la oxidación de ácidos grasos que en la de glucosa, finalmente se genera un estado de mayor demanda de oxígeno para la obtención de energía, lo que agrava el contexto de isquemia aguda23,24. Shivu GN et al25 demostraron en pacientes jóvenes con DM 1 de menos de 5 años de evolución y sin complicaciones microvasculares previas, alteraciones en los mecanismos de obtención de energía miocárdicos, medidos a través de una disminución del ratio fosfocreatina/γ-ATP; esta alteración estaría relacionada con el desarrollo de la disfunción contráctil que justificaría la aparición de insuficiencia cardiaca. El peor pronóstico del SCA podría pues justificarse por la profunda crisis metabólica inducida por la hiperglucemia.
Otros factores predictivos de mal pronóstico fueron de forma no sorprendente, la edad avanzada, el sexo masculino, la disfunción ventricular y el descenso inicial de la presión arterial. Más difícil de explicar fue el factor protector del tabaquismo (aunque hay que tener en cuenta que solo recogimos el tabaquismo activo, no los ex-fumadores) y del sexo femenino (especialmente teniendo en cuenta que en análisis univariante el riesgo era superior en las mujeres, aunque el limitado tamaño de la muestra generó una marcada desproporción entre distintos factores de riesgo).
Aunque está por confirmar definitivamente el beneficio del tratamiento intensivo de la hiperglucemia en el contexto del SCA, el análisis de datos secundarios ha comprobado el descenso de la mortalidad a los 6 meses en los pacientes con glucemias por debajo de 140mg/dl, independientemente del tratamiento a que fueron asignados26. Estos datos reforzarían las observaciones realizadas en nuestro medio.
Como limitaciones del estudio debemos mencionar el restringido número de pacientes y el no haber recogido cifras de glucemia durante el ingreso. No obstante, las cifras de glucemia en el momento del ingreso y durante el mismo son igualmente predictivas27. La determinación de la hemoglobina glicosilada hubiera sido interesante para discriminar si los pacientes con hiperglucemia al ingreso, considerados no diabáticos, padecían o no diabetes antes del ingreso. La ventaja de nuestro trabajo fue que conseguimos ajustar el análisis multivariante para las principales variables que podrían haber mediado la asociación entre hiperglucemia y mortalidad.
Los resultados que se derivan de este trabajo apoyan una relación directa entre la hiperglucemia al ingreso de un evento coronario agudo y la mortalidad. Por lo tanto, parece razonable tratar de restablecer lo antes posible la normoglucemia en estos pacientes, para conseguir una evolución más favorable e incrementar la supervivencia tras un SCA. Quedan por identificar nuevos mecanismos responsables, demostrar la seguridad y efectividad de un control intensivo de la glucemia sobre el pronóstico del SCA especialmente cuando evoluciona a insuficiencia cardíaca28 y definir nuevos objetivos terapéuticos, tanto en pacientes diabéticos como en no diabéticos que sufren un evento coronario agudo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El pronóstico de los pacientes con síndrome coronario agudo es muy variable y depende de multitud de factores. La relación entre hiperglucemia al ingreso y mortalidad no ha sido establecida en nuestro medio.
¿Qué aporta este estudio?En pacientes con síndrome coronario agudo el aumento de la glucemia al ingreso (≥ 139mg/dL) se asoció de forma independiente de otros factores a una mayor mortalidad a los 6 meses.
Los editores