La COVID-19 es una infección causada por un virus, el SARS-CoV-2, que puede causar complicaciones graves o fatales en pacientes de alto riesgo. Aunque es raro, podemos observar varios casos de traqueobronquitis necrosante que causa obstrucción de las vías respiratorias, con materiales necróticos y hemorrágicos que obstruyen la tráquea y los bronquios.
Este problema ya se ha descrito en infecciones causadas por el virus influenza H1N1, infecciones bacterianas o enfermedades como la artritis reumatoide o la colitis ulcerosa, asociándose con la formación de coágulos sanguíneos bronquiales, a la hipersecreción bronquial o la presencia de con infección pulmonar bacteriana1,2. Dichos coágulos provocan una obstrucción severa de la luz bronquial, presentando un aumento de la presión en la vía aérea con imposibilidad para la ventilación, siendo preciso, en muchos casos, el cambio urgente del tubo endotraqueal.
Esta complicación, que consideramos que puede influir en el pronóstico del paciente, lleva aparejada un incremento en el riesgo de contagio por parte del personal sanitario: es uno de los procedimientos catalogados como de mayor riesgo de transmisión vírica desde los pacientes hacia el personal sanitario, junto con la broncoscopia, aerosolterapia, nebulización y aspiración de secreciones. El objetivo de nuestro estudio es analizar el pronóstico de los pacientes con COVID-19 que han sufrido algún episodio de obstrucción del tubo endotraqueal que precisó su recambio.
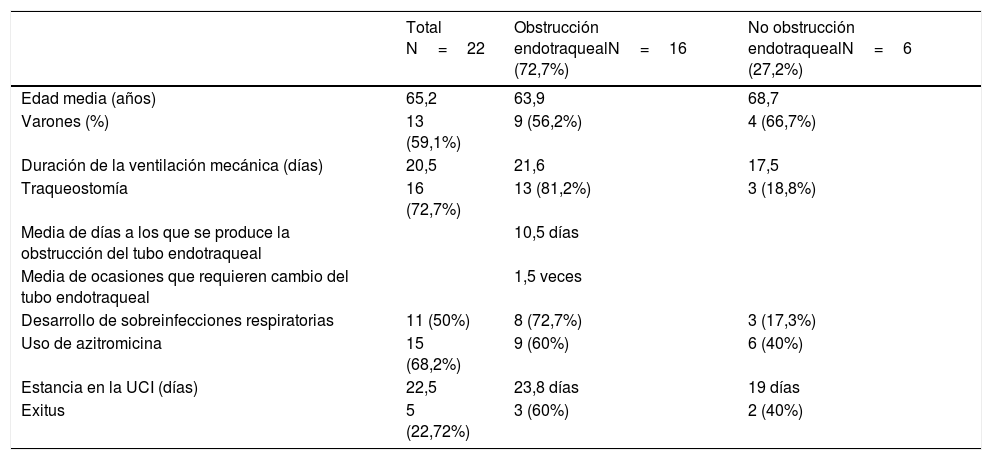
Durante el período de febrero a abril de 2020 ingresaron en nuestra UCI 26 pacientes: 22 (84,7%) requirieron de ventilación mecánica invasiva (tabla 1) y, de estos, 16 (72,7%) presentaron al menos un episodio de obstrucción del tubo endotraqueal que precisó cambio. Además, ninguno de esos incidentes se produjo antes del séptimo día de estar con ventilación mecánica, siendo la media del día de aparición de 10,5 días. Algunos pacientes requirieron, incluso, el cambio del tubo en más de una ocasión, con una media de 1,46 veces.
Diferencias entre los pacientes con COVID-19 según presenten obstrucción del tubo endotraqueal por traqueobronquitis necrosante
| Total N=22 | Obstrucción endotraquealN=16 (72,7%) | No obstrucción endotraquealN=6 (27,2%) | |
|---|---|---|---|
| Edad media (años) | 65,2 | 63,9 | 68,7 |
| Varones (%) | 13 (59,1%) | 9 (56,2%) | 4 (66,7%) |
| Duración de la ventilación mecánica (días) | 20,5 | 21,6 | 17,5 |
| Traqueostomía | 16 (72,7%) | 13 (81,2%) | 3 (18,8%) |
| Media de días a los que se produce la obstrucción del tubo endotraqueal | 10,5 días | ||
| Media de ocasiones que requieren cambio del tubo endotraqueal | 1,5 veces | ||
| Desarrollo de sobreinfecciones respiratorias | 11 (50%) | 8 (72,7%) | 3 (17,3%) |
| Uso de azitromicina | 15 (68,2%) | 9 (60%) | 6 (40%) |
| Estancia en la UCI (días) | 22,5 | 23,8 días | 19 días |
| Exitus | 5 (22,72%) | 3 (60%) | 2 (40%) |
UCI: unidad de cuidados intensivos.
Si comparamos a los pacientes que sufrieron obstrucción endotraqueal y cambio de tubo (a los que vamos a agrupar en el primer grupo) con aquellos que no lo necesitaron (el segundo grupo), podemos observar que existen diferencias significativas en los días que precisaron de ventilación mecánica (21,6 vs. 17,5 días), por lo que requirieron un número mayor de traqueotomías para proceder al weaning de la ventilación mecánica (81,2 vs. 18,7%).
Con respecto a la sobreinfección respiratoria como complicación durante su ingreso, 11 pacientes la desarrollaron, de los cuales 8 (72,7%) eran de los que presentaron obstrucción del tubo endotraqueal.
En relación con el tratamiento recibido, hay que destacar que el 100% de los pacientes que no presentaron obstrucción recibió tratamiento con azitromicina, a diferencia de los del primer grupo, solo el 56,2%.
Por último, fallecieron 5 pacientes: 3 (60%) del primer grupo, proporción mayor al segundo que no sufrió obstrucción.
Nuestra experiencia con los pacientes diagnosticados de neumonía por COVID-19 es que presentan una elevada frecuencia de traqueobronquitis necrosante, a partir de la primera de semana de ventilación mecánica, causando una obstrucción súbita del tubo endotraqueal que requiere recambio inmediato del mismo por la hipoxemia y la incapacidad para la ventilación de los pacientes.
Está descrito en esta enfermedad un aumento de la respuesta inmune, con una migración de las citoquinas proinflamatorias a nivel generalizado, apreciándose a nivel pulmonar un aumento de los depósitos de fibrina debido a una desregulación entre los sistemas de coagulación y la fibrinólisis3. Esto conlleva un problema a la hora del manejo por parte del personal sanitario que puede afectar a su bioseguridad al requerir de intervención inmediata. En otras infecciones, en el examen histopatológico de la tráquea y muestras bronquiales se ha demostrado infiltración mononuclear en la mucosa y submucosa, con descamación del epitelio bronquial, acompañado de congestión, hemorragia y necrosis a nivel traqueobronquial4,5.
Habría que estudiar la relación protectiva del uso de la azitromicina en este problema asociado a la COVID-19, por su efecto antiinflamatorio e inmunomodulador, que también se ha utilizado en otras entidades clínicas6,7.