Introducción
La presencia de enfermedad arterial periférica (EAP) supone un riesgo muy elevado para el desarrollo de enfermedad cardiovascular (ECV) y conlleva la aplicación de un tratamiento intensivo que prevenga la progresión de la enfermedad arteriosclerótica 1-7.
En la práctica clínica, la presencia de EAP está infravalorada por el limitado valor predictivo de las manifestaciones clínicas (aproximadamente, el 50% de los casos son asintomáticos) y la escasa percepción que el médico clínico tiene de la misma 8,9. La medida del índice tobillo-brazo (ITB) es una técnica fácilmente aplicable en la atención convencional de Medicina Interna, con una alta sensibilidad y especificidad en la detección de EAP, y con una estrecha correlación con el pronóstico vital del paciente 10-13. Su implementación en la práctica clínica permite una mejor estratificación del riesgo del enfermo con el consiguiente beneficio clínico derivado de un mejor manejo del mismo.
La EAP presenta una alta prevalencia en pacientes con riesgo vascular elevado 8,9. En determinadas poblaciones, como en los pacientes mayores de 75 años, su frecuencia es superior al 20% 14. En España, según datos obtenidos en la primera fase del Estudio Epidemiológico sobre Isquemia Crónica de Miembros Inferiores (Estudio ESTIME) realizado sobre población general española de ambos sexos mayores de 55 años, la prevalencia encontrada ha sido de un 8,5%, el 10,2% en varones y el 6,3% en mujeres (M. Cairols, comunicación personal). Cuando se consideran otras subpoblaciones de riesgo cardiovascular moderado-alto, la prevalencia aumenta considerablemente, siendo con frecuencia superior al 20% 9,10. A este respecto, es de destacar que los individuos diabéticos presentan un incremento del riesgo relativo de 4 veces frente a los no diabéticos 15, habiéndose comunicado prevalencias de EAP de un 29% en diabéticos mayores de 50 años 8.
Son escasos los trabajos que han estudiado la prevalencia de EAP en pacientes con síndrome metabólico (SDM). Este síndrome se ha asociado a un alto riesgo cardiovascular 16-19, sin embargo, las distintas escalas de estratificación de riesgo suelen infravalorarlo en estos pacientes cuando no presentan diabetes mellitus. Olijhoek et al 16 encuentran una alta prevalencia de un ITB bajo en pacientes con SDM y ECV, e incluso en pacientes con SDM en prevención primaria. Existe al menos un estudio en nuestro país en el que en pacientes mayores de 60 años con SDM, sin diabetes y sin ECV conocida presentan una prevalencia de ITB patológico del 7,3% 19.
El objetivo del presente trabajo es estimar la prevalencia de un ITB patológico en pacientes asintomáticos con SDM de medio y alto riesgo cardiovascular, atendidos en consultas externas de Medicina Interna e identificar los factores asociados con ello.
Pacientes y métodos
Los participantes en el estudio MERITO eran sujetos de ambos sexos entre 50 y 85 años, atendidos en las consultas externas de los Servicios de Medicina Interna de la red sanitaria pública española. A cada investigador se le solicitó que determinara el ITB a 20 sujetos atendidos consecutivamente en la consulta, 10 diabéticos tipo 2 y 10 sujetos sin diabetes con un riesgo de mortalidad cardiovascular ≥ 3% en los próximos 10 años según la ecuación del proyecto SCORE 20. Fueron excluidos aquellos individuos con un diagnóstico previo de enfermedad vascular en cualquier territorio, coronario, cerebral o arterial periférico, o que se encontraran en estudio por sospecha del mismo. Para el presente análisis sólo se consideraron los pacientes que cumpliendo los requisitos previos cumplían criterios de SDM de acuerdo al Adult Treatment Panel III (ATP III) 21.
A los participantes se les realizó una historia clínica y una exploración física que incluía la medición del peso, talla, perímetro de cintura y presión arterial (PA) en sedestación. La medida de la cintura se realizó con una cinta métrica, estando el sujeto en bipedestación, relajado, tras espiración ligera y vistiendo únicamente ropa interior. La medición se realizó en la línea media entre el reborde inferior de la parrilla costal y el superior de la cresta ilíaca. Se interpretó como obesidad abdominal un valor > 102 cm en varones y > 88 cm en mujeres.
Se realizó una analítica sanguínea y de orina donde se determinó la concentración plasmática de glucosa, creatinina, lípidos y lipoproteínas mediante métodos enzimáticos colorimétricos. Se consideró hipertenso a todo paciente con una cifra tensional ≥ 140/90 mmHg o ≥ 130/80 mmHg en los pacientes diabéticos.
La presencia de albuminuria se evaluó mediante uno de los siguientes métodos: índice albúmina/creatinina en una muestra aislada de orina (36,5%), cuantificación de la excreción urinaria de albúmina (EUA) en una determinación de orina de 24 horas (54,8%) o cuantificación de la EUA en orina minutada (8,6%). Se consideró microalbuminuria un cociente albúmina/creatinina entre 30 mg/g y 299 mg/g (ambos incluidos), o una EUA en orina de 24 horas entre 30 mg/24 horas y 299 mg/24 horas (ambos incluidos) o una EUA en orina minutada entre 20 y 199 µg/min (ambos incluidos). Adicionalmente, se consideró proteinuria si superaban los límites señalados previamente.
El diagnóstico de diabetes se estableció si existía referencia en la historia clínica o si el paciente se encontraba en tratamiento con insulina o antidiabéticos orales.
Se calculó el riesgo absoluto de ECV en base a la tabla para países de bajo riesgo del programa SCORE (se consideró la tabla de colesterol total). Se definen cuatro niveles de riesgo cardiovascular: bajo (valor de SCORE < 3), medio (valor de SCORE 3-4), alto (valor de SCORE 5-10) y muy alto (valor de SCORE ≥ 10).
Todos los sujetos contestaron al Cuestionario de Edimburgo de arteriopatía periférica.
El ITB se determinó con un eco-doppler portátil bidireccional de 8 MHz y un esfigmomanómetro de mercurio calibrado. Se midió la PA sistólica (PAS) en la arteria tibial posterior y pedia de ambos miembros inferiores y en la arteria braquial de ambos miembros superiores. El valor del ITB para cada uno de los miembros inferiores fue el resultado de dividir la mayor PAS obtenida en cada miembro inferior, tibial posterior o pedia, por la PAS mayor de cualquiera de los miembros superiores. El valor del miembro con un menor ITB fue el utilizado para cada paciente. Se consideró bajo un ITB < 0,9. Ante el significado incierto de un ITB > 1,4 se excluyeron los sujetos que cumplían este criterio.
Todos los participantes dieron su consentimiento informado. El estudio fue aprobado por el Comité de Ética e Investigación Clínica del Hospital Ramón y Cajal de Madrid.
Estudio estadístico
Las variables cuantitativas se presentan como media (desviación estándar) y las cualitativas como porcentaje. Las comparaciones entre las variables cuantitativas se realizaron mediante la prueba de la t de Student y las de las variables cualitativas mediante la prueba de la Chi-cuadrado. Para evaluar los factores asociados con un ITB bajo (variable dependiente) se utilizó un modelo de regresión logística múltiple, usando como variables independientes la edad, el sexo, el índice de masa corporal (IMC), el tabaquismo, la presencia de hipertensión arterial (HTA), la diabetes, el perímetro de cintura y las concentraciones de colesterol ligado a lipoproteínas de baja densidad (c-LDL), colesterol ligado a lipoproteínas de alta densidad (c-HDL) y triglicéridos, las cuales fueron introducidas en el modelo por pasos sucesivos hacia adelante. Los análisis estadísticos se realizaron utilizando el programa SAS® 8.2.
Resultados
Participaron en el estudio 1.607 sujetos reclutados en 96 servicios de Medicina Interna de la red pública nacional. Dieciocho de ellos tuvieron un ITB > 1,4 y fueron retirados del estudio.
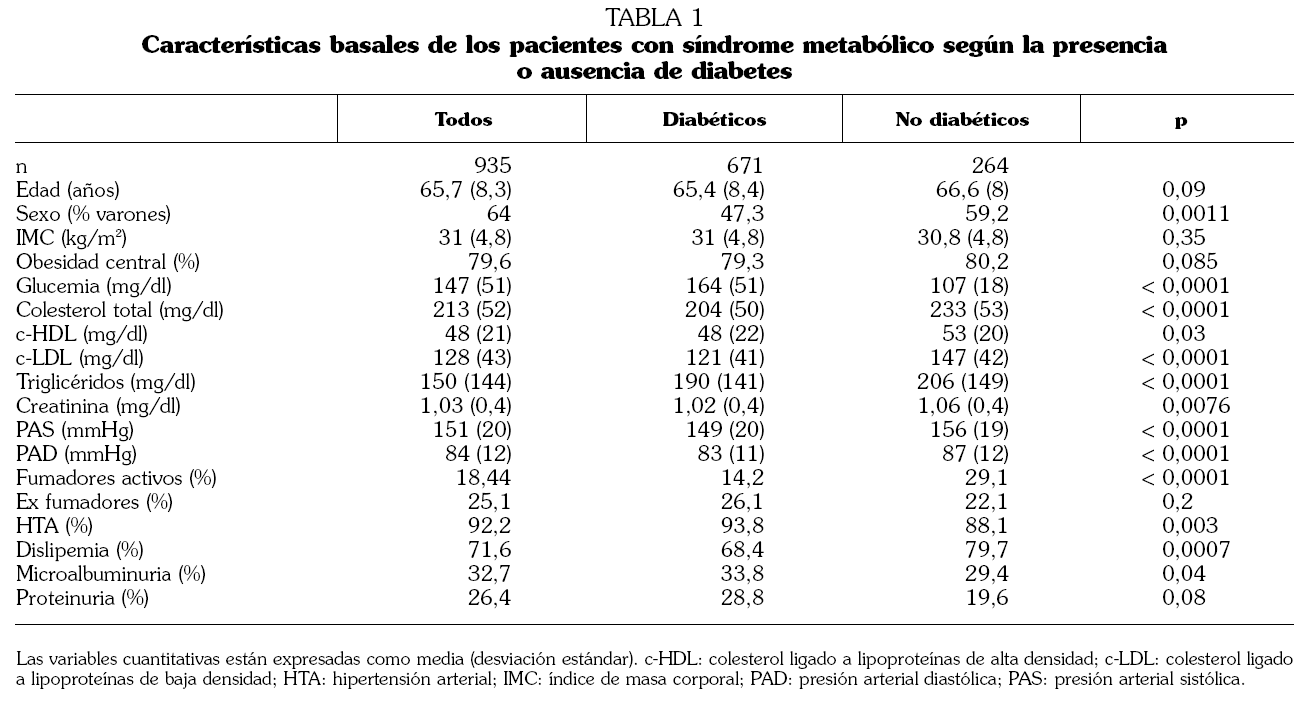
Tras la verificación de todos los criterios de inclusión, fueron analizados 1.519 sujetos, de los que 935 (61,5%) cumplían criterios de SDM y fueron los considerados en el presente trabajo. Su edad media era de 65,8 (8,4) años, el 51% varones. Un 71,9% eran diabéticos. El tiempo medio transcurrido desde el diagnóstico de la diabetes fue de 9,6 (8,1) años. Con respecto a su riesgo absoluto, se pudo calcular en 916 sujetos correspondiendo a bajo riesgo 121 (13%), riesgo medio 329 (36%), alto riesgo 329 (36%) y muy alto riesgo 137 (15%). Todos los pacientes con un SCORE < 3 fueron diabéticos. El número de componentes del SDM que presentaban fue de tres en el 57,2%, cuatro en el 33,9% y cinco en el 8,78%.
Las características basales de los pacientes con SDM según la presencia o ausencia de diabetes se muestran en la tabla 1. Los diabéticos eran con mas frecuencia mujeres, no fumadores e hipertensos, y presentaban un valor menor de colesterol total, c-LDL, triglicéridos, creatinina, así como menores valores medios de PAS y PA diastólica (PAD).
Un 14,4% de los participantes presentaba síntomas de claudicación intermitente evaluados por el Cuestionario de Edimburgo, no existiendo diferencias en esta proporción en función del sexo, la presencia o no de diabetes o el número de componentes del SDM.
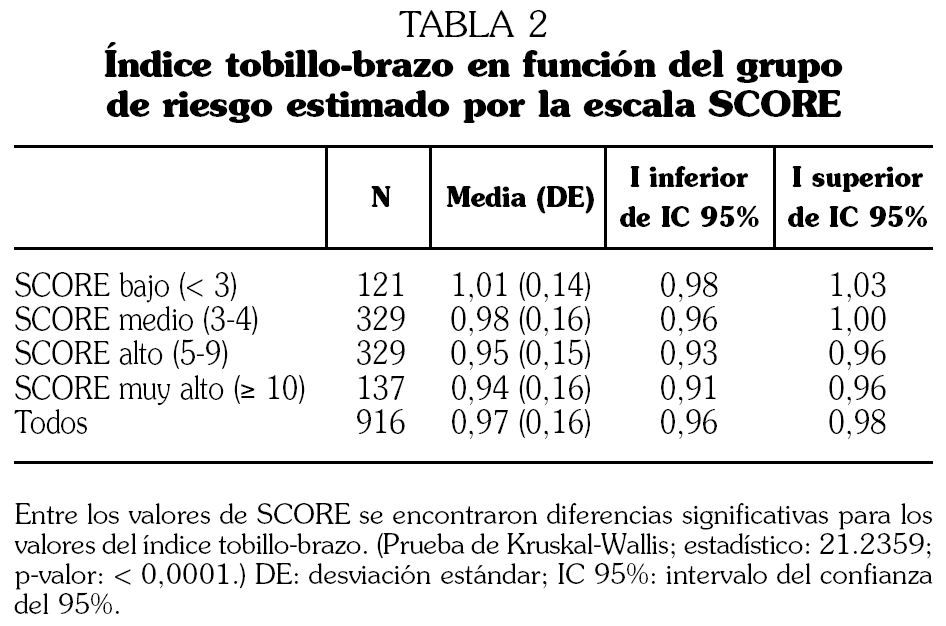
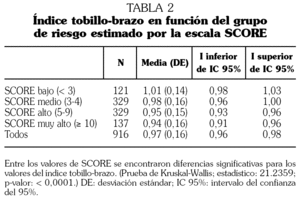
En todos los pacientes con SDM incluidos el ITB medio fue de 0,97 (intervalo de confianza [IC] 95%: 0,96-0,98). Los valores medios del ITB no mostraron diferencias significativas dependiendo de la presencia o ausencia de diabetes (0,97 [0,15] frente a 0,95 [0,16]; p > 0,05) o del número de componentes del SDM (0,96 [0,16] en los sujetos con tres criterios frente a 0,96 [0,15] en los de cuatro criterios frente a 0,97 [0,14] en los que cumplían cinco criterios), siendo, sin embargo, significativamente más bajo a medida que se incrementaba la puntuación del SCORE (tabla 2), y en los pacientes sintomáticos con respecto a los asintomáticos (0,84 [0,18] frente a 0,99 [0,14]; p < 0,001).
La prevalencia de un ITB < 0,9 fue del 27,7% (IC 95%: 24,8-30,5, p0,12), no encontrándose diferencias significativas entre los sujetos con o sin diabetes mellitus, el 26,8% (IC 95%: 23,4-30,1) y el 29,9% (IC 95%: 24-35,4 respectivamente, p =0,34). Tampoco se encontraron diferencias en la prevalencia de ITB patológico dependiendo del número de criterios de SDM que presentaban (el 28,6% frente al 26,76% frente al 28,9% en los sujetos con tres, cuatro o cinco criterios, respectivamente). Sí existían diferencias dependiendo de la presencia o no de síntomas de claudicación intermitente (el 62,9% frente al 21,9%, respectivamente [p < 0,001]).
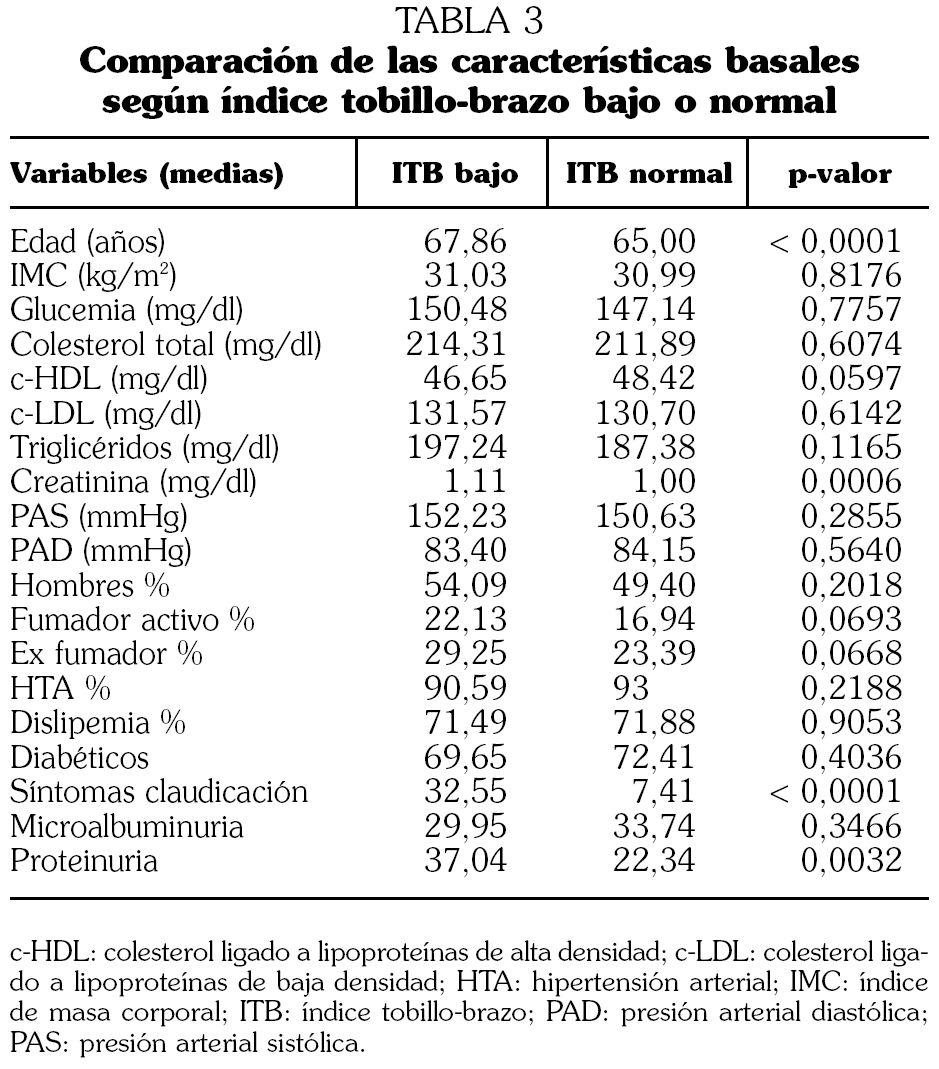
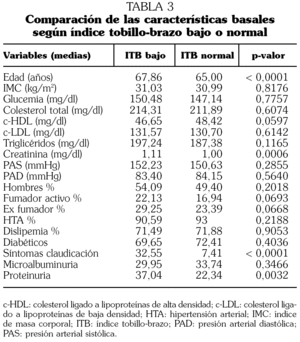
Las características clínicas de los participantes con SDM en función de si presentaban o no un ITB bajo pueden observarse en la tabla 3. Los sujetos con un ITB bajo tenían una edad, una concentración de creatinina sérica y una prevalencia de proteinuria significativamente mayores, no existiendo diferencias en el resto de las variables analizadas.
Se realizó un análisis multivariante para evaluar los factores que se asociaban con un ITB bajo. Las variables incluidas en el modelo fueron: edad, sexo, IMC, tabaquismo, HTA, diabetes, perímetro abdominal, c-LDL, c-HDL y triglicéridos. Los únicos factores que continuaron asociándose con la presencia de un ITB patológico fueron la edad (odds ratio [OR]: 1,07; IC 95%: 1,04-1,09, p < 0,0001) y el tabaquismo activo (OR: 1,45; IC 95%: 1,10-1,92, p = 0,008).
Discusión
En el presente estudio se demuestra que la prevalencia de EAP estimada por un ITB disminuido es significativamente elevada en pacientes con SDM. Uno de cada cuatro sujetos incluidos presentaba esta alteración, alertando sobre el alto riesgo de estos pacientes habitualmente atendidos en consultas externas de Medicina Interna. Estos datos no son contradictorios con los obtenidos en el único estudio que ha evaluado previamente esta asociación y que se estima en un 7,3% 19. En este estudio los participantes incluidos eran sujetos asintomáticos sin diabetes, que acudían por cualquier motivo a su centro de salud y que tenían un perfil de riesgo mucho más favorable.
La elevada prevalencia de un ITB patológico en pacientes con SDM encontrada en nuestro estudio no es sorprendente si se tiene en cuenta el elevado riesgo vascular atribuido a este síndrome en distintas publicaciones 16-19 y que subrayan el hecho de que las actuales escalas recomendadas para la estratificación del riesgo, como la de Framingham o la del SCORE, lo infravaloran en esta población.
Es interesante el hallazgo de una prevalencia similar de un ITB bajo, independientemente de la presencia o no de diabetes. Este hecho puede ser explicado por la forma de seleccionar a los pacientes. En este estudio se requería incluir sujetos de alto riesgo, bien por ser diabéticos o por tener una puntuación de SCORE mayor del 3%. Esto ha motivado que los participantes no diabéticos tengan una mayor puntuación de SCORE y, por tanto, un perfil de riesgo mucho más desfavorable. Este hecho, junto al tiempo medio de evolución desde el diagnóstico de la diabetes (9,6 años), indica que probablemente se hayan seleccionado diabéticos de no muy alto riesgo o, lo que es más probable, no diabéticos de muy alto riesgo. Por otro lado, no hay que olvidar el alto porcentaje de pacientes con SDM que sin cumplir criterios de diabetes mellitus lo cumplirían si se realizara una sobrecarga oral de glucosa. Datos recientes realizados en Unidades de Hipertensión en España han puesto en evidencia cómo sólo un 30,7% de los hipertensos no presentan una alteración del metabolismo hidrocarbonado tras realizar una sobrecarga oral de glucosa 22. Este dato es importante si consideramos que el 88% de nuestros pacientes incluidos, no diabéticos, eran hipertensos. Sea cual sea la razón es interesante resaltar que muy probablemente en la práctica clínica habitual estamos infravalorando el riesgo de los pacientes no diabéticos cuando los comparamos con el de los diabéticos y que, tal y como defienden algunos autores 23, no siempre deberían ser considerados como equivalentes de cardiopatía isquémica.
Los hallazgos de nuestro estudio muestran cómo la probabilidad de tener un ITB disminuido aumenta al incrementarse la puntuación de riesgo del paciente, independientemente de que sean o no diabéticos. Los hallazgos del análisis multivariante muestran, al igual que otros estudios, que la edad y el tabaquismo activo son los dos predictores de riesgo de EAP más importantes. En este sentido recordar que en el estudio ARIC 24 los mejores predictores fueron el tabaquismo, la hipertrigliceridemia y la existencia previa de enfermedad coronaria, aspecto este último que en nuestro estudio era un criterio de exclusión. El hallazgo de una mayor prevalencia de ITB patológico, de hasta cuatro veces, en los pacientes que contestaron afirmativamente al Cuestionario de Edimburgo era esperable. Este tipo de evaluación, sin embargo, no suele realizarse rutinariamente en la valoración de los pacientes con riesgo vascular y su sensibilidad es muy inferior a la del ITB 25.
Los hallazgos del presente estudio refuerzan la idea de que los pacientes con SDM son sujetos de alto riesgo, en los que si no se busca la existencia de enfermedad vascular subclínica puede haber una infraestimación importante de su riesgo. Este hecho tiene una gran importancia si consideramos que la presencia de un ITB patológico ubica al sujeto en una situación de prevención secundaria con unos objetivos terapéuticos más ambiciosos. Es por ello que consideramos necesaria la realización de pruebas incruentas y no costosas, como el ITB, en pacientes con SDM que tengan al menos un riesgo moderado, independientemente de que sean o no diabéticos.
Agradecimientos
Este estudio ha sido financiado a través de una beca de investigación de Bristol-Myers Squibb.
Investigadores del estudio MERITO 1
P. Abizanda Soler, Albacete. A. Acosta Socorro, Las Palmas de Gran Canaria. J. Ampuero Ampuero, Córdoba. O. Arámburu Bodas, Sevilla. C. Argüello Martín, Arriondas. A. Baamonde Carrasco, El Bierzo. J. M. Baucells Azcona, Barcelona. M. Beltrán Salvador, Castellón de la Plana. J. L. Bianchi Llaves, Algeciras. J. C. Blázquez Encinar, Alicante. P. Burillo Fuertes, Alcañiz. M. Cabre Roure, Mataró. J. M. Calbo Mayo, Albacete. E. Calderón Sandubete, Sevilla. L. Caminal Montero, Asturias. R. Cañizares Navarro, Alicante. F. Carrasco Miras, Huercal-Overa. J. Cebollada del Hoyo, Huesca. J. M. Cepeda Rodrigo, Orihuela. F. Civeira Murillo, Zaragoza. L. Comas Montgall, Vic. P. Conthe Gutiérrez, Madrid. A. Costo Campoamor, Cáceres. J. I. Cuende Melero, Palencia. A. de la Peña Fernández, Palma de Mallorca. J. del Valle Gutiérrez, Madrid. F. Diosdado Fernández, Jerez de la Frontera. F. Diz Lois Martínez, A Coruña. C. Dueñas Gutiérrez, Burgos. O. Fernández Álvarez, Ourense. I. Fernández Galante, Valladolid. F. Fernández Monras, Barcelona. J. Fernández Pardo, Murcia. J. L. Fernández Reyes, Jaén. J. Ferrando Vela, Zaragoza. E. M. Ferreira Pasos, Segovia. P. Férriz Moreno, Elda. M. J. Forner Giner, Valencia. F. Fuentes López, Córdoba. J. D. García Díaz, Alcalá de Henares. F. García Iglesias, Madrid. I. García Polo, Madrid. V. Giner Galván, Valencia. D. Godoy Rocatí, Valencia. P. González Blanco, Don Benito. J. J. González Igual, Barbastro. E. González Sarmiento, Valladolid. J. L. Griera Borras, Sevilla. A. Grilo Reina, Sevilla. J. L. Hernández Hernández, Santander. P. Horcajo Aranda, Guadalajara. E. Iranzo Gómez, Valencia. M. Jiménez Pascual, Murcia. J. Lapaza Andueza, San Sebastián. J. J. Linares Linares, Granada. E. Llarges Rocabruna, Granollers. F. López Fernández, Jarrio. E. Luna Heredia, Móstoles. G. Luna Rodrigo, Salamanca. F. Luque Ruiz, Jaén. A. Mangas Rojas, Cádiz. L. Manzano Espinosa, Madrid. J. Maraver Delgado, Jerez de la Frontera. J. M Marco Lattur, Castellón. L. Mateos Polo, Salamanca. M. Mauri Pont, Terrassa. J. D. Mediavilla García, Granada. M. Monreal Bosch, Barcelona. F. Montaner Batlle, Martorell. R. Monte Secade, Lugo. M. Montero Pérez-Barquero, Córdoba. J. Montes Santiago, Lugo. J. Moreno Palomares, Segovia. J. Mostaza Prieto, Madrid. J. L. Mulero Conde, Murcia. M. Muñoz Rodríguez, León. A. I. Muñoz Ruiz, Talavera. I. Otermin Maya, Elcano. G. Penades Cervera, Alicante. L. Pérez Alonso, Madrid. A. I. Pérez Caballero, Pozoblanco. A. Pérez del Molino Castellanos, Torrelavega. N. Plana Gil, Reus. A. Pose Reino, Santiago de Compostela. G. Ramírez Olivencia, Madrid. R. Redondo Fernández, Madrid. A. Ribera Gallego, Vigo. M. A. Rico Corral, Sevilla. E. Rodilla Salas, Sagunto. M. Rodríguez Gaspar, Las Palmas de Gran Canarias. A. Rodríguez Samaniego, Palencia. P. Román Sánchez, Requena. E. Rovira Daudí, Valencia. M. Ruiz Climente, Cuenca. J. Sánchez Álvarez, Pamplona. D. Sánchez Fuentes, Ávila. H. Sánchez Huelva, Sevilla. A. Sánchez Purificación, Fuenlabrada. M. V. Sánchez Simonet, Málaga. J. L. Sanpedro Villasanz, Jaén. F. Sena Ferrer, Tortosa. C. Suárez Fernández, Madrid. M. Tasías Pitarch, Valencia. S. Tenes Rodrigo, Castellón de la Plana. I. Tinoco Bernal, Cádiz. R. Tirado Miranda, Cabra. I. Trouillhet Manso, Sanlúcar de Barrameda. M. Ulla Anes, Lanzarote. P. Valdivieso Felices, Málaga. J. M. Varela Aguilar, Sevilla. J. A. Vargas Núñez, Madrid. F. Vega Rollán, El Bierzo. J. M. Vega Vázquez, Sevilla. D. Vinuesa García, Granada. M. A. Zarraga Fernández, Avilés.
Correspondencia: C. Suárez Fernández.
Servicio de Medicina Interna.
Hospital Universitario de la Princesa.
C/ Diego de León, 62.
28006 Madrid.
Correo electrónico: csuarez.hlpr@salud.madrid.org
Aceptado para su publicación el 6 de noviembre de 2006.