El paciente conflictivo es aquel que suscita en el médico un problema (un conflicto) por su actitud y/o comportamiento. Los conflictos éticos en urgencias son frecuentes y muchos de ellos se producen con estos pacientes. Entre las tipologías más habituales de pacientes que generan conflictos personales con los sanitarios están los pacientes exageradamente demandantes, los que rechazan actuaciones médicas, los agresivos, los litigadores, los hiperfrecuentadores y los que acuden a urgencias sin patología urgente. Es posible que un paciente incluya varios de estos perfiles (paciente «mixto»). Ante su aparición, el abordaje debe ser en equipo y si es posible, estableciendo un proceso deliberativo. Si existen dudas y es posible, se debe consultar al comité de ética asistencial y se deben buscar los protocolos que haya al respecto, deseablemente institucionales. Tras ello, si se llega a una decisión difícil de tomar, hay que buscar el apoyo del equipo directivo del servicio e inclusive de la institución. Se debe reflejar todo este proceso en la historia clínica. La formación específica en Bioética y habilidades de comunicación puede ser de gran ayuda para minimizar y afrontar mejor los conflictos a largo plazo.
A conflictive patient is one who provokes a problem (a conflict) by their attitude or behavior for the physician. Ethical conflicts in emergency care are common and many of them occur with these patients. Among the most common types of patients who generate personal conflicts with health professionals are overly demanding patients, those who refuse medical interventions, those who are aggressive, litigators, excessively-recurrent users of the heath system and those who go to the emergency room without an urgent condition. A patient may include several of these profiles (“mixed” patient). When they appear, the approach should be, if possible, by a team, establishing a deliberative process. If there is doubt and when possible, the ethics committee of the institution should be consulted, seeking the protocols, this best being institutional, on the subject. After that, if the decision is difficult, support must be sought from the emergency staff and even management. The whole process should be reflected in the clinical history. Specific education in bioethics and communication skills can be of great help to minimize and cope better with long-term conflicts.
Las características de los servicios de urgencias (escaso tiempo asistencial, necesidad de decisiones rápidas, desconocimiento profundo del paciente, dificultad para organizar el trabajo, frecuente tensión emocional, etc.) hacen que los conflictos asistenciales y éticos puedan ser más comunes y relevantes1. Los pacientes llamados «conflictivos» plantean, además, dificultades especiales en urgencias. En la literatura científica no existe una definición específica sobre qué es un paciente conflictivo, aunque sí son numerosos los artículos que abordan los conflictos con los pacientes2. Por tanto, antes de analizar los aspectos éticos del paciente conflictivo en urgencias debemos aclarar qué se entiende por paciente conflictivo en la práctica clínica, porque son los problemas éticos que plantean este tipo de pacientes los que analizaremos en el artículo.
La palabra «conflicto» tiene su origen etimológico en el latín «conflictus», y significaba «choque, roce o combate». En este mismo sentido, la Real Academia de la Lengua recoge una primera acepción de conflicto como «combate o pelea». Aunque también señala otra acepción de conflicto como «problema o materia de discusión»3. Un enfermo en sí mismo es un «conflicto» para el médico, porque es un problema o una cuestión clínica que el médico debe afrontar. Pero al hablar de «paciente conflictivo» nos referimos a un tipo especial de paciente, aquel que suscita en el médico un problema (un conflicto) diferente del problema meramente biomédico. El paciente conflictivo traslada al médico un problema extra, no clínico, derivado de su actitud y/o comportamiento. Es su actitud hacia el médico o hacia el personal sanitario lo que crea las dificultades. Podemos calificar a estas situaciones como «conflictos personales», porque se generan por una actitud personal del paciente hacia el médico. En el artículo nos limitaremos a analizar a los pacientes que son conflictivos desde un punto de vista personal. Estos pacientes son los que en la práctica clínica suelen calificarse de «conflictivos».
Todo conflicto ético es realmente un conflicto entre valores. En la clínica, los conflictos éticos son numerosos porque es difícil hacer compatibles los valores de todos los sujetos implicados en una decisión clínica. Cuando existe un conflicto personal con un paciente, la diferencia o la incompatibilidad entre valores es casi segura. Entre los problemas éticos intrahospitalarios que tienen más importancia para los clínicos españoles4 figuran en los primeros lugares los problemas sociosanitarios, los problemas por desacuerdo con el ingreso o el alta, los conflictos con los familiares y los desacuerdos con el paciente sobre su tratamiento (no lo aceptan o solicitudes no ajustadas a lex artis). Muchos de estos problemas son producidos por pacientes conflictivos que trasladan al equipo médico un problema añadido no biomédico.
Tipología del paciente conflictivo en urgenciasHemos revisado la bibliografía para realizar una clasificación de los pacientes que plantean conflictos personales a los sanitarios. Existen muy pocos artículos sobre estos pacientes en español y no hay ninguna revisión en conjunto. La clasificación que proponemos es reducida, por lo que es posible que con los tipos que definimos coexistan más prototipos de pacientes conflictivos. Los principales tipos de pacientes conflictivos que hemos encontrado en la bibliografía son los que rechazan actuaciones médicas5,6, los agresivos (no psiquiátricos)7, los exageradamente demandantes8, los litigadores9, los hiperfrecuentadores10,11 y los que acuden a urgencias sin patología urgente12,13. La clasificación aparece resumida en la tabla 1. A continuación pasamos a definir cada uno de estos diferentes tipos de pacientes.
Principales tipos de pacientes conflictivos desde el punto de vista personal
| Tipo de paciente | Característica principal |
| Demandante | Solicita medidas diagnosticoterapéuticas no indicadas (incluido el ingreso o el alta) o con mayor celeridad |
| Que rechaza procedimientos | Se niega a la realización de procedimientos indicados (incluido el ingreso o el alta) |
| Agresivo no psiquiátrico | Reacciona agresivamente, verbal y/o físicamente, de forma desproporcionada Habitualmente contra los sanitarios |
| Litigador | Muestra su disconformidad con la forma de actuación del equipo médico y amenaza con demandar |
| Hiperfrecuentador | Acude a urgencias repetidamente sin patologías que lo justifiquen. Piensa que padece patología urgente |
| Sin patología urgente | Acude a urgencias buscando resolver un problema que no es urgente. Es consciente de no presentar patología urgente |
| Mixto | Mezcla de las tipologías nombradas (p. ej. paciente agresivo y litigador) |
El paciente demandante solicita procedimientos diagnósticos o terapéuticos no indicados. También es posible que sus exigencias se deban a los tiempos de espera, a un desacuerdo sobre la orden de ingreso (o de alta), a una solicitud de mayor información y a no querer asumir la incertidumbre inherente a la clínica, exigiendo mayor precisión diagnóstica o eficacia terapéutica. Todo ello se suele enmarcar en una falta de confianza hacia el equipo médico.
El paciente que rechaza actuaciones médicas puede hacerlo sobre procedimientos diagnósticos o terapéuticos (como los testigos de Jehová u otros grupos con diferencias culturales), pero es posible que rechace también el alta o el ingreso, como los casos de alta voluntaria o de fuga.
Ante el paciente agresivo lo primero que se debe hacer es diferenciar entre el paciente psiquiátrico y el no psiquiátrico, cosa que puede no resultar sencilla14. En un estudio realizado sobre las agresiones contra el personal de urgencias de un hospital de tercer nivel de Madrid se describían las agresiones al personal de urgencias por pacientes no psiquiátricos en tres años (1996–1998). En total hubo 153 agresiones (0,4/1.000), el 14% por la mañana, el 43% por la tarde y el 43% por la noche. El agresor era habitualmente varón (69,6%) y el agredido mujer (66,5%) y médico (53,5%). La agresión era usualmente verbal (83,7%) (física el 16,3%, más en varones [el 28 vs. el 11%]). El motivo de la agresión era normalmente asistencial (62,3%) y después se situaban las normas internas del hospital (20%) y los tiempos de demora (17,7%)15. El paciente grosero e insultante podría ser un subtipo de paciente agresivo verbal. Utiliza la figura del médico como blanco de insultos u objeto de desprecio o también para saldar antiguas cuentas que quedaron pendientes en su historia sanitaria.
El paciente litigador que amenaza con la denuncia o procede a ella es cada vez más habitual. Es un hecho que está aumentando el número de reclamaciones y demandas en la sanidad española. El aumento de las demandas (o la amenaza de ello) ha llevado en parte a que se practique con frecuencia lo que se ha llamado «medicina defensiva», una forma de practicar la medicina inadecuada y muy costosa16,17.
El paciente hiperfrecuentador es aquel que acude con asiduidad a las urgencias sin justificación médica suficiente. Existe un estudio español diseñado para conocer las opiniones y las expectativas de los pacientes hiperfrecuentadores. Se crearon grupos de discusión con pacientes hiperfrecuentadores «difíciles» según criterios definidos (112 pacientes de 12 médicos de un centro de salud). En el estudio no se detectó un estado de consciencia de hiperfrecuentación por parte de los asistentes, se sentían pacientes crónicos que precisaban atención frecuente.
Aunque estas tipologías de pacientes conflictivos son las más habituales, hay que mencionar también al paciente que podríamos llamar mixto o «cóctel», aquel que combina varios de los aspectos nombrados. De modo que, simultáneamente, puede ser demandante, agresivo o hiperfrecuentador, agregando así una conflictividad sobre otra.
Principales problemas éticosHemos definido como paciente conflictivo a aquel que plantea al médico conflictos personales derivados de actitudes inadecuadas o comportamientos incorrectos. Un paciente puede plantear conflictos personales a un médico porque el médico no cumple las expectativas que el paciente tiene sobre él o por no ajustarse al modelo vigente de relación médico-paciente. Recordemos que la asistencia médica siempre se ha ajustado a algún modelo que generaba un conjunto de expectativas y obligaciones en el médico y también en el enfermo. Así, por ejemplo, Arnau de Vilanova, tal vez el médico más importante del mundo latino medieval, formuló las siguientes recomendaciones: «el médico debe ser preciso en el diagnóstico, cuidadoso y exacto al prescribir, circunspecto y precavido al responder las preguntas, justo al hacer promesas, no debería prometer salud, ya que así asumiría una función divina e insultaría a Dios. Debería, antes bien, prometer lealtad y atención, ser discreto al hacer las visitas, debe ser cuidadoso al hablar, modesto en el comportamiento y amable con el paciente»18. Todas las características y los valores que Arnau de Vilanova recomendaba a los médicos del siglo xiv podríamos suscribirlas actualmente. Capacidad técnica, prudencia, fidelidad, amabilidad, etc. Pero aunque un médico posea todas estas cualidades, precisas para el ejercicio excelente de la Medicina, pueden aparecer conflictos éticos con los pacientes. Es inevitable que los conflictos surjan cuando los valores, las exigencias o las preferencias de los pacientes no coinciden con los valores asumidos como aceptables por la profesión médica (acceso igualitario para los usuarios, trato respetuoso al profesional, etc.), cuando colisionan con los valores del médico o cuando se vulneran sus propios derechos. Por todo ello, la excelencia del profesional puede reducir los conflictos éticos, pero no eliminarlos por completo.
Muchos pacientes conflictivos suponen un desafío al principio de beneficencia del médico, esto es, a su obligación de procurar el máximo beneficio para el enfermo19. Este desafío se suele realizar en nombre de otro principio, el del respeto a la autonomía del enfermo para decidir. Este choque de principios obliga a reformularlos y a redimensionarlos en cada caso concreto20. Hoy en día se acepta que el principio de beneficencia del médico no puede ser aplicado al margen de los valores, las preferencias y el consentimiento del enfermo21. Pero la autonomía del enfermo para decidir también tiene límites. La solución no puede consistir en aplicar independientemente ninguno de los dos principios. El médico, aun en situaciones conflictivas, debe siempre informar, aconsejar y deliberar junto con el enfermo con el objetivo ideal de llegar a tomar decisiones consensuadas y participativas22.
Otro problema ético emana de la posibilidad de utilizar medidas coercitivas, físicas o farmacológicas con los pacientes agresivos o en los que rechazan procedimientos23. También merecen destacarse los aspectos éticos de justicia y no discriminación con este tipo de pacientes. En los pacientes litigantes, la denuncia puede ser una amenaza para conseguir que los médicos actúen más diligentemente. Esto puede proporcionar una ganancia que resulta injusta para el resto de los pacientes. Algo parecido puede suceder con los pacientes demandantes o con los agresivos. Se les puede dar un trato preferente para evitar la conflictividad. Aunque a veces puede suceder lo contrario, especialmente con los pacientes hiperfrecuentadores, los que suscitan una discriminación negativa que los estigmatiza y puede hacer que se les trate incorrectamente.
Finalmente, hay que señalar que la mayoría de estos pacientes ponen a prueba la profesionalidad y las virtudes profesionales del médico. Exigen un alto nivel de paciencia, fortaleza, prudencia, benevolencia, despersonalización del trato, flexibilidad y capacidad de diálogo.
Dificultad para tomar decisiones complejas en urgenciasLa asistencia médica urgente introduce ciertas dificultades en el abordaje de los problemas éticos. Ello se debe a que el trabajo en urgencias se realiza en unas circunstancias peculiares, derivadas de tener que afrontar patologías graves en poco tiempo, con escaso conocimiento de los valores y de las circunstancias del enfermo y con un alto nivel de presión asistencial. A todo ello se añade la presión ejercida por los pacientes y por su entorno24.
Una adecuada resolución de conflictos complejos requiere tiempo y precisa de una toma de decisiones participativa y deliberativa. Pero en las situaciones urgentes habituales el médico cuenta con poco tiempo y, además, se siente forzado a elegir, de forma perentoria, entre uno de los dos extremos de los dilemas que se le presentan. El planteamiento de los conflictos en términos de «dilemas» (es decir, como elecciones entre dos opciones posibles), sin posibilidad de cursos de acción intermedios, no es el procedimiento ideal de la deliberación ética, pero en urgencias con frecuencia no es posible otro planteamiento25–27.
A las mencionadas circunstancias adversas hay que añadir las limitaciones individuales del médico. El médico no es un profesional todopoderoso capaz de abstraerse totalmente del ambiente para tomar decisiones prudentes. Es posible que esté cansado e inclusive que padezca el conocido «burn out syndrome» (síndrome de desgaste profesional), que es aún más común entre los profesionales de urgencias28.
En el servicio de urgencias de un hospital universitario se llevó a cabo un estudio para conocer los aspectos éticos de las decisiones médicas en urgencias. Se encuestó a 126 médicos sobre 15 supuestos clínicos. La mayoría de los médicos respetarían el derecho a la información y a la autodeterminación así como la voluntad de no informar a los familiares. También reconocían la necesidad de advertir sobre los posibles riesgos de una prueba para obtener el consentimiento informado. El 33,3% también respetaría la voluntad del paciente en la elección del tratamiento, aunque la mitad no revelaría los riesgos de un procedimiento si esto implicara una seria amenaza psicológica al paciente. Ante el supuesto de un paciente en coma con una enfermedad en fase terminal, el 73,8% no accedería a la petición familiar de incluirlo en un programa de diálisis, y si el paciente había sido intubado por desconocimiento y la familia demandaba retirar todas las medidas de apoyo, el 44,4% accedería a la petición. La mayoría no discriminaría en sus decisiones por la edad de los enfermos. No obstante, como conclusión general del estudio se señaló que las decisiones médicas en un servicio de urgencias son plurales29.
La dificultad para tomar decisiones en urgencias y la dispersión observada en la toma de decisiones en los conflictos éticos en urgencias hacen que sea deseable buscar un procedimiento que garantice que se tengan en cuenta los aspectos más relevantes del conflicto. El procedimiento debería garantizar, además, que no se tomen decisiones inaceptables éticamente30.
Regulación y toma de decisiones ante los problemas éticos con los pacientes conflictivos en urgenciasLo ideal es que la decisión se realice de acuerdo con la voluntad del enfermo sin perjuicio para el equipo médico ni para el resto de los pacientes del servicio de urgencias. Para ello es fundamental la comunicación, el diálogo e inclusive la persuasión31. Si es posible llegar a un consenso a través de un proceso deliberativo, mejor, y si la decisión se toma en equipo, aún mejor. En el estudio con pacientes hiperfrecuentadores citado anteriormente se concluyó que era muy relevante una comunicación eficaz con el médico, se observó satisfacción ante el trato recibido, una actitud comprensiva ante las limitaciones organizativas y los pacientes no verbalizaron la existencia de relaciones conflictivas con sus médicos32. Es decir, el diálogo y la comunicación reducen la conflictividad33.
Conocer las motivaciones del enfermo ayuda a acercarse mejor al problema. El miedo o la falta de consciencia de enfermedad pueden estar detrás de las decisiones de rechazo de tratamiento. Los pacientes pueden reaccionar agresivamente por no aceptar la situación (la enfermedad), por inseguridad, por necesidad de culpabilizar a alguien sobre su enfermedad o meramente por diferencias de opinión con el equipo médico. Sin olvidar que sea cual sea la causa de la reacción del paciente debe haber unos límites y el equipo asistencial no tiene que tolerar todas las actitudes o las agresiones que se les profieran, aunque el paciente tenga un motivo para ello34.
Si con el diálogo y la comunicación no se puede consensuar una decisión y resolver el conflicto, es posible que el médico tome una decisión con la que el enfermo no esté de acuerdo. Para llevarla a cabo es necesario el apoyo de los responsables del servicio de urgencias e inclusive de la institución. La consulta al comité de ética asistencial del centro puede ser útil especialmente para casos repetitivos, como puede ser un centro donde se atiende a un número significativo de testigos de Jehová, o para un enfermo hiperfrecuentador. Si se considera apropiado, el comité de ética asistencial puede llegar a elaborar protocolos que ayuden a resolver estos problemas. Es mejor que los protocolos se elaboren a nivel institucional, porque tendrán en cuenta las características de la institución, pero también se pueden considerar los protocolos extrainstitucionales (elaborados por colegios de médicos, sociedades científicas, etc.) si no hay en la propia institución35,36. La Sociedad Española de Enfermería de Urgencias ha elaborado una recomendación para la resolución de dilemas éticos en enfermería de urgencias. Esta recomendación tiene cuatro fases. La 1.a fase de delimitación del conflicto (valoración integral de la salud del paciente, motivos, circunstancias y hechos que llevan a tomar una actitud determinada, consideración del Código Deontológico de la Enfermería y confrontar los resultados con la actitud que debe tomar la enfermera según su código de conducta), la 2.a fase de oferta de opciones (información objetiva, veraz y completa de su actuación según el código y de las opciones que el paciente tiene para resolver su problema), la 3.a fase en la que se escoge la opción (el paciente escoge libremente la opción entre las alternativas presentadas) y la 4.a fase de resolución del conflicto (comunicación al equipo de la opción elegida por el paciente y evaluación)37.
Es aconsejable reflejar todo ello en la historia clínica, la decisión tomada y su justificación. Es recomendable desde el punto de vista asistencial (facilita el manejo del enfermo), ético (se argumenta así la decisión) y legal (puede ayudar en la defensa ante un litigio).
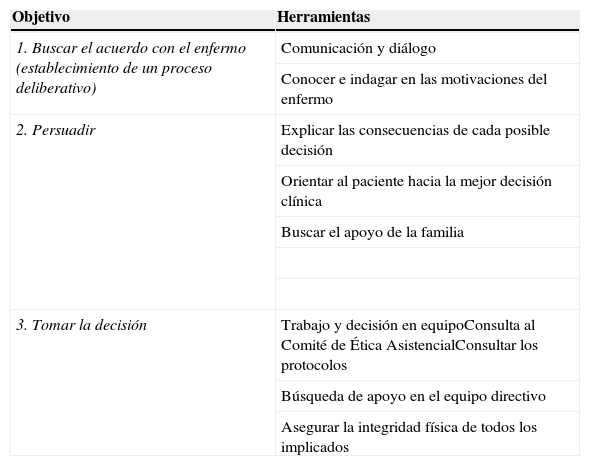
A pesar de todo, puede suceder que tras seguir estos pasos persistan las dudas sobre cómo actuar. Lo aconsejable en ese caso es la prudencia, intentando armonizar el mejor interés para la salud del paciente con su voluntad expresa, sin que esto deteriore la buena práctica médica ni suponga un perjuicio para la integridad física, psíquica o moral del personal de urgencias38,39. En la tabla 2 aparecen resumidos los pasos propuestos para regular los problemas éticos con los pacientes conflictivos.
Pasos para regular los problemas éticos con los pacientes conflictivos en urgencias
| Objetivo | Herramientas |
| 1. Buscar el acuerdo con el enfermo (establecimiento de un proceso deliberativo) | Comunicación y diálogo |
| Conocer e indagar en las motivaciones del enfermo | |
| 2. Persuadir | Explicar las consecuencias de cada posible decisión |
| Orientar al paciente hacia la mejor decisión clínica | |
| Buscar el apoyo de la familia | |
| 3. Tomar la decisión | Trabajo y decisión en equipoConsulta al Comité de Ética AsistencialConsultar los protocolos |
| Búsqueda de apoyo en el equipo directivo | |
| Asegurar la integridad física de todos los implicados |
Finalmente, es preciso señalar que la formación en Bioética y habilidades de comunicación de los profesionales de la salud es fundamental para que se puedan abordar mejor estos conflictos40. En un trabajo realizado en España sobre la importancia de la formación en Bioética para las decisiones en urgencias, se les expuso a 178 médicos con diferente formación en Bioética 5 casos clínicos reales. Los médicos con más formación en Bioética eran capaces de tomar decisiones más óptimas41. La formación a los residentes, al personal de urgencias e inclusive a los pacientes conflictivos a través de grupos de trabajo y de concienciación (con pacientes hiperfrecuentadores, agresivos, etc.) no resuelve los problemas en lo inmediato, pero puede ser de gran ayuda para minimizarlos y afrontarlos mejor en el largo plazo.