Introducción
La insuficiencia cardíaca congestiva (ICC) constituye un problema de salud de importancia cada vez mayor en los países desarrollados 1. Los progresos en el tratamiento de sus causas principales, la hipertensión arterial y la cardiopatía isquémica, han tenido como consecuencia un aumento progresivo de su prevalencia. La morbilidad y mortalidad asociadas a la ICC son altas 2 y, además, este síndrome provoca un deterioro considerable en la calidad de vida de los pacientes 3.
Durante los últimos 20 años se ha modificado el concepto fisiopatológico de la ICC y se han investigado nuevos tratamientos. Los inhibidores de la enzima conversora de la angiotensina 4, los bloqueadores beta (BB) 5 y la espironolactona 6 han demostrado su utilidad en ensayos clínicos aleatorizados.
Pequeños estudios con BB mostraron ya en 1975 el efecto beneficioso en el tratamiento de la ICC 7, pero fue necesario que pasaran 20 años para que estudios con muestras de tamaño suficientemente amplio demostraran este efecto 8-10. Posteriormente varios metaanálisis han confirmado que los BB disminuyen la mortalidad y las hospitalizaciones en los pacientes con ICC 11-16.
Según estimaciones recientes, en España habría alrededor de 200.000 pacientes entre 25 y 74 años con ICC 17. En estudios en otros países se ha estimado que la prevalencia es de hasta un 10% entre las personas mayores de 75 años 18. La ICC es la primera causa de ingreso hospitalario en los ancianos 19, y se estima que una vez diagnosticada se produce un reingreso hospitalario del 30% de los pacientes en los primeros 6 meses 20. En un estudio reciente en nuestro país, el 63% de los enfermos ingresados por ICC había tenido un ingreso en el año previo 21.
En otros países, diversos estudios han demostrado que los BB son coste-efectivos en el tratamiento de la ICC 22-29. En este trabajo se pretende realizar un análisis coste-efectividad del tratamiento con BB de la ICC en nuestro país, así como establecer cuál de los posibles BB resulta más coste-efectivo.
Material y métodos
Se ha realizado una búsqueda en PubMed desde 1966 hasta julio de 2002 usando las palabras clave beta-blockers, heart failure y randomized controlled trial. De los artículos obtenidos se han incluido aquellos que: a) eran aleatorizados; b) tenían un grupo tratado con placebo o tratamiento estándar; c) utilizaban bisoprolol, carvedilol o metoprolol durante un tiempo mínimo de 6 meses, y d) que incluían datos sobre mortalidad y sobre hospitalización como resultados del estudio en un análisis por intención de tratar. No se han incluido estudios con bucindolol por no estar comercializado en nuestro país.
Efectividad
Para el cálculo de la efectividad se han combinado los resultados de los estudios y se han calculado los riesgos relativos y la diferencia de riesgos de muerte y de hospitalización por ICC para cada fármaco y para el conjunto de los BB utilizando el programa Epi-Info.
Costes
Se han calculado los costes durante el período de duración media de los estudios con cada BB. Se ha asumido que los efectos ocurrirían de forma regular a lo largo de la duración de los estudios.
Únicamente se han incluido los siguientes costes directos:
1) El coste correspondiente al tratamiento con el BB. Se ha tomado como referencia el precio de las especialidades farmacéuticas incluidas en el Vademécum Internacional30 para España del año 2002. Se ha considerado el coste de la dosis objetivo del estudio (10 mg/día de bisoprolol [Emconcor cor®, 10 mg, 28 comprimidos], 50 mg/día de carvedilol [Coropres®, 25 mg, 28 comprimidos] y 200 mg/día de metoprolol [Seloken retard®, 200 mg, 30 comprimidos]), sin establecer diferencias en función del proceso de titulación de dosis. No se han utilizado los precios de presentaciones genéricas para no perjudicar en el análisis a aquellas alternativas en las que no están disponibles.
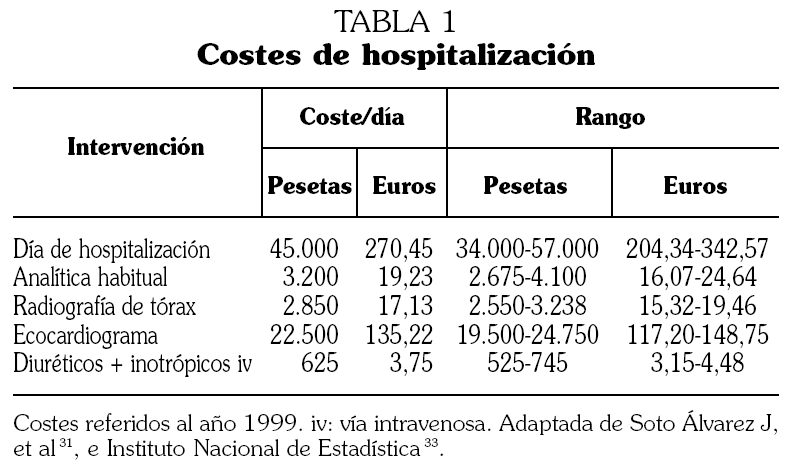
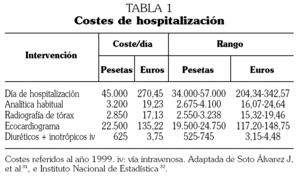
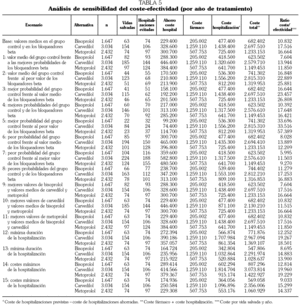
2) Los costes correspondientes a cada episodio de hospitalización. Se han utilizado los adoptados por Soto el al 31 en un estudio sobre coste-beneficio de la espironolactona en la insuficiencia cardíaca realizado en nuestro país, que proceden de la base de datos SOIKOS del año 1999 (tabla 1) 32. En este estudio se incluían los costes de estancia hospitalaria, radiografía de tórax, análisis de sangre, ecocardiograma y tratamiento farmacológico con diuréticos e inotrópicos. Se ha considerado que la duración media de cada episodio de hospitalización era de 10 días (7-13 días), realizándose una media de dos radiografías de tórax y dos análisis de rutina, que al 60% de los pacientes se les realizó un ecocardiograma y que todos los pacientes recibieron diuréticos e inotrópicos durante tres días 31. Los costes de este estudio están referidos a 1999 y para su actualización se ha aplicado la tasa media anual de índice de precios al consumo de la subclase servicios hospitalarios recogida por el Instituto Nacional de Estadística 33.
No se han incluido los costes indirectos. Todos los costes se expresan en euros (€).
Coste-efectividad
El estudio coste-efectividad se ha realizado en términos de coste por muerte evitada en los pacientes aleatorizados a recibir bisoprolol, carvedilol, metoprolol o placebo. El análisis se lleva a cabo desde la perspectiva de un tercer pagador. Los cálculos de efectividad, costes, ratios coste-efectividad y ratios beneficio-coste se han realizado considerando los datos ponderados del conjunto de estudios con cada BB y también considerando los efectos y costes ajustados por unidad de tiempo (por mes de seguimiento). El coste-efectividad se ha calculado como cociente entre la diferencia (BB menos placebo) de los costes y de la proporción de enfermos vivos al final del estudio (es decir, coste por muerte evitada).
Beneficio-coste
El beneficio-coste se ha calculado como cociente entre la diferencia (BB menos placebo) de los costes de hospitalización y de los costes del tratamiento con el fármaco en estudio.
Se han calculado los intervalos de confianza al 95% de las proporciones de enfermos muertos y hospitalizados al finalizar el estudio, y se ha realizado un análisis de sensibilidad estableciendo varios escenarios con los valores extremos de los intervalos de confianza y modificando la duración y el coste de los episodios de hospitalización.
Resultados
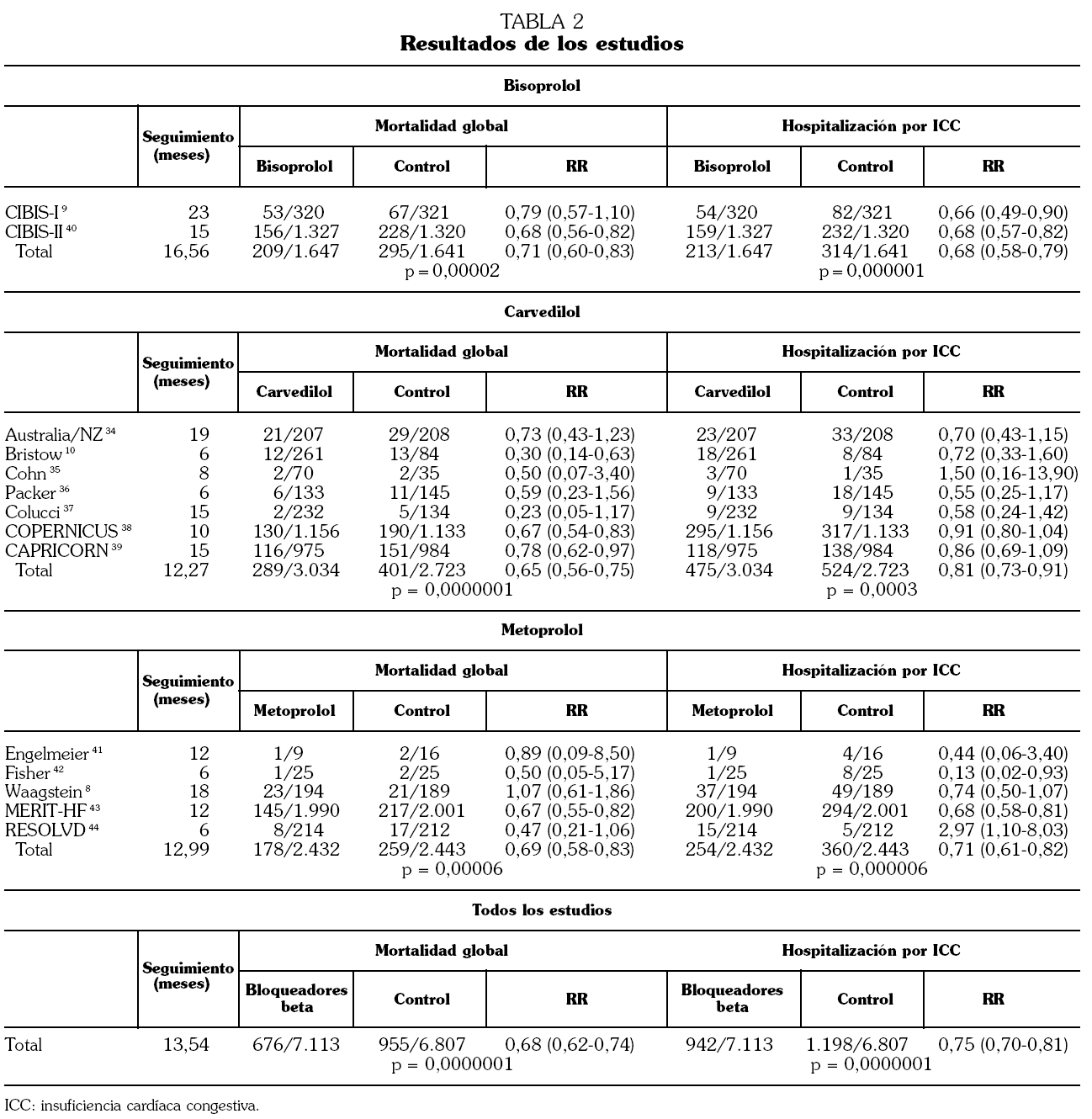
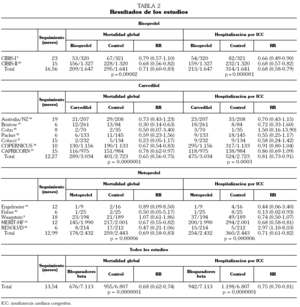
Se han incluido un total de 13 estudios, 6 con carvedilol 10,34-39, 2 con bisoprolol 9,40, y 5 con metoprolol 8,41-44. Todos ellos incluyen pacientes con ICC por disfunción sistólica con descenso de la fracción de eyección y clase funcional II-IV de la New York Heart Association (NYHA). Las características de los pacientes en los grupos de tratamiento y control eran similares antes de iniciar el tratamiento. Los estudios comparan la adición de tratamiento BB o de placebo al tratamiento convencional de la ICC, que incluye diuréticos, inhibidores de la enzima de conversión de la angiotensina y digoxina. Los resultados de cada estudio se presentan en la tabla 2. El seguimiento medio fue 13,5 meses (16,6 meses en los estudios con bisoprolol, 12,3 meses en los estudios con carvedilol y 13 meses en los estudios con metoprolol).
Efectividad
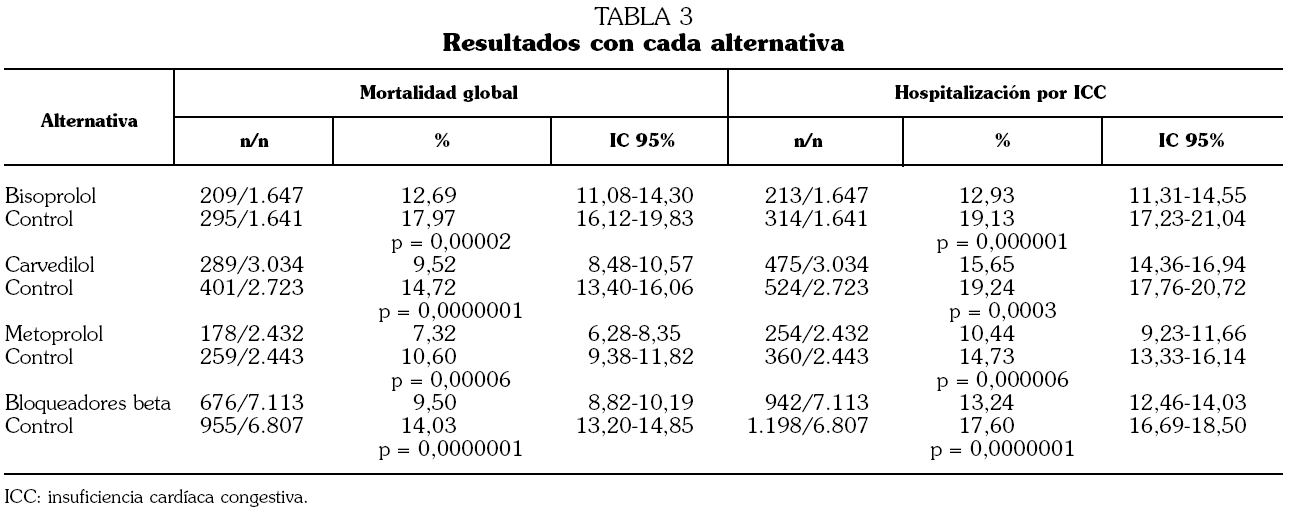
En el grupo tratado con BB murieron 676 de 7.113 pacientes (9,50%) y en el grupo control 955 de 6.807 (14,03%) (RR: 0,68 [0,62-0,74]; p = 0,0000001) (tabla 3). La mortalidad fue menor en los pacientes tratados con bisoprolol (12,69% [11,08-14,30] frente al 17,97% [16,12-19,83]) (p = 0,0001), carvedilol (9,52% [8,48-10,57] frente al 14,72% [13,40-16,06]) (p = 0,0001) y metoprolol (7,32% [6,28-8,35] frente al 10,60% [9,38-11,82]) (p = 0,0001). Carvedilol ha resultado el fármaco más eficaz, evitando un 5,07% de muertes por año de tratamiento, mientras bisoprolol consiguió evitar un 3,82% de las muertes y metoprolol un 3,03%.
Los BB también redujeron las hospitalizaciones por ICC (13,24% frente al 17,60%) (RR: 0,74 [0,70-0,81]; p = 0,0000001) (tabla 3). En este caso bisoprolol fue más eficaz (12,93% [11,31-14,55] frente al 19,13% [17,23-21,04]) (p = 0,0001) que carvedilol [15,65% (14,36-16,94) frente al 19,24% (17,76-20,72)] (p=0,0001) y metoprolol (10,44% [9,23-11,66] frente al 14,73% [13,33-16,14]) (p = 0,0001).
Costes
El coste por cada día de tratamiento fue 0,341 € con bisoprolol, 1,137 € con carvedilol y 0,572 € con metoprolol. El coste estimado para cada episodio de hospitalización por ICC fue 3.100 € (2.364-3.911). El coste-año del fármaco para cada paciente fue 124,47 € con bisoprolol, 415,00 € con carvedilol y 208,78 € con metoprolol. El coste-año por paciente atribuible a gastos de hospitalización fue 289,81 € con bisoprolol, 473,50 € con carvedilol, 298,86 € con metoprolol y 484,96 € con placebo. El coste total por paciente y año de tratamiento es 414,28 € con bisoprolol, 888,50 € con carvedilol, 507,64 € con metoprolol y 484,96 € con placebo.
Coste-efectividad
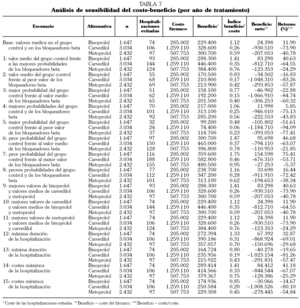
El ratio coste-efectividad (euros por vida salvada) fue 10.804 e en los ensayos con bisoprolol, 17.376 € en los ensayos con carvedilol y 16.624 € en los ensayos con metoprolol (tabla 4). El ratio coste-efectividad para el conjunto de los BB es 15.575 €.
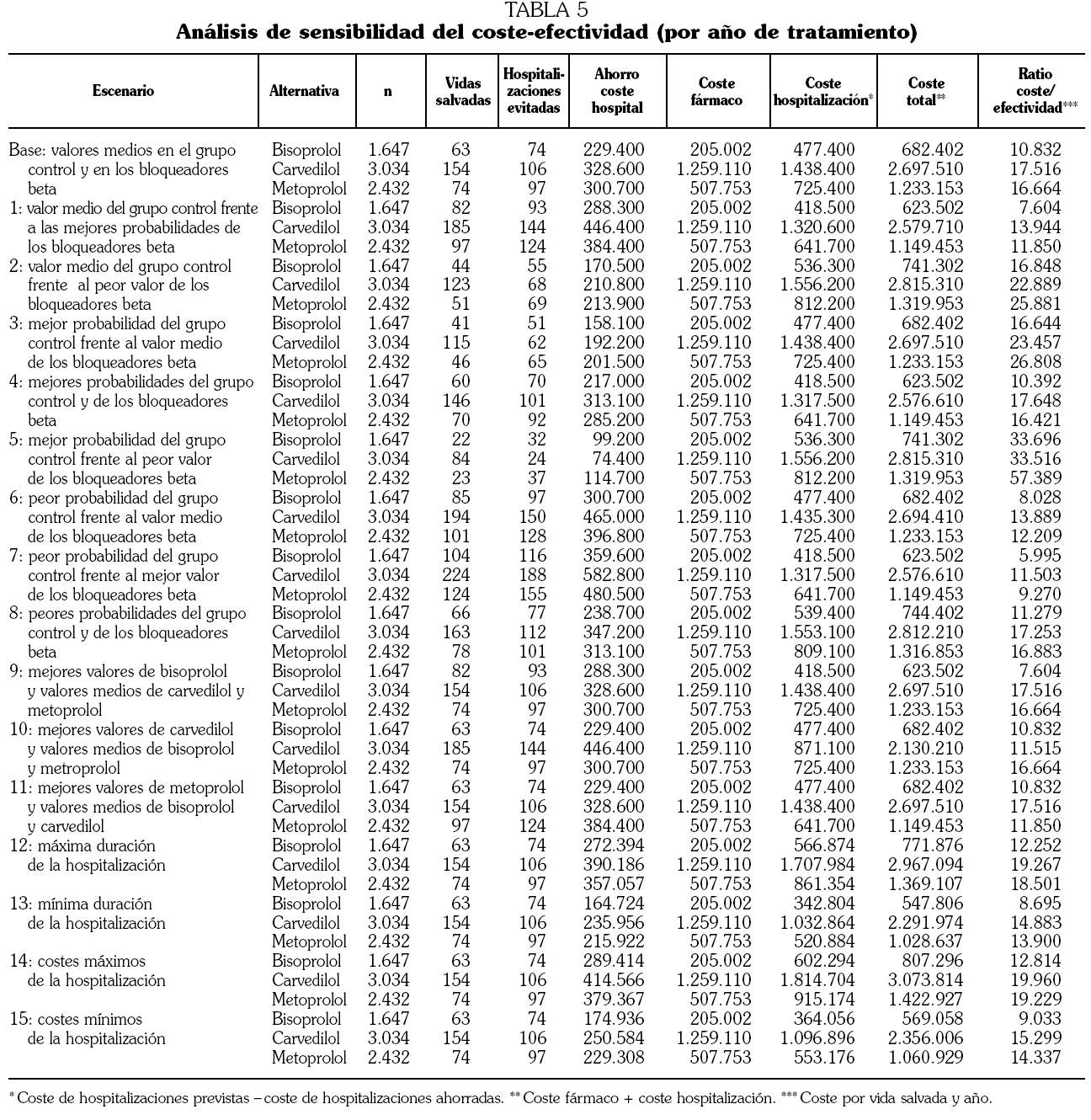
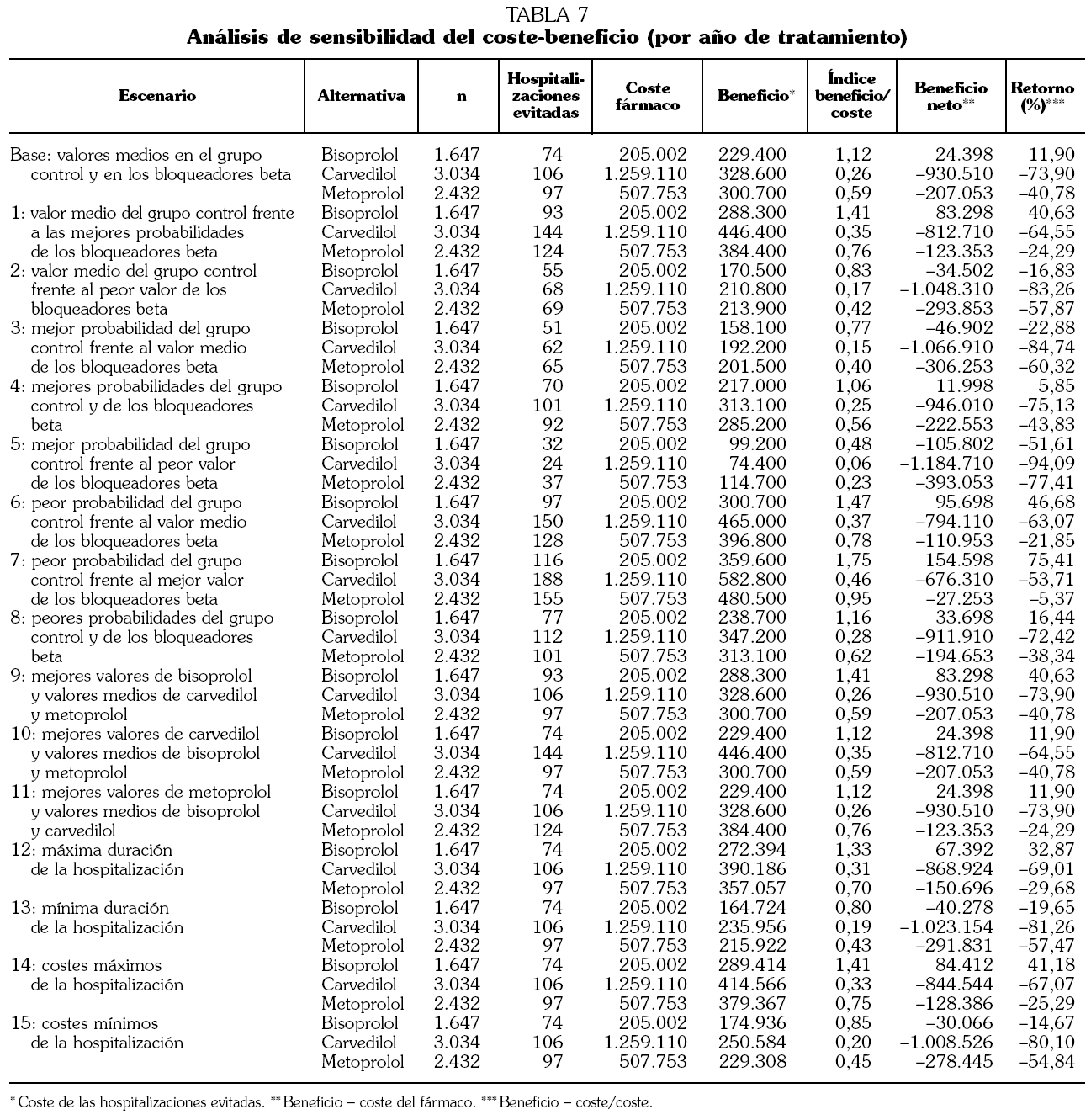
Al ajustar por la duración de los ensayos, bisoprolol ha sido la alternativa más coste-efectiva con un ratio medio de 10.832 € por vida salvada y año de tratamiento, mientras los ratios medios han sido 17.516 € para carvedilol y 16.664 € para metoprolol (tabla 5).
En el análisis de sensibilidad (tabla 5) carvedilol es la alternativa más eficaz en todos los escenarios planteados y bisoprolol se mantiene como la opción más eficiente, excepto cuando se consideran los valores más eficaces del placebo frente a los peores del BB (escenario 5).
El ratio coste-efectividad incremental (por vida salvada) de usar carvedilol oscila entre 12.631 € cuando se considera la máxima eficacia de carvedilol y 86.610 € cuando se considera la máxima eficacia de bisoprolol.
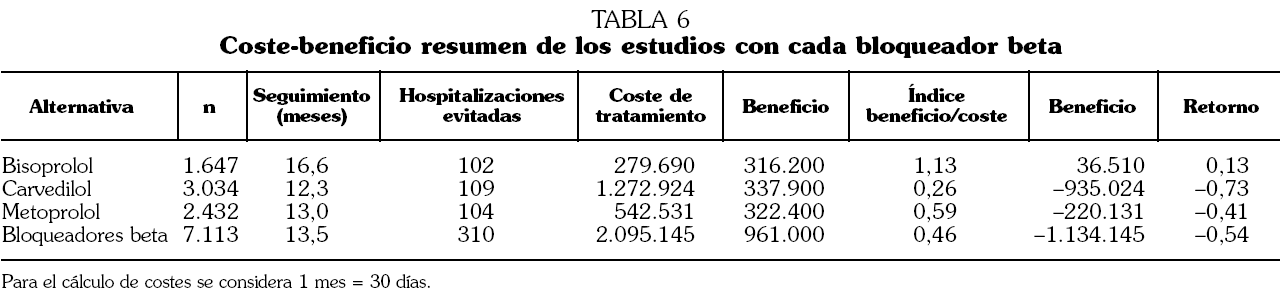
Coste-beneficio
El tratamiento con bisoprolol, carvedilol y metoprolol obtiene beneficio por ahorro en los costes de la hospitalización, pero sólo bisoprolol tiene un beneficio neto (tabla 6).
Cuando se ajusta por la duración de los ensayos, bisoprolol es la alternativa con mayor beneficio/coste, con un índice de 1,12 frente a 0,26 de carvedilol y 0,59 de metoprolol (tabla 7). También tiene un mayor retorno de la inversión (11,9%). Todos estos hallazgos son constantes en los distintos escenarios del análisis de sensibilidad. Cuando se utilizan los valores mínimos de estancia hospitalaria, o de costes de hospitalización, bisoprolol ya no obtiene un beneficio neto.
Discusión
Existen varias limitaciones en el análisis realizado. En primer lugar, no existen suficientes estudios de costes de la hospitalización por ICC en nuestro país. Hemos mantenido los costes del estudio de Soto et al 31, actualizándolos, por ser el más reciente, aunque están basados en un ensayo clínico con espironolactona en lugar de con BB. En segundo lugar, sólo se han considerado los costes directos de la medicación y de los ingresos hospitalarios, sin incluir los costes directos de otros tratamientos, los costes directos no médicos o los costes indirectos. La inclusión de todos estos costes provocaría una modificación de los resultados de los análisis coste-beneficio, probablemente aumentando los beneficios del tratamiento. En tercer lugar, se ha supuesto que el efecto de los tratamientos farmacológicos era homogéneo y regular a lo largo de los estudios, pero esto no necesariamente debe ser así. Por ejemplo, podría ser posible que carvedilol y metoprolol mostraran sus efectos en los primeros 12 meses y bisoprolol a partir del mes 15 (u otra combinación temporal de efectos), lo cual invalidaría parte de los resultados. Por último, el análisis se basa en ensayos clínicos, situaciones ideales cuyos resultados pueden diferir de los obtenidos en la práctica clínica habitual. La ICC es un problema de salud que afecta mayoritariamente a la población anciana y, con excepción del estudio australiano 34, en todos los demás la edad media de los participantes es inferior a 65 años. Los análisis económicos de la ICC también presentan otros problemas, como la variabilidad del coste del tratamiento y la dependencia de los costes de la severidad de la enfermedad, que deben ser tenidos en cuenta 45.
En varios estudios realizados en los Estados Unidos 46 y en países europeos 47-49 se ha observado que la ICC supone un importante consumo de recursos económicos. Un estudio realizado en 1997 en España 50 estimó que los costes anuales del tratamiento de la ICC oscilaban entre 64.028 y 110.240 millones de pesetas, dependiendo de la tasa de prevalencia considerada. El valor actualizado al año 2001 sería entre 535,5 y 921,9 millones de euros. Otro estudio 51 basado en los grupos relacionados por el diagnóstico referido a 1999 estimó los costes de hospitalización por ICC en 51.100 millones de pesetas, que actualizados al año 2001 equivaldrían a 332,1 millones de euros.
Considerando una prevalencia media del 1,4%, en España con una población de 40 millones de habitantes, habría 560.000 pacientes con ICC. En el estudio SEMI-IC 21, sólo el 9,83% de los pacientes con ICC utilizaban BB. Esto supone que si recibieran tratamiento con BB 50.000 pacientes con IC podrían disminuirse los costes de hospitalización en 6 millones de euros.
Recientemente 52 se ha apuntado que sólo deberían considerarse aquellos tratamientos con evidencia de mayor efectividad con menor coste, mayor efectividad con igual coste o igual efectividad con menor coste, y que en los casos de mayor efectividad con mayores costes o de menores costes con menor efectividad es necesario un juicio sobre el coste-oportunidad. En este análisis todas las alternativas con tratamiento BB son más efectivas y ahorran costes.
Coincidiendo con nuestros resultados, otros estudios han demostrado que bisoprolol produce un ahorro en costes de hospitalización muy superior al coste del propio fármaco 24,25,27,28,53-55. Otros análisis han demostrado las ventajas económicas de carvedilol 23,26. Un estudio realizado en Canadá 56 incluye el análisis coste-efectividad de carvedilol y metoprolol; carvedilol aparece como más eficaz y metoprolol como más coste-efectivo. En este estudio se obtienen resultados similares, pero la diferencia entre el coste-efectividad de ambas alternativas es menor.
Finalmente es necesario recordar que en España metoprolol no tiene aprobada la indicación para el tratamiento de la insuficiencia cardíaca y que la estimación de costes se ha realizado a partir de una especialidad farmacéutica utilizada para el tratamiento de la hipertensión arterial.