329 - USO DE PROPOFOL EN SEDACIÓN REFRACTARIA: ¿Y SI NO ES SUFICIENTE CON MIDAZOLAM?
Hospital Universitario Fundación Jiménez Díaz, Madrid, España.
Objetivos: Analizar el uso del propofol como fármaco sedante en casos de sedación refractaria a fármacos habituales en una unidad de hospitalización de Cuidados Paliativos en un hospital de tercer nivel.
Métodos: Estudio descriptivo retrospectivo de pacientes en la unidad de Cuidados Paliativos que requirieron propofol para sedación paliativa entre mayo de 2021 y mayo de 2023 en el Hospital Universitario Fundación Jiménez Díaz, Madrid. Se identificaron síntomas refractarios que motivaron la sedación paliativa, enfermedades de base, características epidemiológicas y fármacos y dosis utilizados. Se consideró “sedación refractaria” la mala respuesta a dosis > 150 mg de midazolam y levomepromazina. Se consideró sedación adecuada un Ramsay 5-6. Los datos se registraron con media y desviación estándar o con mediana y rango intercuartílico en casos de datos dispersos.
Resultados: Se procedió a sedación con propofol en un total de 7 pacientes (tabla), con media de edad 55,86 años (DS ± 6,77). 5 pacientes (71,43%) padecían enfermedad oncohematológica, otros 2 enfermedades no oncológicas (neurológicas). El síntoma refractario que motivó la sedación fue en 2 casos estatus epiléptico y 2 sufrimiento emocional/existencial (resto descrito en tabla 1). En todos los casos se combinó propofol con midazolam (> 75 mg/24h) y en 71,43% de los casos además con levomepromazina (> 75 mg/24 h). En 4 casos (57,14%) se utilizó bolo de inducción de propofol previo a perfusión de mantenimiento. La dosis mediana diaria fue 5,657,14 mg/día (P25-75: 3,000-7,200). La mediana del tiempo entre inicio de propofol y fallecimiento fue 24 horas (P25-75: 15,5-38).
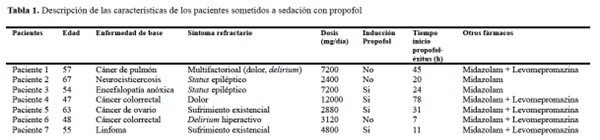
Discusión: La sedación paliativa es la disminución deliberada del nivel de consciencia para aliviar un síntoma refractario. En algunos casos existe complejidad por condiciones clínicas y no hay respuesta a dosis crecientes de midazolam y levomepromazina. Se ha propuesto propofol como sedante en situaciones de refractariedad, utilizado en anestesia por su rápido inicio y corta acción y en sedaciones refractarias por estatus epiléptico, delirium refractario, náuseas, vómitos y dolor, con buenos resultados. En nuestro caso, con propofol se ha alcanzado la sedación requerida de forma segura. Hay autores que en sedación compleja solo emplean propofol sin techo de dosis (por principio del doble efecto), aunque en general en la literatura se combinan sedantes para potenciar el efecto sinérgico, como en nuestro caso. Se ha utilizado en pacientes oncológicos y no oncológicos ante síntomas refractarios variables. El sufrimiento emocional es una causa no infrecuente que justifica una sedación paliativa en el paciente al final de la vida.
Conclusiones: Existen situaciones de sedación paliativa refractaria a midazolam y levomepromazina en pacientes que presentan condiciones que dejan intuir una sedación difícil. En estos casos en los que sospechemos refractariedad, debe considerarse el propofol como sedante alternativo. El propofol es útil como sedante ante sintomatología refractaria muy variada: delirium, estatus epiléptico, náuseas, vómitos, dolor... Puede usarse de forma combinada con otros fármacos para aumentar su potencia. El sufrimiento emocional puede ser un síntoma refractario que precise una sedación paliativa, en algunos casos compleja (por el perfil de paciente) que puede requerir propofol, tanto en pacientes oncológicos como no oncológicos.
Bibliografía
- Arantzamendi M, et al. Clinical aspects of palliative sedation in prospective studies. A systematic review. Journal of Pain and Symptom Management. 2021;61(4).
- Bodnar J. The use of propofol for continuous deep sedation at the end of Life: A Definitive Guide. Journal of Pain & Palliative Care Pharmacotherapy. 2019;33(3-4):63-81.
- McWilliams K, Keeley PW, Waterhouse ET. Propofol for terminal sedation in palliative care: A systematic review. Journal of Palliative Medicine. 2010;13(1):73-6.
- Covarrubias-Gómez A, López Collada-Estrada M. Propofol-based palliative sedation to treat antipsychotic-resistant agitated delirium. Journal of Pain & Palliative Care Pharmacotherapy. 2017;31(3-4):190-4.
- Sulistio M, Wojnar R, Michael NG. Propofol for palliative sedation. BMJ Supportive & Palliative Care. 2019;10(1):4-6.
- Lundström S, Zachrisson U, Fürst CJ. When nothing helps: Propofol as sedative and Antiemetic in palliative cancer care. Journal of Pain and Symptom Management. 2005;30(6):570-7.
- Fredheim OM, et al. Clinical and ethical aspects of palliative sedation with Propofol -a retrospective quantitative and qualitative study. Acta Anaesthesiologica Scandinavica. 2020;64(9):1319-26.





