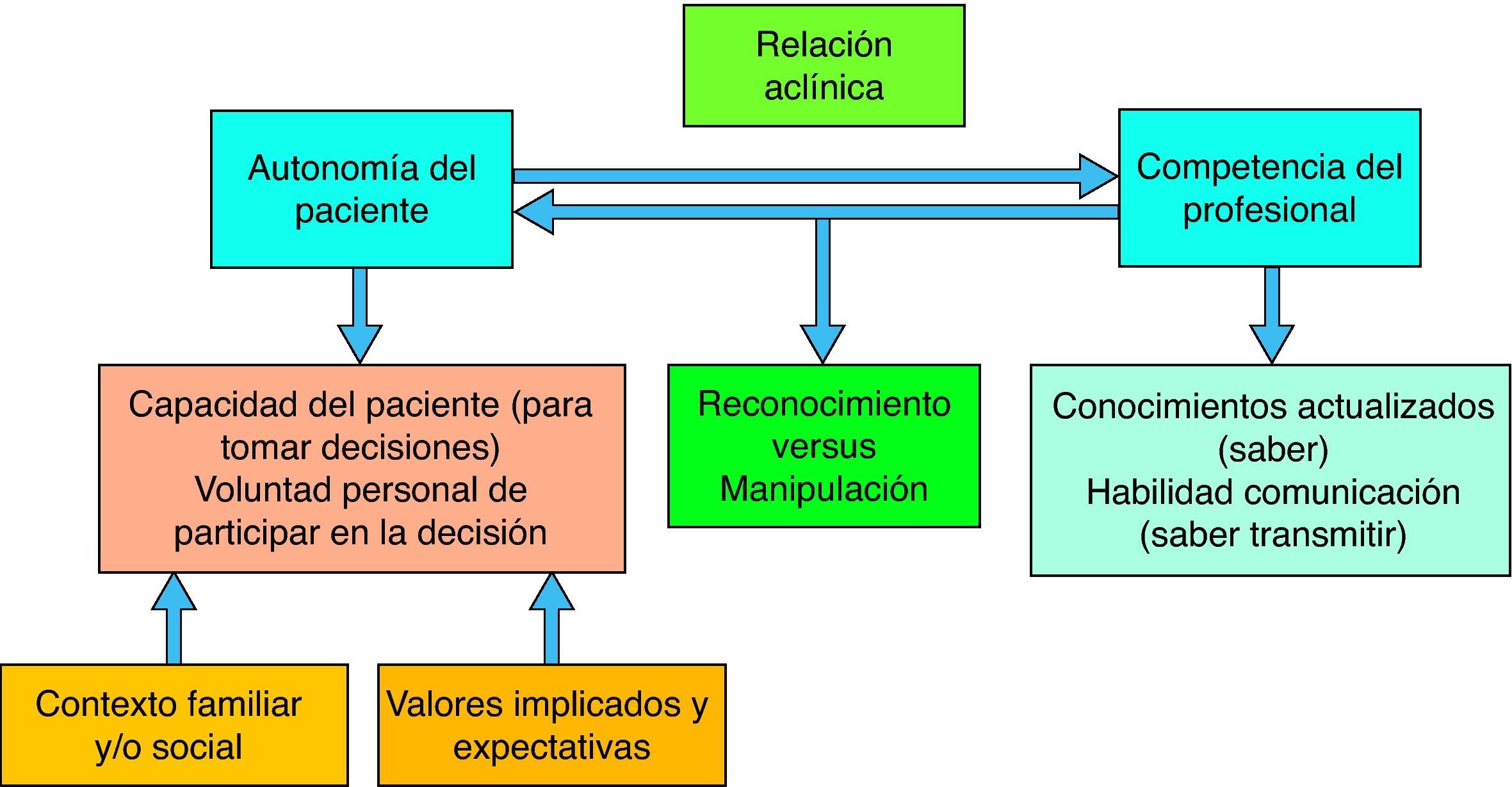
El reconocimiento recíproco es un concepto, surgido del pensamiento filosófico, imprescindible para comprender las actitudes que fundamentan unas relaciones interpersonales pacíficas. Cuando no se da, se establecen relaciones en las que personas o colectivos humanos luchan por ser reconocidos. Excluir a los pacientes de la toma de decisiones concernientes a su salud es no respetar su autonomía y puede hacer que éstos se sientan tratados como objetos, con la consiguiente pérdida de confianza en el profesional. El paciente informado, es decir, con criterio propio y deseos de participar en lo que le concierne, está generando un colectivo de tendencia creciente. El reconocimiento recíproco aplicado a la relación clínica requiere, por una parte, la confianza del paciente en el profesional al que consulta y, por otra, la iniciativa profesional de compartir decisiones con el paciente. Los autores reflexionan sobre el concepto de reconocimiento recíproco, ejemplificando con situaciones posibles en la consulta.
“Reciprocal recognition” is a philosophical concept that is essential to understand the attitudes that are basic for peaceful personal relationships. When it is not present, relationships in which people struggle for recognition are established. When the patients are excluded from the decision making regarding their health, their autonomy is not respected. This may make the patients feel like they are being treated as objects, with the consequent loss of trust in the doctor. An informed patient, that it, with their own criteria and desires to participate in what concerns them, is generating a group of growing tendencies. Reciprocal recognition applied to the physician-patient relationship need for one hand, the patient's trust in professional consulting and, secondly, the professional's initiative of sharing decisions with patients. The authors reflect on the concept of reciprocal recognition, with scenarios illustrating the consultation.
Article
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<